Vertigo ve Dengesizlik
Yazan: Gülden Akdal1
Son güncelleme tarihi: 25.02.2020
1Dokuz Eylül Üniversitesi Tıp Fakültesi
Nöroloji ve Sağlık Bilimleri Enstitüsü Sinirbilim Anabilim Dalları
Vertigo (baş dönmesi) dönme illüzyonudur. Sağ ve sol vestibüler
çekirdek arasındaki eşit olmayan nöral aktiviteye bağlı olarak ortaya çıkar.
İpsilateral vestibüler çekirdeği inhibe eden
vestibüler son organın, vestibüler sinirin veya çekirdeğin ya da vestibülo-serebellumun
ani tek taraflı hasarı sonucu vertigo gelişebilir. Eş zamanlı bilateral gelişen
vestibüler hasar ise denge bozukluğuna neden olur; vertigoya neden olmaz.
Unilateral vestibüler etkilenme nedeniyle gelişen vertigo, bilateral vestibüler
hasarı olan bir hastada asla gelişmez.
Vertigo
sendromuna; dönme illüzyonunun yanı sıra, nistagmus, ataksi, bulantı, kusma,
terleme ve solgunluk eşlik eder. Vertigo,
kortikospasyal oryantasyonun yanlış yorumlanması sonucu ortaya çıkar.
Nistagmus, vestibülo-oküler refleksteki dengesizlik sonucu gelişir. Ataksi,
vestibülospinal yolaklardaki anormal ya da uygunsuz aktivasyon nedeniyle
görülür (Bakınız: Koordinasyon Bozuklukları, Hareket
Bozuklukları-Ataksiler). Bulantı ve kusma ise medulla oblongatadaki kusma
merkezinde kimyasal aktivasyon sonucu ortaya çıkar.
“Dizziness”,
Anglosakson kültüründe, hastalar tarafından vertigo yerine kullanılmaktadır;
ancak sözcüğün Türkçe’de tam karşılığı yoktur. “Dizziness”, başta hafiflik,
bayılma öncesi durum, dengesizlik, teknede sallanır gibi olma şeklindeki
durumları tanımlamak için kullanılır. Bizim hastalarımız tarafından da vertigo,
“dizziness” ve dengesizliği tanımlayan yakınmalar için de kullanılmaktadır. Bu
nedenle, hastanın yakınmasına neden olanın vertigo mu, “dizziness” mi yoksa
dengesizlik mi olduğunu anlamak için çok iyi öykü alınmalıdır. Hastanın
yakınmasını anlatmasına izin vermek gerekir (Ayrıca
bakınız: Bölüm Kranial
Sinirler ve Koordinasyon Bozuklukları). Vertigo; 1- presenkop durumundan, 2- vestibülospinal,
propriyoseptif, görsel ve motor sistemlerin bütünleşmesi ilgili sorunlar sonucu
ortaya çıkan dengesizlikten, 3-başta ağırlık hissi, sallanır gibi olma gibi
spesifik olmayan bulgulara neden olan durumlardan ayırt edilmelidir.
Baş
dönmesi ve dengesizlik yakınması ile başvuran hastaları değerlendirirken sıkça
yapılan yedi hata şunlardır: 1- Vertigoyu dengesizlikten ayıramamak 2-
Pozisyonel test yapmayı bilmemek ya da yapmamak 3- Baş çevirme testi yapmamak
ya da yapmayı bilmemek 4- Baş ağrısı olmadan da migrenin vertigoya neden
olduğunu bilmemek 5- Odiyogram istememek ya da değerlendirememek 6- Hastayı
atak sırasında değerlendirmeyi planlamamak 7- Hastayı ayrıntılı olarak muayene
etmeden manyetik rezonans görüntüleme (MRG) istemek.
Vertigo ve
“dizziness”, baş ağrısından sonra hekime başvuruda en sık yakınmadır. Otuz bin
hastayı kapsayan bir çalışmada, vertigo prevalansı %17
civarında bulunmuştur. Seksen yaş üzerinde %39’a
çıkmaktadır. Günlük pratikte çok sık karşılaşılan bir yakınma olduğu için böyle
hastaların iyi değerlendirilerek yönlendirilmesi gerekir. Vertigo ve
“dizziness”, farklı etyoloji ve patogenezlerin neden olduğu, disiplinler arası
ortak yaklaşımla aydınlatılabilecek multisensoriyel ve sensorimotor bir
sendromdur.
Ayrıntılı
nörooftalmolojik ve nörootolojik değerlendirme, pahalı göz hareketleri
kayıtlama ve görüntüleme tekniklerine göre tanı koymada her zaman daha
üstündür. Vertigo, “dizziness” ya da dengesizlik yakınması ile başvuran bir
hastada yakınmanın nedeninin periferik mi yoksa santral
vestibüler etkilenme mi olduğunun ayırt edilmesi gerekir.
NÖROOFTALMOLOJİK VE NÖROOTOLOJİK DEĞERLENDİRME
Nörooftalmolojik
ve nörootolojik değerlendirmede öncelikle göz hareketleri değerlendirilmelidir.
Gözlerde primer pozisyonda, karşıya bakarken sapma olup olmadığı saptanmalıdır.
Ardından örtme kapama testi ve dokuz farklı pozisyonda gözlerde kayma
olup olmadığına bakılır. Fiksasyon sorunları, nistagmus olup olmadığı
araştırılır. Sakkadik ve izleme göz hareketleri değerlendirilir. Nistagmus
değerlendirilirken santral ve periferik nistagmusun farkları iyi
bilinmelidir. Periferik nistagmus: 1- Horizontal ve
torsiyoneldir. 2- Yönü tek taraflıdır,
bakış yönü ile değişmez. 3- Görsel fiksasyon nistagmusu baskılar. 4- Günler
içinde düzelir. 5- Baş dönmesi belirgindir. 6- Tinnitus eşlik edebilir. 7- Ek
beyinsapı bulgusu ve serebellar bulgu yoktur. Santral nistagmus:
1-Saf vertikal, saf torsiyonel, saf horizontal ya da karışık görünümlüdür. 2-Yönü
tek taraflıdır veya bakış yönü ile değişir. 3- Görsel fiksasyon
nistagmusu baskılamaz. 4- Günler içinde düzelmez.5- Baş dönmesi belirgin
değildir. 6-Genellikle tinnitus eşlik etmez. 7- Beyinsapı bulguları ve
serebellar bulgular eşlik eder.
Bakış ile
nistagmusun yönünün değişmemesi ve görsel fiksasyon ile baskılanması, periferik
vestibüler nistagmusun diğer nistagmuslardan ayırt edilmesinde çok önemlidir.
Bu nedenle nistagmusu olan hastalar mutlaka görsel fiksasyon ortadan
kaldırılarak değerlendirilmelidir. Görsel fiksasyonu ortadan kaldırmak için 20
diyoptrilik Frenzel gözlüğü kullanılır ya da oftalmoskopi
sırasında fikse eden göz geçici olarak kapatılarak
fiksasyon ortadan kaldırılır. Retinadaki hareketin nistagmusun yönünün tam
tersine olduğu unutulmamalıdır.
Baş
çevirme testi ya da Halmagyi
testi olarak bilinen test, vestibülo-oküler refleksi
(VOR) horizontal planda test eder. Horizontal VOR’u
test etmek için hastanın başı iki elle tutulur ve gözlerini önündeki bir hedefe
tespit etmesi istenir (örneğin muayene edenin burnuna) ve hastanın başı sağa ve
sola hızlıca çevrilir. Sağlıklı bir kişide bu baş çevirmeler
sırasında hastanın gözleri hedefte kalır. Unilateral labirent etkilenmesi olan
hastalarda etkilenmiş kulağa doğru olan baş çevirme hareketinde, örneğin sağ
vestibüler yetmezliği olan hastada; baş sağa
doğru çevrildiğinde göz hedefi yakalayamaz,
bunun sonucunda hedefe sabitlenmek için düzeltici (catch-up) sakkad ortaya çıkar (Şekil
1, 2). Bu düzeltici sakkad muayene eden
tarafından kolaylıkla fark edilir. Kolay uygulanabilir olması, farklı nedenlere
bağlı vestibüler kayıplarda özgüllüğünün %97 olması bu
testi oldukça önemli kılmaktadır; ancak hastanın uyumunu gerektirir. Baş
sallama nistagmus’u; Frenzel gözlüğü takan bir hastada başı
gözler kapalı iken, tercihen 30 derece aşağıya eğerek 15-20 saniye sağa sola
salladıktan sonra ortaya çıkan nistagmustur. Horizontal planda
oluşan nistagmus, unilateral periferik vestibüler etkilenmeyi düşündürür; hızlı
fazı sağlam kulağa doğrudur. Vertikal nistagmus oluşması, aşağı vurumlu veya
yukarı vurumlu nistagmus ortaya çıkması santral vestibüler etkilenmeyi
düşündürür. Özgüllüğü %75, duyarlılığı %46 olarak
bulunmuştur. Duyarlılık ve özgüllük unilateral vestibüler etkilenmenin derecesi
ile ilgilidir. Pozisyonel test; baş dönmesi, “dizziness” ve
dengesizlik yakınması ile başvuran hastaların değerlendirilmesinde en önemli
basamaklardan biridir. Her hastaya mutlaka uygulanmalıdır. Baş dönmesi
yakınmasının en sık nedeni olan benign pozisyonel
paroksismal vertigo (BPPV)’ da önce Dix-Hallpike testi ile
posterior semisirküler
kanal kontrol edilmeli, gerekirse roll testi ile lateral semisirküler
kanal muayene edilmelidir. Dix-Hallpike testinde, hasta muayene masasında
otururken başı bir tarafa 45° çevrilir ve hızlıca muayene masasından başı
sarkacak şekilde yatırılır (Şekil 3). Örneğin sol
posterior semisirküler kanala ait BPPV yakınması varsa, belli bir latansdan
sonra (yaklaşık 30 saniye), kreşendo-dekreşendo benzeri torsiyonel özellikte ve
yukarı vurumlu nistagmus ortaya çıkar; genellikle 30 saniyeden daha az sürer. Hasta oturur pozisyona tekrar getirildiğinde
nistagmusun yönü değişir. Bu testi yapmadan önce hastaya bilgi vermek
gerekir; çünkü ani olarak ortaya çıkan baş dönmesi atağı hastayı oldukça
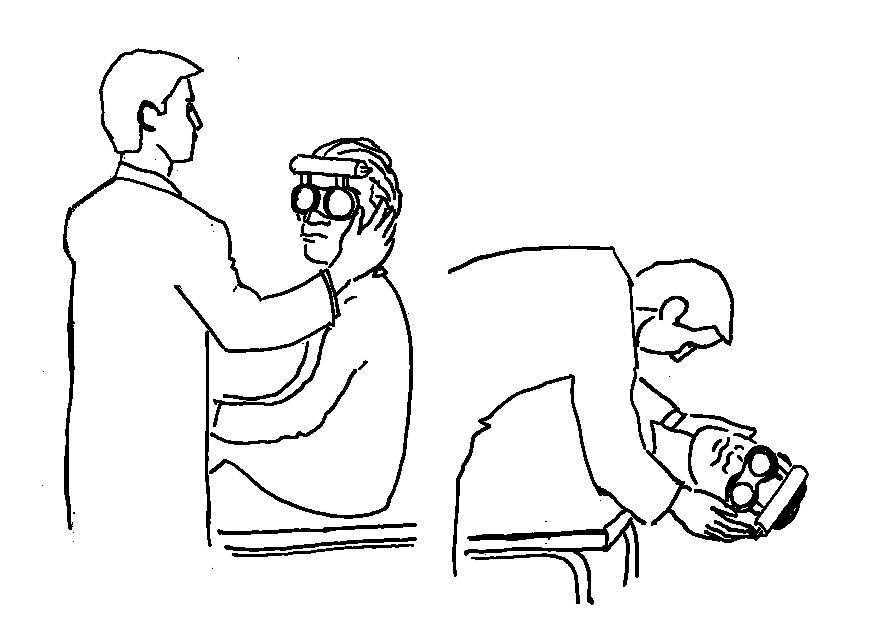
rahatsız edebilir. Pozisyonel test Şekil 4’deki gibi de yapılabilir. Lateral
kanalın değerlendirilmesi aşağıda anlatılacaktır.
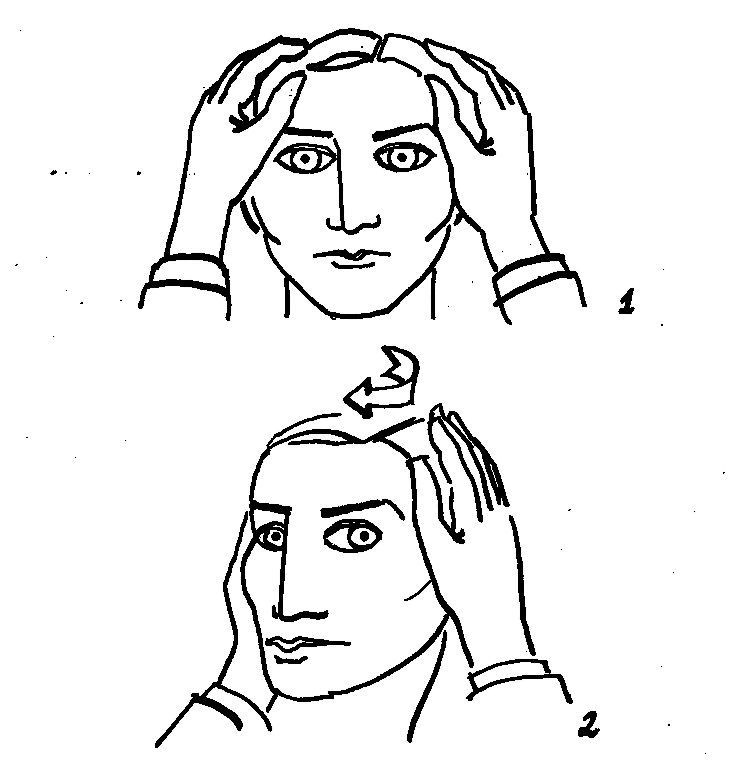
Şekil 1. Baş çevirme ya da Halmagyi testinde,
hastanın başı şekildeki gibi tutulur ve hastadan gözlerini hekimin
burnuna fikse etmesi istenir. Baş olabildiğince hızlı olarak 15° bir tarafa
çevrilir. Çizimdeki hastada baş sağlam olan, sağ tarafa çevrildiğinde hasta
hedefe fiksasyonu sağlayabilir.
Şekil 2. Hastanın
başı sola çevrildiğinde solda horizontal vestibülooküler refleks yetersizliği
nedeniyle hasta hedefe fiksasyonunu sürdüremez, bu nedenle hedefe doğru
sakkadik göz hareketi yapmak zorunda kalır. Bu testte, baş hızlıca
çevrilmelidir, çünkü izleme göz hareketleri (smooth pursuit) başın
çevrilmesinde ortaya çıkan sakkadik göz hareketini baskılayabilir.
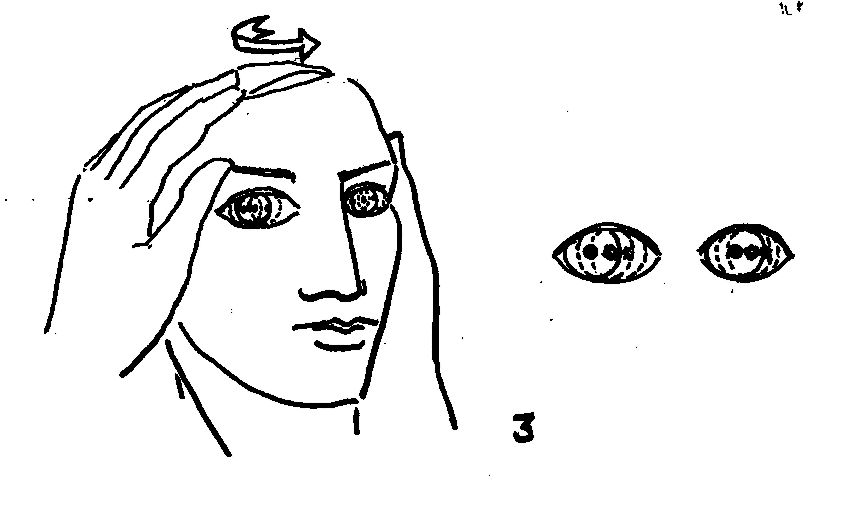
Şekil 3. Nörootolojik
muayene şekilde görülen Dix-Hallpike manevrası ile başlamalıdır. Hastanın başı
45° lik açıyla bir tarafa çevrilir ve hasta başı sallanır pozisyona gelecek
şekilde muayene masasının bir ucuna hızlıca yatırılır.
Şekil 4. Pozisyonel
test şekilde görüldüğü gibi de (özellikle yaşlı hastalarda) yapılabilir.
Kalorik
test: dış kulak
yolunda buşon olup olmadığına bakıldıktan sonra, hastanın başı 30° kaldırılır ve
horizontal kanallar vertikal plana getirilir. Her iki dış kulağa 30° ve 44° sıcaklıkta su verilir ve göz hareketleri kaydedilir.
Kalorik test yapılırken kulaklar arasında en az beş
dakika ara verilmelidir. Yanıtlar arasında %25’ in
üzerindeki asimetri patolojik olarak değerlendirilir. Kalorik testin sadece
horizontal kanalı test ettiği unutulmamalıdır. Pozitif Romberg
testi’nde, gözler
açıkken denge problemi olmayan hastada, gözler kapalıyken denge kaybı görülür.
Akut vestibüler kaybı olan hastalarda, ağır propriyoseptif kaybı olan
hastalarda ortaya çıkar.
Vestibüler uyarılmış
miyojenik potansiyeller: Otolit işlevini objektif olarak değerlendirmede kullanılır.
Refleks yanıtları sakkül üzerinden alınıyorsa servikal VEMP (cVEMP), utrikül
üzerinden alınıyorsa oküler VEMP (oVEMP) olarak adlandırılır.
Video baş çevirme testi (head impulse test) Altı
semisirküler kanalın işlevini üç boyutlu olarak değerlendiren sistem baş
dönmesi, dengesizlik yakınması ile gelen hastaların değerlendirmesinde çığır
açmıştır.
Duyarlılaştırılmış
Romberg ya da tandem Romberg testinde,
hastanın düz çizgi üzerinde parmak-topuk pozisyonunda göz kapalı durması
istenir. Pozitif Romberg testine yol açan bozukluklara ek olarak, kronik
vestibüler kayıplar ve 65 yaşın üzerinde normal yaşlılık da duyarlılaştırılmış
Romberg testinde pozitifliğe neden olur. Normal yürüme, göz açık ve göz kapalı
adımlama da mutlaka değerlendirilmelidir.
İşitme
testleri: nörootolojik muayene sırasında Weber ve
Rinne testleri yapılarak hastanın işitme işlevi hakkında fikir sahibi
olunabilir; ancak odiyometrist tarafından yapılan işitme testi Ménière
hastalığı, labirentit, akustik nörinom ve vestibülokoklear siniri etkileyen
diğer rahatsızlıkları dışlamak için şarttır.
POZİSYONEL VERTİGO
Benign
pozisyonel paroksismal vertigo (BPPV) tekrarlayan
vertigonun en sık nedenidir, bu nedenle iyi tanınması ve tedavi edilmesi
gereklidir. Kadınlarda daha sık görülmesi migren ve BPPV birlikteliği ile
açıklanabilir. BPPV’de posterior kanal en sık etkilenen
kanaldır ve sağ posterior kanal en sık sağ
tarafa yatıldığı için daha fazla etkilenir. Lateral kanal ise olguların %10-17’sinde etkilenir.
Öykü
nettir; hastalar yatağa yatarken, yataktan kalkarken, yatakta döndüklerinde
veya rafa bir şey almak için uzandıklarında çevrenin hareket illüzyonu şeklinde
baş dönmesi tanımlar. Baş dönmesi atakları 30 saniyenin altında sürer ancak
hastalar bu atakları daha uzun olarak algılayabilir. Özellikle sabahları
yataktan kalkarken baş dönmesi atakları çok şiddetlidir. Bunun nedeni, uykuda
kalsiyum karbonat kristallerin kanalın bir bölümünde yoğunlaşması ve yataktan
kalkarken şiddetli baş dönmesi atağına neden olmasıdır. Hastalar gün boyu devam
eden sersemlik hissinden yakınabilir. Uyku sırasında
dönme ile baş dönmesi atakları tetiklenebilir. Hastaların çoğunda BPPV haftalar
süren ataklar halinde devam eder; sonra kendiliğinden
düzelir. Haftalar, aylar ve hatta yıllar sonra tekrarlayabilir. Uzun yıllardır
tekrarlayan vertigo atakları olan hastalarda muayene de normal ise tanı en
büyük olasılıkla BPPV’dir. BPPV kafa
travması, viral labirentit, Ménière hastalığı, migren, iç kulak
operasyonlarından sonra görülebilir.
BPPV’nin
tanımındaki ‘benign’ sözcüğü hastalığın ilerleyici olmadığını ve spontan
remisyona girebileceğini belirtmek için kullanılır. BPPV klinik tablosuna,
kalsiyum karbonat kristallerinin utriküler maküladan
kopup semisirküler kanallardan birine düşmesi neden olur. Posterior kanal, yerleşimi nedeniyle olguların büyük bir
kısmında etkilenen kanaldır. Kanalolitiaziste kalsiyum karbonat kristalleri
kanal içinde serbest olarak dolaşıp belli baş
hareketleri ile kupulanın ampullapedal ya da ampullafugal defleksiyonuna neden
olur. Kupulolitiaziste ise kalsiyum karbonat kristallerinin kanala yapışması
sonucu benzer klinik tabloya neden olur. Her iki durumda da baş dönmesi ve
etkilenen kanala özgü nistagmusun ortaya çıkmasına neden olur. Olguların %80’ninde neden kanalolitiazistir.
Baş
dönmesi yakınması ile başvuran hastada yapılacak en önemli muayenelerden biri
pozisyonel testtir. Öncelikle Dix-Hallpike testi yapılmalıdır (Şekil 3 ). Test görsel
fiksasyonu baskılayan Frenzel gözlüğü ile yapılırsa amplitüdü düşük ve kısa
süren nistagmusları da görmeye olanak tanıdığı için daha iyi olur. Muayene
yapılan odanın fiziksel koşullarına ya da hastanın özelliklerine göre yana yatırma testi de, posterior kanalı uyarmak için
yapılabilir. Sıklıkla sağ taraf etkilendiği için pozisyonel teste soldan
başlamak uygun olur. Pozisyonel test sonucu posterior kanaldaki kalsiyum
karbonat kristalleri kupulanın utrikülden uzaklaşmasına neden olur
(ampullafugal). Bu eksitatör uyarı mikst yukarı vurumlu torsiyonel komponenti
olan nistagmusa neden olur. Posterior kanal BPPV (pBPPV)’de nistagmus pozisyonel testten 1-15 saniye sonra
ortaya çıkar; atağın süresi 5-40 saniye arasındadır. Pozisyonel testler
tekrarlandığında aynı şiddette nistagmus ortaya çıkmayabilir, bu durum
nistagmusun yorulması (adaptability) olarak Türkçeleştirilebilir. Hasta
oturduğunda nistagmusun yönü tersine döner, aşağı vurumlu olur. Çünkü kupula
ters yönde (ampullapedal) yönde uyarılmıştır. Tanı konduktan sonra düzeltici
manevrayla partiküllerin posterior kanaldan uzaklaştırılması gerekir. Epley
manevrası (Şekil 6), Modifiye Epley manevrası ve Semont manevrası
kullanılmaktadır. Epley manevrası, dahili tıp bilimlerindeki en etkin
tedavilerden biridir. Pozisyonel testte nistagmus saptanmayan sadece baş
dönmesi ya da bulantı hissi olan hastalarda yakınma olan tarafa manevra
yapılmasının faydası çalışmalarda gösterilmiştir. Manevradan sonra; örneğin sağ
tarafa manevra yapılmışsa hastanın bir hafta boyunca
sol tarafa, tercihan iki yastıkla yatması önerilmektedir. Hastalarda manevradan
sonra yaklaşık bir hafta devam eden dengesizlik
yakınması olabilir; kontrolde pozisyon ile tetiklenen baş dönmesi devam
ediyorsa, manevra ikinci kez tekrarlanır.
Dix-Hallpike
ya da yana yatırma testinin negatif olduğu durumlarda
lateral kanalı değerlendirmek için mutlaka roll testi yapılmalıdır (Şekil 5).
Lateral kanal, Dix-Hallpike ya da yana yatırma
testinde de uyarılabilir ve horizontal nistagmus ortaya çıkar. Sırt üstü yatan
bir kişide başı sağ tarafa çevirmek partiküllerin ampullaya doğru düşmesine
neden olur ve ampullapedal (eksitatör) endolenfatik harekete ve baş çevrildiği
tarafa sağa vuran horizontal nistagmusa (jeotrofik nistagmus) neden olur. Baş
diğer tarafa sola çevrildiğinde partiküller ampullanın aksi yönüne düşer ve
ampullafugal etki ile sola vuran jeotrofik horizontal nistagmus ortaya çıkar.
Jeotrofik nistagmus olarak adlandırılmasının nedeni hızlı fazın yeri
göstermesi- yani coğrafyayı göstermesidir. Nistagmusun latent periyodu çok
kısadır ya da yoktur, atakların ve nistagmusun süresi daha uzundur. Hangi
tarafın etkilendiğine, hangi tarafta nistagmusun amplitüdü daha şiddetli ise
ona göre karar verilir. Eğer amplitüd farkı net değilse, hangi tarafta hastanın
yakınması daha fazla ise etkilenen taraf olarak kabul
edilir. Roll testi sırasında daha az sıklıkla baş
çevrildiğinde üstteki kulağa doğru vuran ajeotrofik horizontal nistagmus
(coğrafyanın tersine) ortaya çıkar. Bu tip nistagmus horizontal kanalın
anterior kolunda kupulaya yerleşimli
kupulolitiazis sonucudur ya da kanalolitiazis sonucudur.

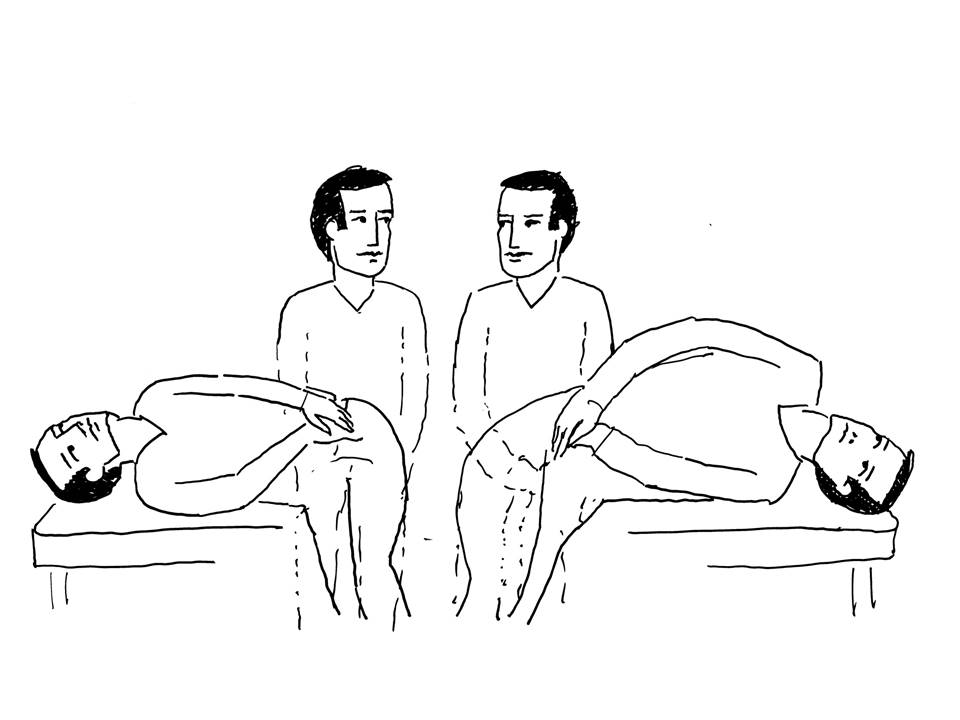
Şekil 5. Horizontal kanal BPPV’sinde baş şekilde
görüldüğü gibi hızlıca sağa ve sola çevrilir. Baş etkilenen kulağa doğru
çevrildiğinde şiddetli baş dönmesi ve nistagmus ortaya çıkar. Bu testi yaparken
başın altına yastık koymak gerekir.
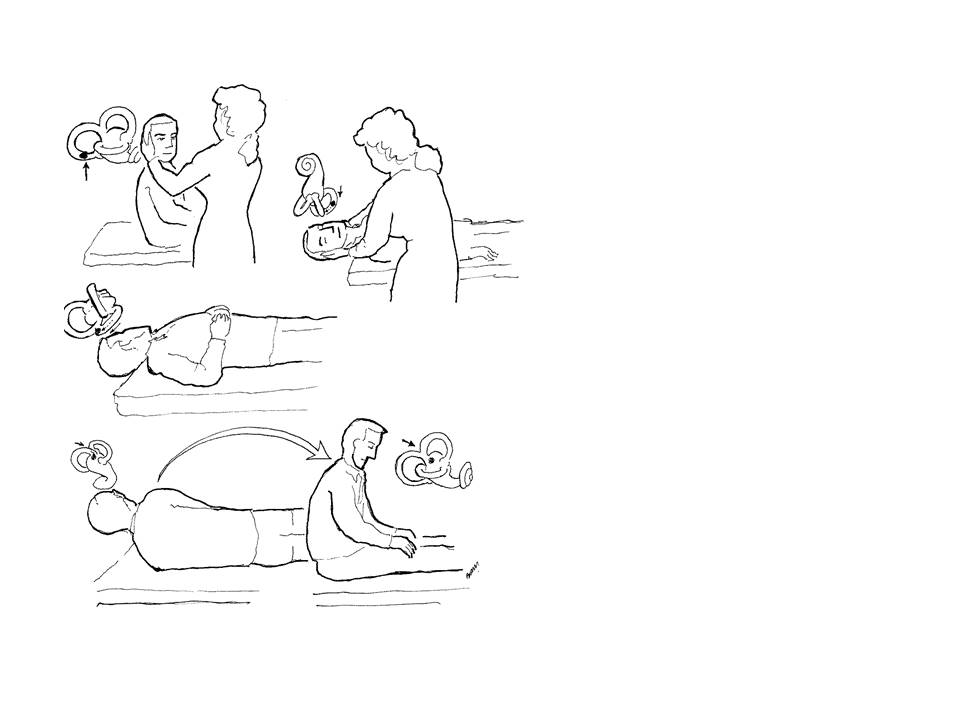
Şekil 6. Sağ taraf
için Epley manevrası gösterilmiştir. Hasta
Dix-Hallpike testinde gösterildiği gibi yatırılır. Nistagmusun bitmesi
beklenir, bizim önerimiz nistagmusun süresinin iki katı kadar
beklenmesidir. Ardından hastanın başı hafif hiperektansiyona getirilerek karşı
tarafa çevrilir, aynı süre kadar beklenir. Ardından
hasta burnu yeri gösterecek şekilde çevrilir (bu basamak şekilde
gösterilmemiştir). Bu basamakta da diğer basamaklarda beklendiği kadar beklenir, ve hasta kaldırılır. Bazı hastalarda
kalkınca şiddetli baş dönmesi ve gövde ataksisi olabileceği için tercihen
hastanın arkasına geçerek hasta tutulmalıdır.
Lateral
kanal jeotrofik BPPV’sinin tedavisi için Lempert’in önerdiği Barbeque manevrası
(Şekil 7) ya da Gufoni manevrası (jeotrofik) (Şekil 8)
yapılabilir. Barbeque manevrası ve Gufoni manevrası aşağıda gösterilmiştir.
Ajeotrofik lateral kanal BPPV’sinde ise Gufoni (ajeotrofik) (Şekil 9)
manevrası önerilir. Anterior kanala ait BPPV tablosu çok ender olduğu için
burada bahsedilmeyecektir. BPPV yukarıda da vurgulandığı gibi tekrarlayan baş
dönmesinin en sık nedenidir. Öykü ve muayene bulguları tipiktir ve tedavisi çok
kolaydır. Tedavi edilmesi çok önemlidir çünkü yaşam kalitesi üzerine olumsuz
etkileri vardır. Özellikle yaşlılarda gecikmiş tanı, düşme sonucu ortaya çıkan
ciddi sorunlara zemin hazırlayabilir.
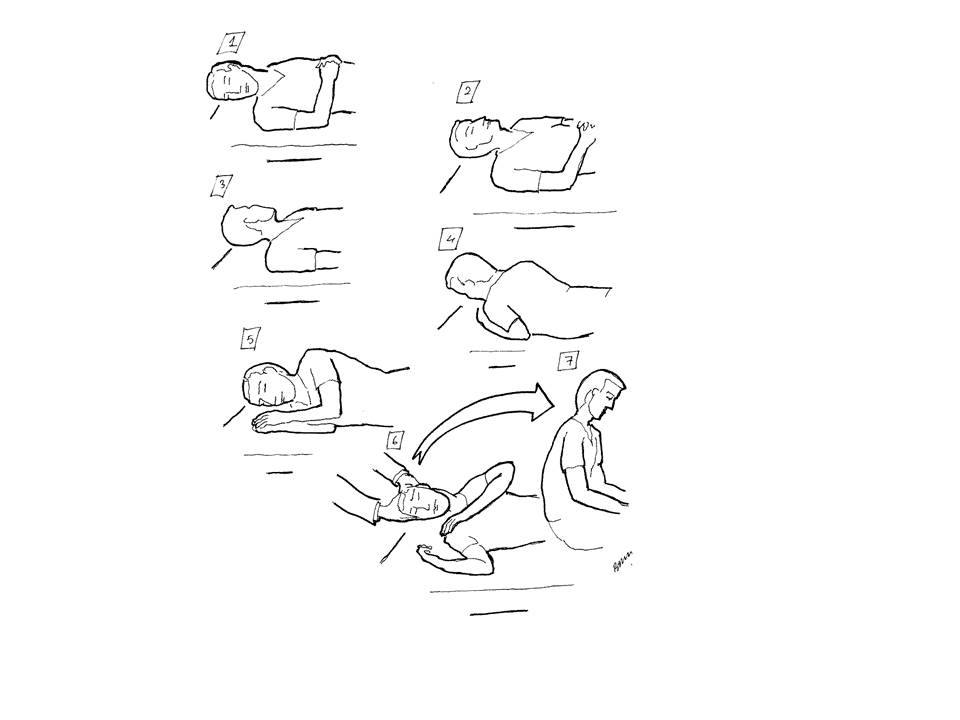
Şekil 7. Barbeque manevrasında baş etkilenmiş tarafa
çevrilerek etkilenmiş kulak altta kalacak şekilde tutulur. Şekilde görüldüğü
gibi hasta 360 derece döndürülür ve her basamakta 15-20 saniye beklenir.
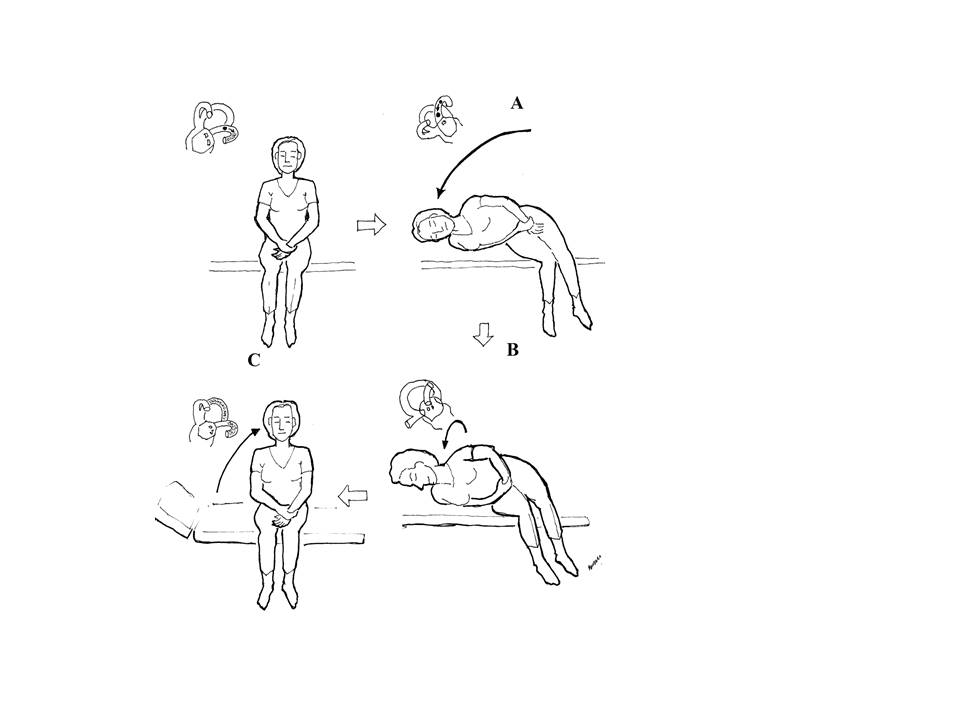
Şekil 8. Sol
lateral kanal (jeotrofik nistagmus) etkilenmesi için; hasta hızlıca sağlam
tarafa (sağa) yatırılır (A), hareketin hızlı olması önemlidir. Bu pozisyonda 2
dakika durulur. Daha sonra şekilde görüldüğü gibi baş 45° çevrilir (B) bu
pozisyonda da 2 dakika beklendikten sonra hasta şekildeki gibi kaldırılarak
bitirilir (C).
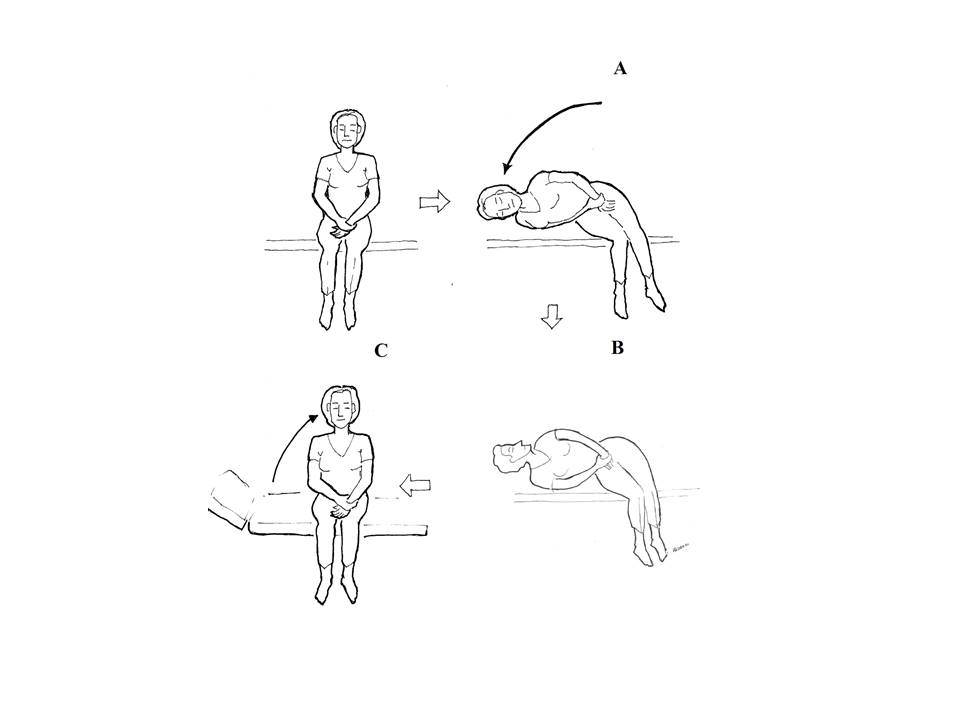
Şekil 9. Sağ
lateral kanal (ajeotrofik nistagmus) hasta hızlıca sağa yatırılır, bu
pozisyonda 2 dakika beklenir (A), baş hızlıca tavana doğru çevrilir (B) bu
pozisyonda da 2 dakika beklendikten sonra hasta şekildeki gibi kaldırılarak
bitirilir (C).
Santral
pozisyonel vertigo ve nystagmus, medulla
oblongata, orta hat serebellar yapılar ve vestibüler çekirdekler arasındaki bağlantıları
etkileyen infratentoriyal lezyonlar sonucu oluşur. Santral pozisyonel vertigo
BPPV’ye göre çok enderdir. Baş sallanır pozisyonda, vertigonun eşlik ettiği ya
da etmediği santral aşağı vurumlu torsiyonel komponenti olmayan nistagmus;
santral pozisyonel nistagmus; santral pozisyonel kusma ve nistagmus gibi
özellikleri ile BPPV’den ayrılır. Ayrıca santral lezyonlarda pozisyonel test
sonucu ortaya çıkan nistagmusun, BPPV’ deki gibi latansı ve yorulması yoktur,
pozisyonel testten hemen sonra ortaya çıkar ve tekrarlayan testlerde her zaman
aynı amplitüd ve frekansta görülür.
BPPV de öykü tipiktir. Ancak santral pozisyonel
vertigodan ayrılması gerekir.
TEKRARLAYAN SPONTAN VERTİGO
İzole
spontan vertigo atakları olan bir hastanın tanısı sıklıkla vestibüler migren
(VM) veya Ménière hastalığıdır. Vestibüler
migren; yani tekrarlayan vertigo atakları ve migren birlikteliğine yaklaşık
yüzyıl önce dikkat çekilmiştir. Kayan ve Hood’un migren hastalarında
nörootolojik bozukluk bildirdiği çalışmadan sonra migren ve vertigo
birlikteliğine vurgu yapan çalışmaların sayısı katlanarak artmıştır.
Epidemiyolojik bir çalışmada migren ve vertigo birlikteliğinin beklenenden 3
kat daha fazla bulunması bu birlikteliğin tartışmaya yer vermeyecek kadar önemli olduğunu göstermiştir. Prevalansı %1 olan, özellikle üretim çağındaki genç erişkinleri
etkilediği için iş gücü kaybı ve yaşam kalitesinde kayıplara neden olan
vestibüler migrenin tanınması oldukça önemlidir. Ayrıca vestibüler
migrenin hekimler arasında bile az oranda tanındığını
bildirilmektedir. VM her hangi bir yaşta görülebilir, kadınlarda daha sıktır.
Hastaların çoğunda migren daha önce başlar. Ancak bazı hastalarda migren
atakları sonlandıktan sonra baş dönmesi atakları başlayabilir. Hastalar tipik
olarak spontan veya pozisyonel vertigo tanımlar. Baş hareketine tahammülsüzlük
vardır. Baş hareketiyle tetiklenen ya da daha kötüleşen, tekrarlayan
dengesizlik atakları olabilir. Vertigonun süresi saniyelerden saatlere, bazen
günlere kadar uzayabilir. Vertigo ataklarına mutlaka
baş ağrısı eşlik etmesi gerekmez. Vertigo yakınması ile başvuran, kesin migren
tanısı olan bir hastada ya da baş ağrıları olan ve migren tanısı konmamış bir
hastada, en sık vertigo nedeni olan BPPV dışlandıktan sonra ilk önce vestibüler
migren akla gelmelidir. Tanı öykü özellikleri ve diğer nedenlerin dışlanması
ile konur. 2004’den beri Neuhauser ve arkadaşları tarafından önerilen tanı
kriterleri kullanılırken, Uluslararası Başağrısı Derneği’nin
Başağrısı 2018 sınıflamasında apendikste aşağıdaki kesin VM tanı kriterleri yer
almıştır.
A- Orta veya şiddetli
5 dakika ile 72 saat arasında süren vestibüler semptomların eşlik ettiği
beş
atak
B- Uluslararası baş ağrısı sınıflamasına göre
auralı veya aurasız migren tanısı
C- Aşağıdakilerden birinin en az atakların %50’sine eşlik etmesi
1- Aşağıdakilerden en az
ikisini karşılayan baş ağrısı olması
-tek taraflı yerleşim
- zonklayıcı özellik,
- orta veya şiddetli
ağrı özelliği,
- rutin fiziksel
aktive ile şiddetlenmesi
2- Fotofobi ve fotofobi
3- Görsel aura
D- Daha net bir vestibüler tanı ya da
uluslararası baş ağrısı sınıflama tanısı almaması.
Önceki
sınıflama ile karşılaştırılacak olursa, Neuhauser sınıflamasında kesin tanı
için 2 atak gerekirken yeni sınıflamada 5 atağa çıkmasının tanı kriterlerini
daralttığı düşünülebilir. Tanı, ancak iyi öykü alındıktan sonra konulabilir.
Hastaların ataklarına bazen baş ağrısı eşlik edebilir, bazısına ise eşlik
etmez. Hastaların bir kısmında ise vertigoya baş ağrısı hiçbir zaman eşlik
etmez. Hiç vertigo ve dengesizlik yakınması olmayan migren hastalarında yapılan
iki posturografi çalışmasında sağlam kontrollere göre bu hastalarda denge
problemi olduğu, aynı hasta ve kontrollerin bir süre sonra aynı testlerle
değerlendirildiği çalışmada var olan ılımlı denge bozukluğunun ilerlediği
gösterilmiştir.
Vestibüler
migrenin fizyopatolojisi de net değildir. Farklı migren hipotezleri ile
açıklanmaya çalışılmaktadır. Vertigo, baziler arter migreninin en sık görülen
aurasıdır ve yayılan kortikal depresyonun klinik eşdeğeridir. Yayılan
depresyon, vestibüler migrende kısa süreli vertigo ataklarının nedeni olarak
düşünülmüştür. İnternal oditor arterin vasospazmı periferik vestibüler ve
işitsel bulguları açıklayabilir. Vestibüler migrenli az
sayıda hastada yapılan bir fonksiyonel manyetik rezonans görüntüleme (MRG)
çalışmasında bilateral talamusun önemli rol oynadığı vurgulanmıştır. Pozitron
emisyon tomografisi gibi fonksiyonel görüntüleme çalışmaları, beyinsapından
lokus seruleus ve dorsal rafe çekirdeğine yansıyan aktivasyonu göstererek, bu
yapıların migren atağının başlaması ile ilgili olduğunu göstermiştir.
Vestibüler çekirdekler lokus seruleusden noradrenerjik, dorsal rafe
çekirdeğinden serotoninerjik girdi aldığı için migrende bu yapıların
aktivasyonu ile santral vestibüler işlemlemenin de etkileneceğini düşünmenin
akla yatkın olduğu bildirilmiştir. Benzer olarak migren atağı sırasında salınan
kalsitonin geni ile ilişkili peptid (CGRP) ve diğer nöropeptidlerin periferik
ve santral vestibüler sistem üzerinde nöromodülatör etkisi vardır. İyon kanalı
bozuklarının migrenin fizyopatolojisi ile ilgili olduğu öne
sürülmüştür. Paroksismal bozukluklardan olan ailesel hemiplejik
migren ve epizodik ataksi tip 2’de, migren ve vertigo en sık görülen yakınmadır
ve nedeni kalsiyum kanal genindeki mutasyondur. Kanalopati santral ve periferik
vestibüler işlev bozukluğunu açıklayabilir ve vestibüler migreni
açıklayabilecek en iyi model gibi görünmektedir.
VM’de
kanıtlanmış bir tedavi seçeneği yoktur, öncelikle migren ataklarının
sıklığı azaltılmalıdır. Migren tetikleyicilerinden kaçınılması gerektiği, baş
ağrısı sıklığı azalınca, baş dönmesi ve dengesizlik ataklarının da azalacağı
anlatılmalıdır. Atak tetikleyicilerinden uzak durulması ve egzersiz yapılması
bazı hastalarda atakları azaltır. Akut migren atağı uzun sürerse kısa süreli
(en fazla 2 gün) dimenhidrinat kullanılabilir. Migren
profilaksisi için kullanılan ilaçlar atak kontrolü için kullanılır, ancak hastanın yaşam aktivitesine göre uygun profilaktik tedaviye
hasta ile birlikte karar verilmelidir. Sürekli “dizziness” yakınması
olan hastalarda vestibüler rehabilitasyon önerilmektedir. Özetle, vestibüler
migren çok sık karşılaşılan bir klinik tablodur. Tanı koymak için önce akla
gelmesi gerekir. Baş dönmesinin en sık ikinci nedeni olduğu için başvuran her
hastada düşünülmelidir.
Ménière
hastalığı, Endolenfatik
hidrops sonucu düşük frekanslı işitme kaybı, tinnitus ve etkilenen kulakta
dolgunluk veya blokaj hissi yaratan klinik bulgularla ortaya çıkar. Kesin tanı
için en az 20 dakika -12 saat arası süren iki spontan
vertigo atağı ve bir kez atakla birlikte saptanmış düşük ya da orta
frekanslarda işitme kaybı gösteren odiyogram ve fluktuasyon gösteren işitsel
belirtiler gerekir. Vertigo atakları bir iki saat sürer ancak tinnitus ve
işitme kaybı günlerce devam edebilir. Ataklar günler, aylar, hatta yıllar sonra
tekrarlayabilir. İlk vertigo ataklarından sonra vestibüler ve koklear işlevler
düzelebilir. Kalorik testler ve pür ton odiyometrisinin her ikisi de normal
olur. Daha sonra, vertigo ataklarından sonra kalıcı işitme ve vestibüler işlev
kaybı ataklar arasında bile net olarak saptanabilir. Tekrarlanan
odiyometrilerle fluktuasyon gösteren işitme kaybının gösterilmesi tanı koymada
anahtardır. İşitme kaybı olan kulakta sürekli tinnitus ve seslerin bozuk olarak
algılanması sonucu konuşma anlaşılamaz hale gelebilir ve yüksek sesler rahatsız
edici olarak hissedilir. Ménière hastalığının başlangıcı genellikle 4. ve 6.dekadlar arasındadır, erkekler kadınlardan daha fazla
etkilenir. Hastalık başlangıçta tek taraflıdır, hastalar uzun süre izlenirse
ikinci kulağın da etkilendiği saptanır. Hastalığın ilerleyen evrelerinde ani
düşmelere neden olan Tumarkin’in otolitik krizleri tabloya eşlik edebilir.
Hastaları günlük hayatlarında oldukça etkilediği gibi ciddi travmaya da neden
olabilir. Atak tedavisinde diğer akut labirent işlev bozukluğu yapan
durumlardaki gibi dimenhidrinat kullanılır. Profilaksi
için tuz kısıtlaması, diüretikler ve yüksek doz betahistin özellikle Avrupa’da
kullanılmaktadır. Önerilen tedavilere rağmen ataklar kontrol altına
alınamıyorsa, intratimpanik gentamisin uygulanmasından hastalar oldukça
yararlanmaktadır.
Tekrarlayan
vertigo atakları olan hastaların ayırıcı tanısında
vestibüler migren öncelikle düşünülmelidir. Vestibüler migren ve Ménière hastalığı
arasındaki bağlantıyı gösteren yayın sayısında da artma olduğu unutulmamalıdır.
Eşlik eden işitme kaybı ya da kulakta dolgunluk hissi,
tinnitus gibi yakınmalar Ménière hastalığını düşündürür. Cogan
sendromunda da işitme ile ilgili problemlerin yanı sıra inflamatuvar göz
bulgularının eşlik edebileceği, unutulmamalıdır. Tumarkin’in otolitik
krizlerinin, vestibüler “drop” ataktan ayırıcı tanısının yapılması
gerekir. Perilenf fistülü ve superior kanal dehisensi de özellikle
kafa, kulak travması ve barotravması olan hastalarda ayırıcı tanıda
düşünülmelidir. Öksürme, hapşırma, ağır kaldırma, yüksek seslere maruz kalma
sonucu pozisyonel veya çevrenin hareket illüzyonu ile giden klinik tabloya
neden olur. Tanı koymak güçtür, özel muayene teknikleri (atağı tetikleyen
durumlarda Frenzel gözlüğü kullanarak ve göz hareketleri kayıtlanarak), ince
kesit yüksek çözünürlüklü bilgisayarlı tomografi ile tanı konmaya çalışılır.
İLK AKUT SPONTAN VERTİGO ATAĞI
Hayatında
ilk defa bulantı, kusmanın eşlik ettiği izole vertigo atağı geçiren bir hastada
neden ya vestibüler nörit ya da arka dolaşım alanındaki özellikle serebellumu
etkiyen infarktır. Akut vestibüler sendrom (baş dönmesi, bulantı, kusma ve
dengesizlik) tablosuyla acil servise başvuran hastada nedenin periferik
vestibüler etkilenme mi yoksa santral vestibüler etkilenme mi olduğuna karar
vermek hastanın tedavisinin planlanması açısından çok önemlidir. Yukarıda
santral ve periferik nistagmus özelliklerinden bahsedilmiştir. Bunlara ek
olarak baş çevirme testinin santral
etkilenmelerde negatif olduğu unutulmamalıdır. Akut vestibüler yetmezliğe neden
olabilen vertebrobaziler iskemilerden aşağıda detaylı olarak bahsedilecektir.
Vestibüler
nöritte baş çevirme testi her zaman
pozitiftir, nistagmus her zaman değişmez biçimde unilateraldir ve bakış ile yön
değiştirmez. Hastalar çevrenin dönme illüzyonu
şeklindeki şiddetli vertigo, (yürürken görüntü sallanmasından) osilopsi, dengesizlik nedeniyle
düşme eğilimi, bulantı ve kusmadan yakınır. Vestibüler nöritte nistagmus her
zaman değişmez biçimde unilateraldir, her iki yöne olan bakış ile uyarılan
nistagmus tanıyı dışlar. Nistagmus fiksasyonla süprese olduğu için standart
klinik muayenede gözden kaçabilir. Görsel fiksasyon ortadan kaldırılarak gözler
değerlendirildiğinde örneğin, oftalmoskopi sırasında bir göz kapatıldığında
veya Frenzel gözlüğü ile primer pozisyonda nistagmusun olduğu görülebilir. Baş
çevirme testi değişmez şekilde pozitiftir ve etkilenen tarafta azalmış lateral
semisirküler kanal işlevini gösterir. Hasta, sallanmadan duramasa da, gözleri
açıkken desteksiz ayakta durabilir ancak belli bir noktada sabit kalacak
şekilde adım atarsa lezyon tarafına sapar (pozitif Fukada veya Unterberger
testi). Etkilenen tarafa doğru oküler “tilt” reaksiyonu (ocular tilt
reaction) görülebilir. Etkilenen tarafa doğru başta eğiklik (head tilt),
bazen vertikal diplopi de eşlik edebilir. Bununla birlikte, oküler “tilt”
reaksiyonunun ana bulgusu olan, gözlerde etkilenen tarafa doğru konjuge
torsiyonel kayma, yalnız indirekt oftalmoskopi sırasında ya da fundus
fotoğraflarında saptanabilir. Vestibüler nörit etiyolojisinde viral
nedenler suçlanmaktadır. Belli dönemlerde ortaya çıkması, otopsi çalışmaları
viral etiyolojiyi desteklemektedir. Şiddetli klinik tablo birkaç gün içinde düzelirken hastaların bir kısmında tüm yakınmalar 3-5 hafta içinde düzelir.
Tedavide 100mg
dimenhidrinat sadece 1-3. günler arasında bulantı ve
kusma için kullanılmalıdır. Kusma geçince kesilmelidir. Uzun süre kullanılmaları
santral kompansasyonu geciktirmektedir. Akut
dönemde kısa süreli oral kortikosteroid kullanılmasını öneren çalışmalar vardır
ancak Cochrane analizine göre verilerin, kullanılmasını önermek için yetersiz
olduğu sonucuna varılmıştır. Hastaların yakınmaları
azalınca, hemen mobilize edilmelerinin iyileşmeyi hızlandırdığı
bildirilmektedir. İyileşme, periferik labirent fonksiyonunun onarımı;
somatosensoriyel ve görsel aferentlerle birlikte karşı vestibüler sistemin
sübstitüsyonu; periferik vestibüler sistemdeki tonus dengesizliğinin santral
kompansasyonu sonucu gelişir. Hastalığın seyrinde hastaların sadece %40’ında 24
ay sonra tam, % 20-30’unda parsiyel düzelme görülür, geri kalanlarda ise
unilateral hasar devam eder. Unilateral hasarın devam
ettiği hastalar, baş hareketleri sırasında osilopsi, baş hareketini tolere
edememe, dönüşlerde dengesizlik ve savrulma gibi yakınmalarla başvurur. Bu
yakınmalar yetersiz VOR sonucu ortaya çıkar. Bu nedenle, akut dönemde hastanın
bulantı ve kusması azaldığında semptomatik amaçla kullanılan ilaçlar kesilmeli
ve hastalar hemen mobilize edilmelidir. Eğer hastalar tahammül edebilirlerse
hemen denge kontrolü, göz hareketleri stabilizasyonu egzersizlerini içeren
vestibüler rehabilitasyon başlanmalıdır. Kronik dönemde uygulanan vestibüler
rehabilitasyonun da etkili olduğu gösterilmiştir. Vestibüler nöriti
olan hastalarda %25 olasılıkla daha sonra tipik
posterior semisirküler kanal BPPV’si gelişir. Bu nedenle böyle hastaların
bu açıdan da bilgilendirilmesi uygun olur.
Ayırıcı
tanı: Hayatında ilk defa vertigo atağı geçirmiş hastada baş
çevirme testi (Halmagyi testi) pozitif ise hastanın akut vestibüler nöriti
vardır. Serebellar infarktta ise bilateral bakış ile yön değiştiren nistagmus
vardır, vertikal olabilir, görsel fiksasyon ile süprese olmaz. Serebellar
infarktlı bir hasta gözleri açık iken bile desteksiz ayakta duramaz, vestibüler
nöritli bir hasta durabilir. Dikkatli bir nörolojik muayenede dismetri ve
disdiadokokinezi gibi diğer serebellar bulgular saptanır. Akut serebellar
infarktlar bilgisayarlı beyin tomografisinde görülmez, ancak MRG’de belli olur.
Serebellar infarktı olan hastalardan bazılarında cerrahi dekompresyon
gerektiren akut, hayati riski olan beyin ödemi gelişir. Serebellar infarkt
olgularının birçoğu vertebral arter diseksiyonu ya da kardiyak kökenli emboli
sonucu gelişir; bazı olgularda ise neden bir paradoksik embolidir (Ayrıca
bakınız: Nörovasküler Sendromlar).
Beyinsapı infarktları (özellikle vestibülo-koklear sinir ve iç kulak
kanlanmasını sağlayan anterior inferior serebellar arterin sulama
alanındaki infarktlarda ve posterior inferior arter sulama alanı
infarktlarında) ve beyinsapı tutulumu olan multipl skleroz (vestibülo-koklear sinir giriş
bölgesindeki plaklar) vertigo ve nistagmus ağırlıklı klinik tablolara neden
olsa da, bu bulguların labirentte değil de beyinsapında olduğunu gösteren ek
beyinsapı bulguları tabloya eşlik eder. İlk spontan
vertigo atağı Ménière hastalığının veya vestibüler migrenin ilk atağından da
ayrılmalıdır. Ménière hastalığı ve vestibüler migrende atak en fazla bir gün
sürer, ancak vestibüler nörit ve serebellar infarktta yakınmalar daha uzun
sürer. Cogan sendromu da ayırıcı tanıda düşünülmelidir.
Vertigo atakları beyin sapı iskemisinin belirtisi olabilir mi?
Acil
servise vertigo yakınması ile başvuran hastalarda altta yatan olası
vertebrobaziler iskeminin doğru olarak tanınması amacı ile yatak
başında yapılabilen
ve okülomotor fizyolojiyi değerlendiren HINTS
(head impulse, nystagmus, test of skew)
bataryası önerilmiş ve göz hareketleri değerlendirmesinde deneyimli kişilerce
yapılırsa diffüzyon MRG’ye üstünlüğü gösterilmiştir. Akut vertigo ile gelen
hastalar HINTS bataryası ile değerlendirildiğinde; bakış ile yön değiştiren nistagmus saptanan, “head
impulse” testi negatif olan ve “skew”
saptanan hastalarda arka sistem inmesi
olarak değerlendirilmelidir. Diffüzyon MRG’nin beyinsapı inmelerinde 75-100 saate kadar negatif olabileceği unutulmamalıdır. “Skew” yani
sapma periferik vestibüler etkilenmelerde de saptanabilir, ancak bu durumda “head
impulse” testi pozitiftir. Son yıllarda işitmenin de sorgulanmasının önemi anterior
inferior serebellar
arter infarktlarını dışlayabilmek için vurgulanmıştır. HINTS bataryasına ek
işitmenin sorgulanması HINTS+ olarak adlandırılır ve arka sistem inmelerinde
duyarlılığı %99, özgüllüğü %97’dir.
Özetle;
öncelikle hipertansiyon, diyabet öyküsü olan ve damar hastalığı riskleri olan
kişilerde olası iskemiyi dışlamak için çok iyi öykü alınmalı, ayrıntılı
nörolojik ve nörootolojik muayene yapılmalıdır.
Altı ayı
aşan ataklarda beyinsapı iskemisi dışlanabilir. Yapılan çalışmalarda böyle
hastalarda altı ay içinde beyinsapı infarktı geliştiği gösterilmiştir.
DENGESİZLİK
Dengesizliği
olan hastaların %20’sinin
unilateral ya da bilateral vestibüler yetmezliğe bağlı kronik
vestibüler belirtileri vardır. Hastaların %40’ında periferik nöropatiye bağlı sensoriyel ataksi, progresif
supranükleer paralizi gibi bir ekstrapiramidal sistem hastalığı, edinilmiş ya
da herediter serebellar ataksi, arka çukur tümörü, normal basınçlı hidrosefali
veya ortostatik tremor vardır (Ayrıca
bakınız: Hareket Bozuklukları).
Geri kalan %40’ının ise görme bozukluğu, eklem
problemleri, artrit ya da presbistatisi vardır. Bu bölümde bilateral
vestibülopati, vitamin B12 yetmezliği ve fobik postural vertigodan
bahsedilecektir.
Bilateral
vestibülopati: Bilateral vestibüler
kayıp ataksi ve osilopsiye neden olur, ancak vertigoya neden olmaz. Hastalar
yürürken dengesizlikten, sallantı hissinden, dönüşlerde savrulmalardan yakınır.
Hastaların yaklaşık % 40’ı bilateral VOR hasarına bağlı yürürken görüntü
sallanmasından (osilopsiden)
yakınır. Hastaların büyük bir kısmı bu yakınmalarını
bulanık görme şeklinde de tanımlayabilir. Hastaların bazılarında ise, adımlama
normal olduğu halde, göz kapalı adımlamada dengesizlik yakınması olur; ya da
yumuşak zemin üzerinde Romberg testi değerlendirildiğinde yakınmalar ortaya
çıkar. Baş çevirme testi bilateral pozitif olarak saptanır ve kalorik test
bilateral vestibüler etkilenmeyi gösterir. Yakın zamanda Barany derneği
tarafından tanı kriterleri yayınlanmıştır. İşitme kaybı eşlik etmeden ortaya
çıkan bilateral vestibüler etkilenmenin en sık nedeni, gentamisin
toksisitesidir. Sistemik gentamisin insanlarda kokleotoksik değildir. Sağırlık
ya da tinnitusa neden olmaz. Ancak vestibüler sistem için güvenli bir doz
aralığı yoktur. Hastaneye yatıştan sonra gelişen dengesizlik yakınmaları aksi
kanıtlanmadıkça, gentamisin toksisitesi olarak değerlendirilmelidir. Tedavi:
Vestibüler rehabilitasyon önerilir, ancak sonuçlar unilateral vestibüler
etkilenmede olduğu gibi yüz güldürücü değildir.
Vitamin
B12 yetmezliği: Ülkemizde günlük klinik
uygulamalarımızda, vitamin B12 (VB12) düzeyinin laboratuvarın
belirlediği normal değerin altında ya da alt sınıra yakın olan hastalarla çok
sık karşılaşmaktayız. Bu hastalar VB12 yetmezliğinin iyi bilinen nörolojik
tutulumları olan subakut kombine dejenerasyon, optik nöropati, periferik
nöropati, ensefalopati (Ayrıca bakınız: Bölüm Sinir Sisteminin Nutrisyonel Hastalıkları,
Omurilik Hastalıkları) dışındaki klinik
belirtilerle yani dengesizlik, “dizziness” yakınmaları ile de başvurmaktadır.
Son yıllarda yapılan çalışmalarda, kan B12 düzeyi alt
sınırının 300 pg/ml olarak alınmasını öneren çalışmalar vardır. Hastalarda arka
kordon tutulumuna ait bulguların, sallanıyor gibi olma hissi, süngerde
yürüyormuş gibi olma hali şeklindeki yakınmaların varlığında B12 düzeyi
normalin alt sınırında olsa bile intramüsküler enjeksiyon yapılmalıdır. Böyle
durumlarda, kanda homosistein düzeyine bakılarak B12 metabolizması hakkında
fikir sahibi olunabilir. Tedavide belli bir protokol yoktur.
B12 düzeyini alt sınırın üstüne çıkarmak ve o düzeyde sabitlemeye çalışmak amaç
olmalıdır.
Tablo 1. Vertigoya yaklaşımda önemli noktalar
|
Tekrarlayan izole vertigo
atakları olan hastada 1) Her zaman pozisyonel test yap 2) Manevra yapmayı öğren 3) Her zaman odiyometri iste 4) Migren tedavisi dene 5) Listenin sonuna
vertebrobaziler yetmezlik olasılığını koy |
|
İlk akut spontan vertigo
atağında 1) Baş çevirme testini yapmayı
öğren 2) Her zaman serebellar infarktı
düşün |
|
Dengesizliği olan hastada 1) Gentamisin
vestibülotoksisitesini düşün 2) Normal basınçlı hidrosefaliyi
düşün 3) Posterior fossa tümörünü veya
malformasyonunu hatırla 4) Ortostatik tremoru düşün 5) Medulla spinalis ya da
periferik sinir patolojisini düşün ve vitamin B12 düzeyi iste. |
Bölümde kullanılan şekiller Prof. Dr. Barış
Baklan tarafından çizilmiştir.
Kaynaklar
1. Akdal G, Dönmez B, Öztürk V, Angın S. Is balance normal in
migraineurs without history of vertigo? Headache 2009;49:419–425.
2.
Akdal G, Özge A, Ergör G. The prevalence
of vestibular symptoms in migraine or tension-type headache, J Vestib. Res.
2013; 23 :101–106.
3. Akdal
G, Özge A, Ergör G. Vestibular symptoms are more frequent in migraine than in
tension type headache patients. J Neurol Sci (Turk). 2015; 357: 295–296.
4.
Akdal G. Baykan B, Ertaş M ve ark.
Population-based study of vestibular symptoms in migraineurs, Acta Otolaryngol.
2015; 135 : 435–439.
5.
Akdal G. Vestibular migraine. Archives of
Neuropsychiatry 2013; 50 (Supplement 1): 56–59.
6. Caruso
G, Nuti D. Epidemiological data from 2270 PPV patients. Audiological Med. 2005;3:7–11.
7. Dieterich M, Obermann M, Celebisoy N.
Vestibular migraine: the most frequent entity of episodic vertigo. J
Neurol 2016; 263: 82–89.
8. Fishman
JM, Burgess C, Waddell A. Corticosteroids for the
treatment of idiopathic acute vestibular dysfunction (vestibular neuritis). Cochrane Database Syst Rev 2011 May 11;(5)
9. Halmagyi GM, Akdal G. Vertigo ve dengesizlik. J Neurol Sci (Turk)
2005; 22: 142–160.
10. Halmagyi GM, Curthoys IS. A clinical sign of canal paresis. Arch
Neurol 1988; 45:737–9.
11. Halmagyi
GM, Curthoys IS. The video head impulse test in clinical practice. Neurol Sci
Neurophysiol 2018; 35: 1-5.
12.
Kayan A, Hood JD. Neuro-otological
manifestations of migraine. Brain 1984;107:1123– 1142.
13. Kim
JS, Oh SY, Lee SH, ve
ark. Randomized clinical trial for apogeotropic horizontal canal
benign paroxysmal positional vertigo. Neurology 2012;78:159–166.
14. Lopez-Escamez
JA, Carey J, C Won-Ho ve ark. Diagnostic criteria for Menière’s
disease. J Vest Res 25 2015; 1–7.
15. Neuhauser H, Leopold M, von
Brevern M, Arnold G, Lempert T. The interrelations
of migraine, vertigo, and migrainous vertigo. Neurology 2001;56: 436–441.
16. Neuhauser
HK. Epidemiology of vertigo Curr Opin Neurol 2007; 20: 40–46.
17.
Newman-Toker DE, Curthoys IS,
Halmagyi GM. Diagnosing Stroke in Acute Vertigo: The HINTS Family of Eye
Movement Tests and the Future of the “Eye ECG”. Semin Neurol 2015; 35:506–521.
18. Rosengren
SM, Colebatch JG, Young AS, Govender S, Welgampola MS. Vestibular evoked
myogenic potentials in practice: Methods, pitfalls and clinical applications.
Clin Neurophysiol Pract. 2019; 26;4:47 –68.
19.
Strupp M, Hupert D, Frenzel C, ve ark. Long-term prophylactic treatment
of attacks of vertigo in Menière's disease comparison of a high with a low
dosage of betahistine in an open trial. Acta Otolaryngol 2008;128: 520–524.
20.
Strupp M, Ji-Soo K, Murofushi T ve ark.
Bilateral vestibulopathy: Diagnostic criteria Consensus document of the
Classification Committee of the Barany Society. J Vest Res 2017; 27:177–189.
21. Tassinari
M, Mandrioli D, Gaggioli N, Sarsina PR. Ménière’s disease treatment: A
patient-centered systematic review. Audiol Neurotol 2015;20:153–165.
22. Welgampola
MS, Bradshaw A, Halmagyi GM. Dizziness on head movement. MJA. 2011; 195:
518–522.
Welgampola YoungPogson JM, Bradshaw AP, Halmagyi GM. Dizziness demystified Pract Neurol 2019; 19 :492–501.
24.
Wolters S, Ströhle A, Hahn, A.
Cobalamin: A critical vitamin in the elderly. Preventive
Medicine 2004; 3: 1256–1266.