SİNİR SİSTEMİNİN
NÜTRİSYONEL VE TOKSİK HASTALIKLARI
Yazanlar: Başar
Bilgiç, Jale Yazıcı
Son güncelleştirme
tarihi: 24.02.2019
Malnütrisyon dünyamızda maalesef ki halen milyonlarca kişinin yaşadığı “önlenebilir”
bir halk ve sağlık sorunudur. Eksik ve yetersiz beslenme, sinir sistemi ile
birlikte birçok organda gelişimsel, işlevsel ve yapısal sorunlara yol açmaktadır.
Beslenme ile ilgili sorunlarda gerek santral gerekse de periferik sinir sistemi
sıklıkla etkilenmektedir. Besin öğelerinin eksikliklerinde ortaya çıkan nörolojik
tablolar, Tablo 1’de belirtildiği
gibi oldukça farklılık göstermektedir.
Günümüzde beslenme
ile ilgili bir diğer yaygın sağlık sorunu da “obezite”dir.
Yaşadığımız çağda malnütrisyona kıyasla çok daha
fazla insan obezite sorunu yaşamaktadır. Obezite, beyin-damar hastalıkları
ve nörodejeneratif hastalıklar gibi sık izlenen bazı nörolojik tablolarda
bilinen güçlü bir risk faktörüdür. Obezite ile ilgili izlenen nörolojik sorunlardan
birisi de obeziteye yönelik yapılan bariyatrik cerrahi ameliyatları sonrasında izlenen
nörolojik komplikasyonlardır. Bu ameliyatlardan
sonra en sık karşılaşılan erken komplikasyonlar
hızlı gelişen polinöropati, Wernicke-Korsakoff sendromu ve poliradikülopatiyken, geç dönemde
optik nöropati, miyelopati, miyopati ve diğer periferik nöropatiler görülebilir.
Tablo 1. Besin öğesi
eksiklikleri ve ilişkili olduğu nörolojik tablolar.
|
|
İlişkili Nörolojik
Tablo |
|
B1 (Tiamin) |
Wernicke-Korsakoff
sendromu, polinöropati, Beriberi, optik
nöropati |
|
B3 (Niasin) |
Pellagra, demans,
depresyon |
|
B6 (Piridoksin)
|
Polinöropati,
epilepsi |
|
B12 (Kobalamin) |
Miyelopati,
polinöropati, kognitif bozukluk, demans, optik nöropati |
|
Folat |
Nöral tüp defektleri, kognitif bozukluk, miyelopati, polinöropati,
optik nöropati |
|
D vitamini |
Multipl skleroz
ve nörodejeneratif hastalıklarda risk artışı, miyopati |
|
E vitamini |
Serebellar
sendrom, polinöropati, miyopati, miyelopati |
|
Bakır |
Miyelopati |
|
Demir |
Sekonder huzursuz
bacaklar sendromu |
B1 VİTAMİNİ
(TİAMİN) İLE İLİŞKİLİ NÖROLOJİK HASTALIKLAR
Beriberi
“Beriberi” kelime
anlamı itibari ile aşırı güçsüzlük demektir. B1 eksikliğinde görülen bu hastalık
için risk yaratan durumlar aşırı işlenmiş pirinç tüketimi, alkolizm, diyalize
girme, kronik ishal ve diüretik kullanımıdır.
Beriberi, Sahra-altı Afrika ve pirinç tüketiminin fazla olduğu Asya’da daha
çok görülürken son dönemde sığınmacı kamplarında da izlenebilmektedir. Bu
hastalık periferik sinir ve kalp kaslarını tutar ve kardiyomiyopati
ile duysal-motor polinöropatiye neden olur. Ödem
eşlik ettiği takdirde hastalığa “yaş”, etmediğinde ise “kuru” beriberi adı
verilmektedir.
Klinik bulgular,
aylar içerisinde subakut gelişen, ayaklarda parestezilerle
başlayan, zaman içerisinde ellere geçen, distal ve simetrik duysal-motor polinöropati
şeklinde başlar. Polinöropati aksonal tiptedir. Hastanın muayenesinde ayak
ve ellerde (distal) kuvvetsizlik, eldiven-çorap şeklinde duyu kusuru ve refleks
kaybı vardır. Kranyal sinir tutulumu görülmemekle birlikte bazen izole optik
nöropati izlenebilir. Bazı olgularda, kardiyomiyopatiye
ait bulgular da nörolojik bulgulara eşlik eder.
Asya ülkelerinde
bebeklerde “infantil beriberi” adı
verilen tablo da görülebilmektedir. Erişkin formdan farklı olarak bebeklerde
akut kardiyopati, dispne, siyanoz, huzursuzluğun
yanı sıra oftalmoparezi, uyuklama ve epileptik
nöbetler izlenir.
Tedavi için
semptomlar kaybolana kadar parenteral olarak 50mg/gün dozunda tiamin verilmesi ve klinik bulguların ortadan kalkması
ile de ağızdan idame tedavisine geçilmesi önerilmektedir.
Ondokuzuncu yüzyılın son
onyılında ayrı ayrı tanımlanan Wernicke ensefalopatisi ve Korsakoff
psikozu, etyolojik, klinik ve histopatolojik olarak örtüşen özellikleri nedeniyle
Wernicke-Korsakoff sendromu (WKS) olarak nitelenmektedir.
Sendromun bileşenlerinden Wernicke ensefalopatisi
(polioencephalitis hemorrhagica superioris)
akut veya subakut başlayan oküler bulgular, ataksi ve konfüzyonla karakterizedir. Korsakoff
psikozunda ise diğer kognitif fonksiyonlar görece korunmuşken, belirgin bozukluk
bellek alanındadır ve psikotik bulgular olabilir. Korsakoff
psikozu sıklıkla Wernicke ensefalopatisi ile birlikte
görülür. Korsakoff sendromunu,
Wernicke ensefalopatisinin seyrinde eklenen
psişik semptomlar olarak nitelendirmek yanlış bir tanımlama olmayacaktır.
İnsidansı 50/1.000.000
olarak tahmin edilmektedir. Etyolojide avitaminoz ve özellikle tiamin
(B1) eksikliği sorumlu tutulmaktadır. Yapılan otopsi çalışmalarında tiamine bağımlı enzimlerin aktivitelerinde seçici
düşüklükler saptanmıştır. Ayrıca B1’den fakir diyetle
beslenen hayvanlarda da WKS bulguları izlenebilmektedir. Tüm bunlar bu sendromun diyet ile alınan tiamin
yetersizliğinden dolayı ortaya çıktığını düşündürtmektedir. Hastalığın en
sık kronik alkoliklerde izlenmesi, tiamin alımının
kısıtlanması ile birlikte alkolün doğrudan nörotoksik
etkisinin de patogenezde sorumlu olabileceği
şüphesini doğurmaktadır. Alkolün dışında WKS riskini arttıran durumlar Tablo 2’de verilmiştir.
Mortalite riski
hastalığın ilk üç haftasında %17 olarak bildirilmiştir. Buna karşın erken
tanı ve uygun tedavi ile klinik bulgular tedaviye oldukça iyi cevap verir.
|
Malign hastalıklar Gastrointestinal
hastalıklar Açlık AIDS |
İlaç komplikasyonları İyatrojenik Psikiyatrik
hastalıklar |
Bu sendromda en sık rastlanılan klinik bulgular, mental
durum bozuklukları, okülomotor bulgular ve dengesizliktir.
Akut WKS sendromunda
mental semptom olarak en sık konfüzyona rastlanılır. Hasta apatiktir, oryantasyonu
kaybolmuştur. Konfüzyonel duruma ataksi ve okülomotor bulgular eşlik eder.
Tedaviye bu dönemde başlanmazsa hastalık ilerleyici bir seyir gösterir ve
konfüzyonel durum ciddi bir amneziye evrilir.
Yakın bellekteki
ciddi bozukluk, kendisini yeni verbal ve verbal olmayan bilgilerin öğrenilememesi sonucu yakın
dönem olaylarının hatırlanamaması, yeni tanışılan insanların isimlerini, yüzlerini
hatırlayamama, güncel olayların hiç akılda kalmaması şeklinde gösterir.
Yeni bilgilerin öğrenilememesi (anterograd amnezi), uyaranın
kayıt süreçlerinin ilk basamağında işleme (encoding)
kusuru sonucu olmaktadır.
WKS olguları
hastalığın başlangıcından geriye doğru uzanan bir dönemde olan toplumsal olayları,
kendileri ile ilgili bilgileri hatırlayamazlar. Hastalığın başlangıcından
ne kadar geriye gidilirse o döneme ait bilgiler daha iyi hatırlanmaktadır.
Yani hasta çocukluk ve erken yetişkinlik dönemlerini hatırlarken hastalığın
başlangıcından geriye doğru yakın geçmişini hatırlayamamaktadır (retrograd amnezi). Bu tip amnezinin şiddeti, frontal lob fonksiyonlarını
gösteren testlerdeki başarısızlıkla doğru orantılı olarak bulunmuştur. Sistematik
bellek araştırmasının planlanması ve başlatılmasında frontal lob önemli görev
almaktadır.
Bellek problemleri
dışında problem çözme ve kavram oluşturma zorlukları şeklinde frontal bulgulara
rastlanılabilir. Diğer kognitif alanlar genellikle korunmuştur.
Nistagmus hastalarda
en sık rastlanılan oküler bulgudur. Sıklıkla bakış yönüne vuran horizontal
nistagmus görülür. Bazı vakalarda vertikal veya rotatuar
nistagmus da izlenebilir. Eksternal göz hareketlerindeki
kısıtlılık ilk olarak kendini horizontal plandaki göz hareketlerinde gösterir.
Daha sonradan vertikal plandaki göz hareketlerinde kısıtlılık tabloya eklenir.
Göz hareketlerindeki kısıtlılık, asimetrik bilateral lateral rektus paralizisi ve vertikal bakışlarda da olabilen
konjuge bakış kısıtlılığından total oftalmoplejiye kadar uzanan bir yelpaze içinde izlenebilir.
Bu bulguların patogenezinden göz hareketleri
ile ilgili sinirlerin çekirdeklerinin mezensefalon ve pons düzeyinde etkilenmesi
sorumludur. Pupillanın ışığa verdiği cevapta
azalma görülebilir ama ışık refleksinin total olarak alınamaması durumuna
genelde rastlanmaz. Klinik tabloya ılımlı bir ptoz
eşlik edebilir.
Hastalıkta görülen
ana motor semptom ataksidir.
Ön planda gövde ataksisi izlenir. Hasta adımlarını
açarak dengesiz bir biçimde, yalpalayarak yürür. Buna ekstremite ataksisi de eşlik edebilir. Serebellumdaki
tutuluma ek olarak vestibüler sistemin etkilenmesi
de bu bulgulardan sorumludur.
Tanı için iyi
anamnez alınması, beslenme düzeninin, alkol kullanımının ve tüketim miktarının
sıkı bir şekilde sorgulanması gereklidir.
Laboratuvar
Bulguları
Akut olgularda,
EEG'de yaygın yavaşlama görülür. BOS incelemesinde hafif protein artışı saptanabilirse
de sıklıkla normal değerler bulunur. Kan piruvat
değeri artmış olabilir ve tedaviyle normal sınırlara doğru gerileme gösterir.
Fakat bu bulgu özgün bir bulgu değildir. Buna karşın tiamini kofaktör olarak
kullanan transketolazın serumda
düşük seviyelerde saptanması değerli bir laboratuvar bulgusudur.
Akut dönemde
çekilen kranyal MR incelemesinde dorsal medial talamus, üçüncü ventrikülün
periventriküler kısmı, periakuaduktal
alan, mamiller cisimcikler ve dorsal medullada hiperintens lezyonlar izlenebilir (Şekil
1).
Şekil 1. Bir Wernicke-Korsakoff sendromu hastasının akut döneminde çekilen kranyal MR'ında, aksiyel planda diffüzyon, FLAIR ve koronal planda T2 ağırlıklı kesitlerde medial talamusta simetrik hiperintens lezyonlar izlenmektedir.
Histopatolojik
Bulgular
Wernicke-Korsakoff
sendromunun, başlangıçta da belirtildiği gibi,
aynı isim altında anılması histopatolojik bulgularının
özdeş olmasından ve sıklıkla Korsakoff psikozunun
Wernicke ensefalopati tablosunun ardından gelişmesinden
kaynaklanır. Bu histopatolojik bulgular değişen yoğunlukta nöron, akson ve
miyelin kayıpları, reaktif mikroglia hücreleri, makrofajlar,
astrositler ve bazen de ufak hemorajilerdir. İleri miyelin
kaybına karşı sinir hücrelerinin gövdeleri görece korunmuş olarak bulunur.
Bu bulgular beyinde en çok talamus (medial pulvinar ve dorsomedial nükleus), hipotalamus (özellikle mamiller
cisimcikler), mezensefalon (okülomotor bölge ve periakuaduktal
bölge), pons ve bulbusda (N. Abdusens ve vestibüler
nükleuslar) görülür. Serebellumun
özellikle anterior-superior bölgesinde moleküler
ve granüler tabakalarda nöron kaybına Purkinje hücrelerinde belirgin azalma eşlik eder.
Patogenez
Diğer süreçlerle
kıyaslandığında, bu sendrom en ağır amnezinin görüldüğü
durumdur. Bellek ile ilgili nörolojik yapılara bakıldığında birbirine paralel
olarak çalışan iki ayrı devre görülmektedir. Bunlardan ilki hippokampus-mamiller cisimcikler - talamus (anterior bölge)
- singulat korteksten tekrar hippokampusa dönen devreyken (Papez devresi) diğeri amigdala
- talamus (dorsomedial
bölge) - prefrontal korteksten tekrar amigdalaya dönen devredir. Bu hastalıkta bellek ile
ilgili bu iki devre üzerindeki stratejik iki alan (mamiller
cisimler ve dorsomedial talamus)
ciddi biçimde etkilenmekte ve en ağır saf amnestik
sendrom olan bu hastalığa yol açmaktadır.
Şekil 2. Bellekle ilgili nöral yapılar
Tedavi
Laboratuvar
çalışmaları ile her 1000 kalori için 0,3-0,6 mg tiaminin
gerekli olduğu gösterilmiştir. Günlük alınması gereken en az tiamin miktarı ise 1,2-1,7 mg’dır. Tanı konulduğu anda
hızlıca 100 mg/gün dozda tiamin, yarısı intravenöz, diğer yarısı da intramüsküler
olacak şekilde uygulanmalıdır. İntravenöz tiamin tedavisi göz ve mental bulgularla beraber ataksi gerileyinceye
kadar sürdürülmelidir. İntravenöz tedavinin ardından
50 mg/gün dozunda oral tiamin verilmesi tekrarlamanın
önlenmesi açısından yararlıdır. Tedavi ile göz bulguları ilk 48 saat içinde
gerilemeye başlarken, ataksi ve mental bulgular tedaviye daha geç yanıt verirler.
Klinik yanıt alınamıyorsa daha yüksek dozlar denenmelidir. Yüksek kalorili
diyet alan hastalarda tiamin dozu daha yüksek
tutulmalıdır.
B6 VİTAMİNİ
(PİRİDOKSİN) EKSİKLİĞİ
Piridoksin eksikliği
çocuk ve erişkinlerde farklı klinik tablolar yapar. Piridoksin eksikliğine
ilişkin klinik tabloların tanınması 1950'li yılların başında olmuştur. Birkaç
haftalık ya da birkaç aylık bebeklerde, antiepileptikler
ile durdurulamayan nöbetlerin B6 vitamini ile durduğu gözlenmiş ve araştırma
sonucunda bu bebeklerin aldıkları mamadaki B6 vitamini miktarının diğerlerinin
üçte biri oranında olduğu saptanmıştır. Bu nedenle epileptik nöbet / status epileptikus tablosuyla
acile getirilen hastalarda B6 vitaminin eksikliği akla getirilmelidir. Zaman
içinde “piridoksin ile ilişkili nöbetler”in otozomal resesif genetik bir hastalık
olduğu ve ALDH7A1 genindeki mutasyonların hastalığa neden
olduğu anlaşılmıştır. Tipik tabloda doğumdan hemen sonra hatta anne karnında
antiepileptiklere cevap vermeyen ama parenteral piridoksin
verilmesi ile duran nöbetler başlar. Atipik denilen olgularda bulgular doğumdan
aylar sonra bile başlayabilir, başlangıçta piridoksin
verilmemesine rağmen antiepileptiklere cevap
olabilir ve piridoksinin kesilmesine rağmen aylarca
nöbet izlenmeyebilir. Bu nedenle ilk 18 ayda ortaya çıkan nöbetlerde “piridoksin
ile ilişkili nöbetler” her zaman akla gelmelidir.
Normal koşullarda,
erişkinlerde B6 vitamini eksikliği saptanmaz. B6 vitamininin metabolizmasına
etki eden izoniazid, penisilamin
ve hidralazin grubu ilaç kullananların yaklaşık
yarısında distal, simetrik, duysal-motor polinöropati görülür. Tedaviye günlük
100 mg B6 vitamini eklenmesi polinöropati gelişimini engellemeye yeterlidir.
Diğer yandan çok yüksek doz B6 verilmesine bağlı gelişen saf duysal polinöropati
vakaları da tanımlanmıştır (B6 hipervitaminozu).
Yüksek dozların nöropati yapacağı da gösterildiğinden günlük pratikte çok
kullanılan ilaçlar olan B kompleks vitaminlerinin
kullanımında B6 hipervitaminozundan kaçınmak
gerekir.
VİTAMİN B12 EKSİKLİĞİ
Günümüzde B12
eksikliğinin periferik sinir sistemi ve omurilik tutulumu ile olan ilişkisi
daha aşikar iken, kognitif bulgular ve demans ile
olan ilişkisi karmaşıktır. Saf B12 eksikliğine bağlı demans oldukça nadir
bir durumdur.
Normal bir insanın
günlük B12 ihtiyacı 2 mikrogramdır. Bu miktar gebelik ve emzirme dönemlerinde
artmaktadır. B12 vitamini genellikle et, balık ve diğer hayvansal gıdalarda
bulunmakla birlikte yeşil yapraklı sebzelerde de vardır. Yarısı karaciğerde
olmak üzere tüm vücutta 2-5 mg arasında depolandığından eksikliği hemen kendini
belli etmez. Örneğin malabsorbsiyon durumlarında
bulgular 2-5 yıl sonra ortaya çıkmaktadır. Besinler ile alınan kobalamin midede proteinlerden ayrılarak haptokorrinlere bağlanarak duedonuma
ulaşır. Burada pankreatik enzimler kobalamini haptokorrinlerden
ayırır ve kobalamin midedeki parietal hücrelerin ürettiği intrensek
faktöre bağlanarak distal ileumda emilir. Mide asidini azaltan durumlar olan
atrofik gastrit, antiasid
kullanımı ve H. Pylori enfeksiyonlarında
B12 eksikliği görülebilir. İntrensek faktöre karşı
antikorların geliştiği pernisiyöz anemi, ileum rezeksiyonları veya ileumu
tutan hastalıklar, AIDS ve nitröz oksid intoksikasyonu diğer
B12 eksikliği nedenleridir. Diyet ile yetersiz alımı nadir bir durumdur.
B12 eksikliğinde
en iyi bilinen nörolojik tutulum ”medulla spinalisin subakut kombine dejenerasyonu”
ismi verilen omurilik tutulumudur. (Bu hastalıkla ilgili olarak Omurilik Hastalıkları
bölümüne bakınız).
B12 eksikliğine bağlı megaloblastik anemisi olan
hastalar incelendiğinde subakut kombine dejenerasyonun
görülme ihtimali %30’lar civarındadır. B12 eksikliğinde duysal aksonal tutulum
ile giden polinöropati de izlenebilir. Optik nöropati ve paresteziler de tabloya eşlik edebilir ya da bağımsız
olarak izlenebilir. Megaloblastik anemi ve serum
B12 düzeyi düşüklüğü ile beraber görülen nörolojik tutulumlarda mevcut bulguları
vitamin eksikliği ile ilişkilendirmek kolayken, aneminin olmadığı ve B12 düzeyinin
alt sınıra yakın olduğu durumlarda, serumda homosistein
veya metil malonik asid
düzeylerinde yükselme olması, B12 eksikliğine işaret eder. Çoğu durumda nörolojik
tutulum ile anemi birlikte görülmemektedir ve anemi olmaksızın gelişen nörolojik
tutulumun anemi ile birlikte olan nörolojik tutuluma oranla çok daha şiddetli
olduğu bildirilmektedir.
B12 eksikliğinde
kan homosistein düzeylerinde yükselme olmaktadır. Hiperhomosisteinemi
ise koroner kalp hastalığı, serebrovasküler hastalıklar, periferik arter hastalığı
ve venöz tromboz için
bir risk faktörüdür. Alzheimer hastalığı ve vasküler
demans ile hiperhomosisteinemi arasında ilişki
bulunsa da B12 replasmanı klinik bir fayda sağlamamaktadır.
Tedavi olarak
oral veya parenteral kobalamin
replasmanı yapılabilir. Yetersiz alıma bağlı durumlarda
günlük 50 veya 100 mikrogram replasman yapılabilir.
Parenteral replasman
yapılmak istendiğinde ise genel bir yaklaşım 5-7 gün boyunca her gün 1000
mikrogram enjeksiyonlar yapılması ve ardından ayda
bir kez 1000 mikrogram idame tedavileri ile gidilmesidir.
Malabsorbsiyon, kronik hastalık,
alkolizm ve barbitürat gibi bazı ilaçların kullanımında folat eksikliği olabilmektedir.
Folat eksikliğine bağlı megaloblastik
anemi ve nörolojik tutulum ilk olarak 1960’larda tanımlanmıştır. Nörolojik
tutulum B12 eksikliğinde olduğu gibi kognitif, omurilik ve periferik sinir
tutulumu olarak karşımıza çıkar. Fakat B12 eksikliği ile kıyaslandığında
bazı farklılıklar da izlenmektedir. Örneğin folat eksikliğinde subakut kombine
dejenerasyon ve periferik nöropati daha nadirken
davranışsal sorunlar çok daha sık izlenmektedir.
Antiepileptikler ailesinden
olan fenitoin ve barbituratlar,
folat eksikliğine yol açabileceğinden bu ilaçları
kullanan epileptiklerde gelişen depresyon gibi affektif
bozukluklar veya kognitif bulgularda folat düzeylerine
mutlaka bakılmalıdır.
Folat eksikliği nöral tüp defektlerine
yol açabildiği gibi neonatal dönemde letarji, beslenme bozukluğu, hipertoni veya hipotoni,
nöbetler ve komaya da yol açabilir.
Serum homosistein
düzeyi yüksekliği ile beraber eritrosit folat düzeyindeki düşüklük, tanıda
serum folat düzeyi düşüklüğünden daha anlamlıdır. Tedavide dışarıdan verilen
folatın kan-beyin bariyerini zor geçebildiği akılda
tutularak tedavi süresi en az 6 ay olmalıdır. İyileşme genellikle yavaş seyretmektedir.
Folat eksikliği olan depresif hastaların antidepresanlara
istenilen cevabı vermemesinden dolayı antidepresan
tedavinin folat replasmanı
ile beraber verilmesi gerektiği akılda tutulmalıdır.
Diğer yağda
eriyen vitaminlerde olduğu gibi E vitamini de vücutta depo edilir. Bu nedenle
eksikliğine bağlı tablonun ortaya çıkması yıllar almaktadır (erişkinlerde
15-20, çocuklarda 2-3 yıl gibi). E vitamini eksiklik nedenleri Tablo 3’de
belirtilmiştir.
Klinik tablo
dengesizlik ve/veya kuvvetsizliktir. Muayenede spinoserebellar
tutuluma değişik oranda eşlik eden periferik sinir sistemi bulguları saptanır.
En belirgin semptomlar ataksi, arefleksi ve ağır
derin duyu kaybıdır. Yüzeyel duyu korunmuştur. Bu nedenle yanlışlıkla Friedreich
ataksisi tanısı alan hastalar vardır. Hastaların
yarısında nistagmus, ptoz ve parsiyel oftalmoplejiler
görülür. Kuvvetsizlik olduğu takdirde distal yerleşimlidir
ve Babinski belirtisi saptanabilir. Tanı, serumda
E vitamini düzeyinin düşük çıkması ile konur. BOS bulguları normaldir. Sinir
ileti hızı ölçümlerinde hafif-orta derecede aksonopatiye
ilişkin veriler gözlenir. Somatosensoriyel (SEP)
ve vizüel (VEP) uyandırılmış potansiyel incelemeleri
bozuk bulunur.
Patolojik incelemelerde
periferik sinir, arka kök ve arka kordonda bulunan büyük çaplı miyelinli liflerde dejenerasyon
ve serebellum ile medulla spinalis nöron ve endotel
hücrelerinde lipopigment birikimi olmak üzere
farklı iki tür lezyon saptanır.
Tedavide peroral 200-600 mg/gün E vitamini
verilmesi ve tablonun ağırlığı oranında fizyoterapi
yapılması uygundur.
Tablo 3. E Vitamini
eksikliğine yol açan nedenler.
|
Gastrointestinal
sistem hastalıkları
|
Herediter
hastalıklar
|
PELLAGRA (NİKOTİNİK
ASİT EKSİKLİĞİ)
Nikotinik asit (niasin) eksikliğine bağlı klinik tablo, pellagra "kaba
deri" anlamına gelen "pella agra"dan kaynaklanan İtalyanca kökenli bir sözcüktür.
Daha çok mısırla beslenen, az gelişmiş ülkelerde görülür. Gelişmiş ülkelerde
kronik alkol kullanımına bağlı ortaya çıkar. Günlük nikotinik
asid gereksinimi 6,6mg/1.000kcal'dir. Niasinden zenginleştirilmiş ekmeklerin devreye girmesiyle
pellagra görülme sıklığı azalmıştır.
Klinik tablo,
diyare, dermatit ve demans sözcüklerinden oluşan "3D" olarak tanımlanmıştır.
Gastrointestinal sistem tutulumu olduğunda hastada, stomatit,
anoreksi, diyare ve
dispepsi izlenir. Deri bulguları ise, rengi kahverengiye kadar değişebilen
hiperkeratotik döküntülerdir. Vücudun her yerinde
olabilmekle birlikte en sık el-ayakların dorsal
bölgelerinde, yüz ve göğüste görülür. Nörolojik tablonun başlangıç semptomları iritabilite,
apati, depresyon ve bellek bozukluğudur. Tablo
ilerlediği takdirde konfüzyon ve stupor ve ardından da koma gelişir. Muayenede
değişken bilinç düzeyinin yanı sıra spastisite, Babinski
belirtisi, gegenhalten ve startle miyoklonusu saptanır.
Özetle kronik alkolik olduğu bilinen bir hastada tiamine
yanıtsız ensefalopati varlığı, pellagra tanısını
akla getirmelidir. Tedavide tablonun ağırlığına göre oral ya da parenteral nikotinik asit
kullanılır.
A VİTAMİNİ
EKSİKLİĞİ
Yağda eriyen
bir vitamin olduğundan eksikliği kolay izlenmez. Malabsorbsiyon
sendromlarında nörolojik tutulum olarak görme keskinliğinde
azalma ve gece körlüğü izlenir. Yüksek doz A vitamini alınması ile psödotümör serebri tablosu
da görülebilir.
Kronik karaciğer
hastalarında izlenen anozminin A vitamini replasmanı ile iyileşme göstermesi bu vitaminin olfaktör sistemde henüz açıklanamayan rolünü göstermektedir.
D VİTAMİNİ
EKSİKLİĞİ
Patogenezi tam açıklanmamış
olmakla birlikte osteomalazi, proksimal kas kuvvetsizliği, ağrı
ve yürüme bozukluğuna yol açabilir. Klasik klinik tablo, pelvik kasların zaafına bağlı olarak ortaya çıkan ördekvari yürüyüştür. Boyun ve üst ekstremite proksimal
kaslarının eklenmesi enderdir. EMG’de tutulmuş
kaslarda kısa süreli motor ünite potansiyelleri gözlenebilir. Bu tabloda D
vitamini replasmanı ile tam ya da kısmi düzelme
izlenir.
D vitamini eksikliği
ve metabolizmasındaki sorunlar ile nörodejeneratif hastalıklar ve multipl skleroz arasında da ilişki saptanmıştır.
PROTEİN-KALORİ
MALNÜTRİSYONU
Protein-kalori
malnütrisyonları az gelişmiş ülkelerde görülür.
Marasmus, erken bebeklik çağında yetersiz kalori
alınması sonucu gelişen büyüme bozukluğudur. Kwashiorkor
ise 2-3 yaş arası çocuklarda, başlıca protein eksikliğine bağlı gelişen ödem,
karında asit, hepatomegali, deri döküntüsü ve
saçlarda seyrelme ile gider. Nörolojik olarak hastalarda iritabilite, ensefalopati,
hipotoni, refleks kaybı ve kas zaafı olabilir.
Bu nedenle tedavi edilen çocuklarda ileri yaşlarda kognitif sorunlar sıktır.
STRACHAN SENDROMU
(AMBLİYOPİ, AĞRILI NÖROPATİ; OROGENİTAL DERMATİT)
Bu sendrom ilk olarak Jamaika’lı şeker kamışı
işçilerinde tanımlanmıştır. Daha çok tropikal bölgelerde izlense de İspanya
İç Savaşı sırasında kuşatma altındaki Madrid halkında, Uzakdoğu’lu ve Kuzey Afrika'lı
savaş esirlerinde de izlenmiştir. 1991-1994 yılları arasında Küba’da 50.000 insanı
etkilemiştir. Semptomların B vitamini tedavisiyle gerilemesi etyolojide nütrisyonel faktörleri düşündürtmektedir.
En sık periferik
sinirler ve optik sinir tutulumu izlenmektedir. Periferik sinirlerin tutulumuna
bağlı olarak daha çok duysal semptomlar görülürse
de motor bulgular da izlenebilir. Optik sinir tutulumuna bağlı olarak subakut
gelişen ve tedavi edilmezse kalıcı olabilen ilerleyici görme kaybı gelişir.
Vertigo ve işitme kaybı da görülebilir. Genital dermatitler ve stomatoglossit nörolojik bulgulara eşlik eden ve beriberinin
bulgularından farklılık gösteren deri bulgularıdır.
ALKOL İLE
İLİŞKİLİ NÖROLOJİK HASTALIKLAR
Alkol ile ilişkili
nörolojik tablolar uzun süredir bilinmektedir. Alkol doğrudan veya dolaylı
yollarla sinir sistemini etkileyerek sorunlara yol açabilir. Alkol tüketimi
ile ilişkili çeşitli nörolojik durumlar Tablo 4'de gösterilmiştir.
Tablo 4. Alkol alımı
ile ilişkili nörolojik durumlar.
|
Beslenme bozukluğu
ve hipovitaminoz ·
Wernicke-Korsakoff
sendromu ·
Alkolik nöropati
·
Tütün-alkol
ve beslenme ambliyopisi Alkolün doğrudan
toksik etkisi ·
Akut intoksikasyon ·
Fetal alkol sendromu Serum elektrolit
ve ozmolarite bozuklukları ·
Santral pontin miyelinolizis |
Yoksunluk sendromları ·
Tremor ·
Deliriyum tremens Patogenezi bilinmeyen
hastalıklar ·
Serebellar
dejenerasyon ·
Marchifava-Bignami hastalığı
·
Alkolik miyopati
·
Alkolik demans |
ALKOLİK NÖROPATİ
Kronik alkol
kullanımı olan hastalarda %10-75 oranında nöropati görülür. 40-60 yaş grubunda
olan bu hastaların anamnezlerinde yoğun alkol
kullanımı hikayesi vardır.
Klinik tabloda,
distal, simetrik, sinsi gidişli parestezi gibi
sübjektif duysal semptomlar ile distal zaaf vardır.
Yüzeyel ve derin duyu kusurunun yanı sıra refleks kaybı saptanır. Elektrofizyolojik
ve histolojik incelemede aksonal nöropatiye ilişkin
bulgular gözlenir. Tedavide alkolün kesilmesi, vitaminoterapi
ve gerektiği takdirde fizyoterapi yer alır.
Tütün-alkol
ve beslenme ambliyopisi
Kronik alkolizmi
olanlarda, kilo kaybı ile birlikte sıklıkla iki taraflı, sinsi başlangıçlı,
haftalar içinde gelişen ağrısız vizyon kaybıdır.
Tütün alımı veya alkolün bu tablodan doğrudan sorumlu olduğu gösterilememiştir.
Savaş esirlerinde görülen tablo ile benzerdir ve tedavide beslenmenin düzeltilmesi
ile vitaminlerden yararlanılır.
ALKOLİK SEREBELLAR
DEJENERASYON
Gerçek görülme
sıklığının bilinmemesine karşılık, orta yaşlı erkek alkoliklerde sık görülen
bir tablodur. Hastalarda hemen her zaman eşlik eden polinöropati vardır. Klinik
muayenede en çarpıcı bulgu gövde ataksisidir.
Kişi ayaklarını açarak dayanak yüzeyini genişletir ve adımlamayı yapamaz.
Bacaklar, kollara oranla daha çok tutulmuştur. WKS'de
görülenin aksine nistagmus ve diğer oküler bulgular seyrektir. Tüm nöral hücrelerde
kayıp izlense de en fazla kayıp Purkinje hücrelerindedir
ve en sık serebellumun vermisinde
atrofi izlenir. WKS’de izlenen serebellar ataksi
ile alkolik serebellar dejenerasyonun aynı hastalık
sürecini temsil ettiği düşünülmektedir. Buna karşın WKS’de
serebellar bulgular çok daha gürültülü bir biçimde başlarken bu hastalıkta
daha ılımlı şekilde başlar, ama haftalar ve aylar içinde ilerleyici bir seyir
gösterir. Alkolden arındırma tedavi için tek koşul olmakla birlikte, bu tür
hastalarda düzelme genellikle sekellidir. Beslenme
sorunlarının da patogenezde etkili olduğunu düşündüren
şekilde tiamin replasmanı
ile kısmi bir iyileşme olabilir. MR veya BT görüntülemelerinde serebellar
atrofi sıklıkla izlenen bir nörogörüntüleme bulgusudur.
Marchiafava-Bignami Hastalığı
Kronik alkol
kullanım öyküsü olan erkeklerde izlenen bu hastalığın en önemli özelliği korpus kallozumdaki patolojik
bulgulardır. Bütün vakaların histopatolojik ortak özelliğine rağmen klinik
bulgular oldukça değişkenlik gösterir. Hasta koma ve stupor gibi uyanıklık
kusuru ile giden tablolar içinde hastaneye getirilebilir. Başvuran hastalarda
alkol yoksunluk sendromu bulguları ile de karşılaşılabilir.
Bir diğer grup da yavaş seyirli demans bulguları ile seyreden hastalardır.
Apati, şiddet eğilimi, uygunsuz seksüel istekler, dizartri, apraksi, geçici
sfinkter bozuklukları, hemiparezi ve afazi iç içe geçerek klinik sunumu
oluşturabilir. Nadir olarak saf frontal lob tutulumunu düşündüren bulgularla
giden vakalar da bildirilmiştir. Hastalığın son evrelerinde nöbetler, stupor
ve koma izlenebilir. İlginç olarak, sıklıkla remisyona
giren diğer bulgular gibi bu ağır bulgular da remisyona
girme eğilimindedir.
Otopsi sonrası
histopatolojik incelemelerde korpus kallozumun özellikle
orta bölgesinde büzüşme, doku kaybı ve hastalığın süresi ile ilgili olarak
sarıdan kırmızıya kadar olan renk değişimi görülür. Mikroskopik
olarak belirgin olan demiyelinizasyonla beraber
dokuda yağ partikülleri içeren makrofajlar izlenir. İnflamatuar değişiklikler yoktur.
Bu bulgular korpus kallozum
dışında nadiren anterior ve posterior kommissür gibi
birleştirici lifleri içeren yapıları da tutabilir. Niçin bu hastalığın komissüral yapıları seçici olarak tuttuğu günümüzde
bilinmemektedir. Frontal ve temporal lob kortekslerinde
3. tabaka nöronlarının kaybolması ve yerine glial
dokunun hakim olmasına kortikal
laminar skleroz adı verilir ve korpuz kallozum tutulmasına
ikincil olarak geliştiği düşünülmektedir.
Hastalığın etyolojisinde alkolün direkt toksik etkisi suçlansa
da alkolikler arasında hastalığın insidansının
oldukça düşük olması büyük şüphe doğurmuştur. Nadiren benzer tablolar hiç
alkol kullanmayanlarda da bildirilmiştir. Bu yüzden hastalığın tek nedeninin
alkol olmadığı düşünülmektedir.
Günümüzde kranyal MR görüntüleme, özellikle de diffüzyon sekansı tanıda oldukça yararlı olmaktadır.
Klinik bulguların oldukça silik olduğu durumlarda görüntüleme temel alınarak
tanı konulabilmektedir.
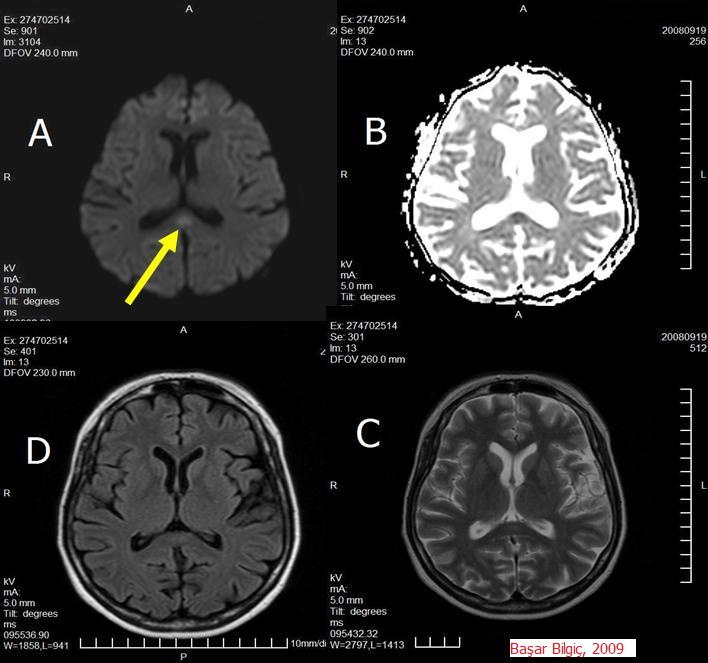
Şekil 3. Beyin MR incelemesinde, korpus kallozumun splenium kısmında, FLAIR (C) ve T2 (D) sekanslarında silik olarak izlenen buna karşın diffüzyon (A) sekansında belirgin olarak parlayan lezyon izlenmektedir. Lezyonun ADC değeri de düşük olduğundan bu sekansta (B) hipointens olarak izlenmektedir. Sarı ok diffüzyon sekansındaki lezyonu göstermektedir.
ÇEVRESEL ve
MESLEKİ TOKSİNLERE BAĞLI SİNİR SİSTEMİ TUTULUMLARI
Bu bölümde çevresel
ve mesleki toksinlere bağlı sinir sistemi tutulumuna değinilecektir. (Sinir
sisteminin metabolik kökenli toksik etkilenmeleri için bakınız: Metabolik Ensefalopati
bölümü). Günümüzde nörotoksinlere maruziyet, en sık olarak mesleki maruziyet şeklinde izlense de, çevresel maruziyet şeklinde ve kriminal
olarak da izlenebilmektedir. Nörotoksinlere bağlı
klinik tablo, toksinin cinsine, maruz kalınan süre ve miktara göre farklılıklar
gösterir. En sık izlenen bulgular nöropati, başağrısı,
kognitif bulgular, bilinç bozuklukları, nöbetler ve ekstrapiramidal bulgulardır.
Organik çözücüler
Organik çözücüler, boya incelticiler (toluen
, terebentin), kuru temizleme ilaçları (tetrakloroetilen), tırnak cilası çıkarıcı ve yapıştırıcı çözücüleri (aseton, metilasetat, etilasetat gibi) ve leke çıkarıcı (heksan gibi) maddelerdir. Özellikle boya ve yapıştırıcı endüstrisi olmak üzere plastik, elektronik endüstrisi ve kuru temizleme işinde çalışanlar organik çözücülere maruz kalmaktadır. Bunlar içinde nörotoksik özelliği en iyi bilinen madde “toluen”dir. Organik çözücüler deri ile temas ve inhalasyon sonucu çalışanlarda bulantı, başağrısı ve kognitif sorunlara yol açar. Uzun süreli maruziyet ile belirgin kognitif bozukluk ile karakterize ensefalopati gelişebilir. Psikiyatrik bulgular da olabilmektedir. N-hekzan intoksikasyonunda farklı şiddetlerde polinöropatiler gelişebilmektedir (Bakınız: Periferik Sinirlerin Yaygın ve Çok Odaklı Hastalıkları).Ağır metaller
Cıva
Oda
sıcaklığında sıvı olan cıva kolayca buharlaşabilmektedir. Cıva formları fungisitlerde, boyalarda, floresan lambalarda, bazı
termometrelerde bulunmakta ve kağıt endüstrisi ve amalgam
yapımında kullanılmaktadır. Cıvanın karbon dışı elementlerle yaptığı bileşiklere
inorganik civa bileşikleri denilmektedir ve 0,5
gramı oral yolla alındığında ölümcül olabilmektedir. Civanın karbon ile yaptığı
bileşiklere organik cıva bileşikleri denir ve bunlar içinde en güçlüsü “dimetilciva”dır. Parestezi,
ataksi, işitme ve görme kaybı ile komaya yol açabilir. Organik civa bileşiklerinin vücuda alınmasının bir diğer yolu
da yüksek miktarda civa içeren balıkların ve deniz
ürünlerinin yenmesidir. Elementer civanın inhalasyon yolu ile alınması polinöropati, kognitif
bulgular, tremor, kas güçsüzlüğü ve seğirmeler şeklinde nörolojik bulgulara
yol açabilir.
Manganez
Manganeze maruziyet, en sık kaynak işi ile uğraşanlar ile manganez
madenciliği, demir ve alüminyum endüstrisi, pil fabrikaları ve kimya sanayinde
çalışanlarda olmaktadır. Bazı intravenöz kullanılan
uyuşturucu türleri de permanganant içerdiğinden
manganez toksikasyonuna neden olabilir. Maruziyet sonucu psikoz ve duygudurum
değişiklikleri ile birlikte ekstrapiramidal
bulgular izlenir. Parkinsonizm ve distonisi
olan hastalarda izlenen “horozvari” yürüyüş
bu durum için oldukça patognomoniktir. MR görüntülemede
T1 sekansında manganez birikiminin yansıması olarak bazal ganglia hiperintens şekilde
izlenir.
Alüminyum
Birçok sanayi
kolunda kullanılan alüminyuma maruz kalmanın sinir sisteminde yaptığı hasar
konusu tartışmalıdır. Oksidatif stres ve mitokondriyal
fonksiyon bozukluğuna yol açarak Alzheimer hastalığındaki nörodejenerasyon
ile ilişkili olabileceği öne sürülmüştür. Ayrıca kronik maruziyette ılımlı kognitif bulgular izlenebileceğine
dair bazı veriler mevcuttur.
Kurşun
Kurşunsuz benzin
satışına geçilmesi ile maruziyet azalmış olsa
da kontamine havanın solunması ve kontamine gıda ve ürünlere maruziyet
sonucu intoksikasyon olabilmektedir. Akut zehirlenmede
gastointestinal bulgular ile birlikte kas ağrısı,
güçsüzlük, uyuşma, karıncalanma ve bazı olgularda santral sinir sisteminde
inflamasyon izlenir. Kronik zehirlenmede ise kognitif
bulgular, duygudurum değişiklikleri, ekstremitelerde uyuşma ve karıncalanmalar, koordinasyon
bozuklukları, başağrısı ve optik nörit izlenebilir.
Arsenik
Madencilik,
cam sanayi, ilaç sanayi ve elektronik sanayilerinde arsenik kullanılan bir
madde olduğundan, özellikle bu sanayilerde çalışanlarda bu kimyasal elemente
maruziyet olabilmektedir. Arsenik inhalasyon yoluyla vücuda girebildiği gibi kontamine suların içilmesi ile de vücuda alınabilmektedir.
Arsenik zehirlenmesinde deri bulguları (keratoderma,
melanoderma), psikiyatrik semptomlar ile birlikte ağrılı polinöropati ve ağrılı
kas spazmları izlenir.
Pestisitler
Tarımla uğraşanların
pestisitlere maruziyet ihtimali daha yüksek
olmakla birlikte üretiminde yer alanlarda da pestisit maruziyeti olabilmektedir. Pestisitler içinde özellikle
parakuat ve rotenona
maruz kalma Parkinson hastalığı riskini iki kata yakın arttırmaktadır. Pestisitlerin
bu etkisini mitokondriyal kompleks inhibisyonu ve oksidatif
stresi arttırarak yaptığı düşünülmektedir. Yüksek miktarda organofosfat maruziyeti
ise terleme, hipersalivasyon, kas krampları,
pupillerde küçülme, konfüzyon, polinöropati ve
günler içinde çıkan ve haftalar içinde gerileyen ekstrapiramidal
bulgulara yol açabilir. Ağır olgularda solunum kaslarının tutulması ve koma
izlenebilir.
Karbonmonoksid
Kokusuz bir
gaz olan karbonmonoksid zehirlenmelerine en çok
kömür ve odun sobası yakılan evlerde baca tıkanması yol açar. Kombi kazaları,
aşırı egzoz maruziyeti, sprey boya inhalasyonu ve maden kazaları da CO toksikasyonunun diğer nedenleridir. Letarji, konfüzyon, ajitasyon, halüsinasyon,
başağrısı, kognitif bulgular, parkinsonizm ve
diğer hareket bozukluklar, nöbetler ve ağır olgularda koma görülebilir. Kranyal MR’de globus pallidusta T2 sekansında
hiperintens T1 sekansında hipointens lezyon izlenebilir.
Karbondioksid
Hava sirkülasyonu olmayan küçük kapalı alanlarda bulunmak,
dalmak, kuru buz üretimi gibi karbondioksid kullanılan
sanayi kollarında çalışmak karbondioksid toksikasyonuna yol açabillir.
Yüzde 10’un üzerindeki konsantrasyonlara maruz
kalmak nörolojik olarak konvülziyon ve komaya
yol açar.
Siyanid
Yangınlarda
dumana maruz kalma, sodyum nitropurissid tedavisi,
siyanid içeren gıdaların (örn., kayısı çekirdeği)
uzun süreli tüketimi ve siyanid içeren kimyasal
silahlar siyanid zehirlenmelerinin ana sorumlularıdır.
Yüksek konsantrasyonda siyanid
inhale edilirse saniyeler içinde nöbetler ve bilinç
kaybı ile bradikardi, hipotansiyon, kalp ve solunum
durması olur. Daha düşük doz inhalasyonlarda
ise dakikalar içinde anksiyete, vertigo, güçsüzlük, başağrısı,
kas seğirmeleri ve şuur kaybı olur. Siyanid içeren
gazların II. Dünya Savaşı sırasında Nazi Almanya’sındaki toplama kamplarında
kullanılması insanlık suçu kabul edilen katliamlara neden olmuştur.
Hava kirliliği
ve elektromanyetik alan maruziyeti
Endüstriyel
dönüşüm, kentleşme ve motorlu araçların çoğalması ile hava kirliliği ciddi
bir sağlık sorunu haline gelmiştir. Hava kirliliği, beyin-damar hastalıkları,
nörodejeneratif hastalıklar ve multipl skleroz
için bir risk faktörüdür. Kirliliğe bağlı hava içindeki nano partiküllerin santral sinir siteminde inflamasyona yol açtığı gösterilmiştir. Çevresel elektrikli aletler, mikrodalga fırınlar, ütü gibi
güçlü elektrik çeken aletler, enerji nakil hatları, mobil iletişim cihazları
nedeni ile insanlar günümüzde elektromanyetik alanlar ile neredeyse iç içe
yaşamaktadır. Elektromanyetik alan maruziyeti
oksidatif strese yol açabilmekte ve kan beyin
bariyerini bozabilmektedir. Bazı veriler elektromanyetik alan maruziyetinin nörodejeneratif hastalıklar, başağrısı ve beyin tümörleri ile ilişkili olabileceğini
göstermektedir.
Bu bölümde anlatıldığı
gibi beslenme ve toksin maruziyeti ile ilgili
sorunların çoğu bireysel ve toplumsal önlemler ile engellenebilir durumlardır.
Bu konudaki bilgi birikimi ve bilincin artması ile bu tip hastalıkların zamanla
daha az görüleceği düşünülebilir. Buna karşın gelişen dünyada beslenme alışkanlıklarının
ve gıda içeriklerinin değişmesi, yeni geliştirilen teknolojiler ve sentetik
maddeler ile, gelecekte yeni beslenme bozuklukları ve yeni toksikasyon tiplerinin ortaya çıkması da muhtemeldir.
Kaynaklar
1. Adams RD, Victor
M, Ropper AH (editörler). Alcohol and alcoholism. İçinde: Principles
of Neurology, 10th edition.
Mc Graw Hill, New York, 2014: 1186-1199
2. Adams RD, Victor
M, Ropper AH (editörlerDiseases of the nervous
system caused by nutritional deficiency. İçinde: Principles
of Neurology, 10th edition.
Mc Graw Hill, New York, 2014: 1161-1185
3. Kumar N. Neurologic aspects of cobalamin (B12) deficiency.
Handb Clin Neurol. 2014;120:915-926.
4. So YT, Simon RP. Deficiency diseases of the nervous
system. İçinde: Bradley
WG, Daroff RB, Fenichel
GM, Marsden CD (editörler). Neurology in Clinical Practice. 3. baskı. Boston: Butterworth-Heinemann,
2000: 1495-1510.
5. Reynolds E. Vitamin
B12, folic acid, and the nervous system. Lancet Neurol 2006;5:949-960.
6. Malouf R, Grimley Evans J. Cochrane Database Syst
Rev. Folic acid with or without vitamin B12
for the prevention
and treatment of healthy elderly and demented people.2008
Oct 8;(4):CD004514.
7. Zuccoli G, Gallucci M, Capellades
J, Regnicolo L, ve
ark. Wernicke encephalopathy: MR findings at clinical presentation in twenty-six
alcoholic and nonalcoholic patients. AJNR
Am J Neuroradiol
2007;28:1328-1331.
8. Monat-Descamps C, Deschamps F. Nervous system disorders induced by occupational and environmental toxic exposure. Open Journal
of Preventive Medicine
2012;3:272-278.