UYKU HASTALIKLARI
Yazan: Candan
Gürses
Son güncelleştirme
tarihi: 09.06.2019
GENEL BİLGİLER
Uyku merkezi sinir
sisteminin (MSS) yanı sıra, hemodinamik, ventilatör ve metabolik parametrelerin
dinamik dalgalanmalar gösterdiği aktif fizyolojik bir durumdur. Türden
türe değişen karakteristikleri olan uyku, dış uyaranlara cevap eşiğinin
yükseldiği ve özel bir postürde sakin geçirilen bir süredir. Bu kompleks
davranış kendine özel elektrofizyolojik bulguları olan bir süreçtir.
Yunan mitolojisinde uyku
ile ölüm arasında fark olmadığı belirtilir. Uyku ve rüyaların birçok tanrısı
tanımlanmıştır. Gecenin tanrıçası Nyks ve onun çocukları uyku
tanrısı Hypnos ve ölüm tanrısı Thanatos idi.
Hypnos karanlık vadilerde güneş ışığının girmediği yerlerde yaşardı.
Hypnos’un Morpheus, Phobetor ve Phantasos isimli
üç oğlu vardı. Morpheus babası Hypnos’u kanatlarında taşıyarak insanların rüya
görmesine ve uykuya girmelerine yardımcı olurdu. Morpheus rüya
yaratıcılığından sorumluydu ve bu rüyaların içeriğini diğer kardeşlerine gönderirdi.
Bu iki kardeşi Morpheus’un rüya dünyasında yaşarlardı. Phantasos cansız
objelerden sorumluyken, Phobetor bunların canlılara, insan ve hayvanlara
dönüşmesini sağlardı. Morpheus özellikle kral ve kahramanların rüyalarından
sorumluydu. Phantasos fantastik rüyalar, Phobetor ise kabusların görülmesini
sağlardı. Morfin adını Morpheus’tan ve onun rüya görmeye neden olan gücünden
alır. Fobi adını kabus görmeye neden olan tanrı Phobetor’dan alırken, Phantasos
ise fantazi kavramı ile eşleşmiştir. 1834 yılında ‘uykunun filozofisi’ adında
bir kitap yazmış olan Robert MacNish’e göre uyku, uyanıklık ile ölüm arasındaki
bir geçiş dönemini göstermektedir. Büyük düşünürlerden Aristo, Hipokrat, Freud
ve Pavlov da uyku ve rüyalar üzerine fizyolojik ve psikolojik açıklamalar
yapmaya çalışmışlardır. Uykunun bilinmezliği geçen yüzyılın ortasına doğru
yavaş yavaş aralanmaya başlamıştır. Yapılan çok sayıda yayın ile bu
bilinmezlikler giderek azaltılmaya çalışılmaktadır.
Geçen yüzyılın ikinci
yarısında uyku ile ilgili önemli keşifler olmuştur. Bunların en önemlisi ise
uykunun yavaş göz hareketi (non-rapid eye movement, NREM) ve hızlı
göz hareketi (rapid eye movement, REM) olmak üzere iki bölümden
oluştuğunun gösterilmesidir. Yaşam, sonuçta üç evreden, uyanıklık, REM ve NREM’den
oluşmaktadır. Her evrenin kendine özgü nöroanatomik, nörofizyolojik ve
nörofarmakolojik özellikleri vardır. Bu evreler için bilinen spesifik bölgeler
yoktur. Uyanıklık jeneratörü beyinsapında retiküler aktive edici sistemde
lokalize iken, NREM uykusunun bulbus ve önbeyin bölgesi, REM uykusunun da
ponsla ilişkili olduğu söylenebilir. Ponsta vestibüler çekirdeklerin REM
uykusunun oluşumunu ve ‘perilocus coeruleus’un ise atoniyi sağladığı
bildirilmektedir. Ancak yukarıda belirtilen bölgeler bu evrelerin fonksiyonlarını
tam açıklamaya yetmemektedir. Uyku sırasında MSS’de yaygın reorganizasyon devam
eder. Aynı anatomik bölgenin stimülasyonu uyanıklık ve REM uykusu dönemlerinde
motor aktivite üzerine birbirinden farklı etkiler oluşturur. REM uykusundaki en
çarpıcı bulgulardan biri, duruma bağlı olarak diyafram ve ekstraoküler kaslar
hariç, tüm kasların aktif paralizisidir. Beyinsapı inhibitör sistemleri hem
motor eksitatör sistemi baskılar hem de direkt olarak spinal motor nöronları
inhibe eder. Duysal deaferentasyon uykuda sıklıkla önkoşul olarak düşünülür.
NREM uykuda talamus ‘relay’ modundan (duysal uyaranın hemisferlere ulaşmasına
izin verilme dönemi) ‘osilatör’ moduna (duysal uyaranın geçişini önleme dönemi)
çevrilir. NREM’de talamik retiküler çekirdek uyku iğciklerinin oluşumundan
sorumludur. NREM evre 3’deki yavaş dalgalar hem talamus hem de korteks
tarafından oluşturulur. Ancak REM uykusunda talamus tekrar ‘osilatör’ moddan
‘relay’ moda döner. REM uykusunda aynen uyanıklıktaki gibi duysal uyaranların
geçişi vardır, ancak korteks bu uyaranları değerlendirmeye almaz. Rüyalarda
ağrının algılanmasının azlığı ile ilgili olarak, spinoretiküler traktus
aktivitesinin azalmasında REM uykusunun katkısı tartışılmaktadır.
Nörofizyolojik bulgular açısından da bakılınca REM uykusu ile uyanıklık
arasında çok benzerlik vardır. Asendan retiküler aktive edici sistem her iki
dönemde de hem talamusun hem de korteksin etkinliğini potansiyelize eder.
Elektroensefalogram (EEG), uyanıklık ve REM uykusunda desenkronize iken NREM uykusunda
senkronizedir. NREM üç evreden oluşur. Evre 1-2 hafif uyku ve evre 3 derin veya
yavaş dalga uykusu olarak isimlendirilir. NREM’i takiben REM uykusu başlar ve
gecede 4-5 siklus yaşanır. REM uykusu ise düşük amplitüdlü ve yüksek
frekanslı olması nedeniyle uyanıklığa benzer. REM uykusunun uyanıklıktan farkı
kas tonusu kaybı, arada nadir kas seğirmesi, hızlı göz hareketleri, solunumun
ve kalp hızının düzensizliği ile otonomik bulguların olmasıdır. Tonik ve fazik
olmak üzere iki alt tipe ayrılır. Fazik aktivite sırasında hızlı göz
hareketleri başlar, distal kaslarda seğirme, orta kulak kas aktivitesinde artma
olur. REM uykusunda görülen ponto-genikulo-oksipital dalgalar genellikle
insanlarda kayıtlanamaz. Rüyaların %80’i REM uykusunda görülür. Uykunun kontrolünden
sorumlu olan iki mekanizma tanımlanmıştır. Bunlar homeostatik ve sirkadyen
mekanizmalardır. Bu mekanizmaların henüz tam anlaşılamaması nedeniyle uyku
paralizisi, katapleksi, somnambulizm, REM uyku davranış bozukluğu gibi çok
farklı ve renkli klinik bulgu ve hastalıkların patofizyolojisi bilinmemektedir.
Uyku ve uyanıklık
paternindeki majör değişiklikler kişinin yaşamı boyunca devam eder. Yaşla
ilişkili olarak hem uyku uyanıklık siklusu hem de uykunun içindeki uyku
evrelerinin dağılımı değişir. Yaşa göre uykunun gelişimine bakılacak olursa,
yenidoğan yaşamın ilk haftalarında günün 2/3’nü uyuyarak geçirir. Bu polifazik
uyku paterni erişkin monofazik yapısına yavaş yavaş geçer. Yenidoğan günde
16-20 saat arasındaki süreyi uykuda geçirirken çocukta bu süre 10-12 saattir;
ergen ve erişkinde 7-7,5 saat ve yaşlı kişilerde 6,5 saate kadar iner. Normal
kişilerde toplam uyku süresi 4-10 saat arasıdır. Uyku süresi kişinin genetik
olarak uykuya ihtiyacına göre belirlenir. Bazı erişkinlerde öğleden sonra uykusu
devam eder. Uyku uyanıklık siklusu yaşa göre değerlendirildiğinde, yenidoğanda
uyku gece boyunca düzensiz olarak kesintili iken dört yaşındaki çocukta artık
kesintisiz gece uykusu ve gündüz bir kez kısa süreli uyku vardır. İlerleyen
yaşlarda önce kısa süreli gündüz uykuları kaybolur, sonra gece uykularının
saatlerinde azalma başlar. Yenidoğanda EEG bulguları, göz, vücut
hareketleri ve solunum paterni ile uyku-uyanıklık ayırt edilmeye çalışılır.
Uyku REM veya aktif uyku ile başlar. NREM veya inaktif uykuyla devam
eder. Kol, bacak ve yüz kaslarının spontan hareketi bu aktif uykuyla bir
arada görülebilir. Prematürelerde ise (<37 hafta) REM uykusunu uyanıklıktan
ayırt etmek zor olabilir. Yenidoğanda REM ve NREM uyku süreleri eşittir. Uyku
uyanıklık 3-4 saatte bir dönüşümlü olarak birbirini izler. İlerleyen haftalarda
gece-gündüz siklusuna uyum oluşur. Isının sirkadyen ritminin görülmesi
önemlidir. İlerleyen aylarda REM uykusunun uyku içindeki oranı giderek azalmaya
ve uykunun daha çok ikinci yarısında ortaya çıkmaya başlar. NREM uykusu ise
çoğunlukla uykunun ilk yarısında görülür. Uyku siklusu (NREM ve REM uykusu)
yaşamın ilk yıllarında 60-70 dakikadır. Verteks keskin dalgaları genellikle 5.
ayda görülmeye başlar, ilk aylarda rudimenterdir. Dördüncü haftadan itibaren
uyku iğcikleri görülmeye başlar, 6. ayda uyku iğciklerinin sayısı artmış, ancak
hala hemisferler arası asenkroni göstermektedir. İki yaşından sonra asimetri
beklenmez. K kompleksleri 3. aydan itibaren başlar ve 2 yaşında gelişimini
tamamlar. NREM evre 3, 6-12. ay arasında izlenmeye başlar. REM uykusu ise 3.
ayda elektrofizyolojik olarak belirmeye başlar (Erişkinlerdeki uykunun
elektrofizyolojik özellikleri için bkz: Nörolojide laboratuvar incelemeleri; EEG. Erişkinde uyku NREM ile başlar. Uykuya girişte
(NREM evre 1) alfa dalgalarının amplitüdü yavaş yavaş düşer ve yavaş dalgalar
aralıklı olarak görülmeye başlar. İlerleyen dakikalarda göz hareketleri yavaşlar,
hızlı ritimler artar. POST (positive occipital sharp transients of sleep)
görülebilir. POST, bilateral oksipital bölgede 4-5 Hz frekansındadır, ancak
genellikle asimetrik olarak ortaya çıkar (Şekil 1). Keskin karakterli
olduğu için çoğunlukla (hatalı olarak) anormal olarak değerlendirilebilen bu
dalgalar, NREM evre 1’de görülür. NREM evre 1, uykunun %2-5’ni oluşturur.
NREM evre 2’de uyku iğcikleri, K kompleksleri ve verteks keskin dalgaları
görülür (Şekil 2). Uyku iğcikleri 0,5-1,5 sn süren, 12-14 Hz frekansında
osilasyonlardır. K kompleksleri ise yüksek amplitüdlü, bifazik, en az 0,5 sn
süren pozitif defleksiyonu takiben negatif defleksiyonlardan oluşan yavaş
dalgalardır. Verteks keskin dalgaları kısa süreli yüksek amplitüdlü negatif
dalgalardır. Santral bölgelerde belirgindir. NREM evre 2 uykunun %45-55’ni
meydana getirir. NREM evre 3 derin uykuya giriştir, yavaş dalgalar genel
karakteristiğini oluşturur ve az miktarda K kompleksleri belirir (Şekil 3).
REM uykusu NREM evre 1’e benzer. Gecenin ikinci yarısından sonra uyku daha çok
REM ağırlıklı olur. Amplitüd düşer, yavaş dalga frekansı hakimdir ve kas tonusu
süprese (atoni) olmuştur. Hızlı göz hareketleri izlenir (Şekil 4).
‘Sawtooth’ dalgaları 3-7 Hz frekansında olup testereye benzediği için bu ad
verilmiştir. (Şekil 5). Uykunun %75-80’ini NREM uykusu ve
%20-25’ini REM uykusu oluşturur. Erişkinlerde uyku siklusu 90 dakikadır ve gece
uykusunda 5-7 uyku siklusu görülür. Uyku NREM ile başlar. Uyku sadece makro
(NREM-REM) yapılanmadan oluşmamaktadır, mikro yapılanması da vardır. İlk kez
Terzano tarafından tarif edilen ‘siklik alternan patern’ çoğunlukla NREM uykuda
belirir. Derin uykunun geçici olarak hafiflediği dönemlerde, aferent
uyaranlardan bağımsız olarak oluşur. A ve B fazı vardır. Her faz 2-60 saniye
sürer. Makro uykunun yapısal parametrelerinde uyku hastalığı olanlar ve normal
kişiler arasında farklılık görülmez iken ‘siklik alternan patern’ uyku
hastalığı olanlarda artar.
Uykunun fonksiyonları
henüz tam bilinmemektedir, ancak hayvan deneylerinden elde edilen sonuçlara
göre total NREM ve REM deprivasyonu 3 hafta içinde veya izole REM deprivasyonu
altı hafta içinde fatal seyreder. Ölümlerin mekanizması tam anlaşılamamıştır.
Başka bir bulgu ise uyku deprivasyonu yapılmış kişilerde deprivasyon sonrası
dönemde NREM evre 3 uykusunun tamamı ve REM uykusunun %50’sinin yerine
konmasıdır.
Uykunun olası
fonksiyonları: 1- yenilenme, 2-enerjiyi koruma, 3-yaşlanma sürecine direnç
(foraging), 4-immünolojik, 5-termoregülasyon, 6-önemli beyin bölgelerinin korunması,
7-korneal anoksinin önlenmesi, 8- nöronal bütünlüğünün devamını sağlamaktır.
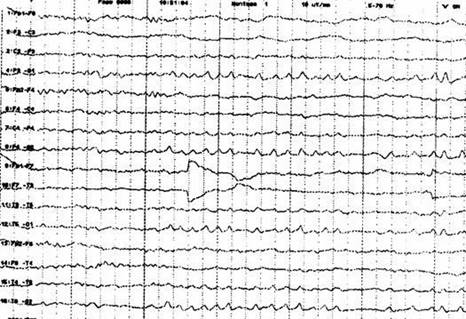
Şekil 1. NREM evre 1 POST
dalgaları

Şekil 2. NREM evre 2; uyku iğcikleri ve verteks keskin dalgaları

Şekil 3. NREM evre 3

Şekil 4. REM
uykusu., hızlı göz hareketleri

Şekil 5. REM
uykusu; ‘sawtooth’ dalgaları
UYKU HASTALIKLARI
Uykuya bağlı hastalıklar
erişkin yaş grubunda sık görülür ve yaşla birlikte artar. Tıbbi ve psikososyal
komorbidite varlığında prevalans daha da artar. Klinisyenlerin uyku konusunda
yeterli bilgi ve deneyimlerinin olmaması nedeniyle hastada uyku hastalıkları
sorgulamasının yapılmaması veya hastanın yakınmalarının uykuyla ilgili
olabileceğinin düşünülmemesi işleri daha karmaşık hale getirmektedir. Yaşlı
kişilerde uyku hastalıkları ile diğer ağır tıbbi sorunları arasında güçlü bir
klinik ilişki vardır. Hipertansiyon, depresyon, kardiyovasküler ve serebrovasküler
hastalıklarla uyku hastalıklarının çok yakın ilgisi vardır. Primer uyku
hastalıklarına göre bir başka hastalığa bağlı ortaya çıkan sekonder uyku
hastalıklarıyla daha sık karşılaşılmaktadır. Uyku hastalıkları önemli bir halk
sağlığı sorunudur. Çünkü toplumun en az %10’u uyku ile ilgili problem
yaşamaktadır. Tanımlanmış 100’den fazla uyku hastalığı vardır. Klinik pratikte
en sık karşılaşılanlar insomni, gün içi aşırı uyuma, uyku apnesi, parasomni ve
huzursuz bacaklar sendromudur. Amerikan Uyku Tıbbı Akademisi’nin en son uyku
sınıflaması 2014 yılında “International Classification of Sleep Disorders”-3
(ICSD-3) olarak yayınlanmıştır.
İNSOMNİ
Son 50 yılda yapılan
araştırmalarda toplum içinde prevalansı en yüksek olan ve çok ciddi ekonomik
kayba yol açan hastalıklardan biridir. Uykuya dalmakta, uykuyu devam ettirmede
zorluk ve/veya istenilenden önce uyanma durumudur. ICSD-3 insomniyi uyku için
elverişli ortam ve şartların bulunmasına rağmen, uykuya başlamada veya uykuyu
sürdürmede güçlük ve buna bağlı gündüz fonksiyon bozuklukları ile seyreden bir
klinik süreç olarak tanımlamıştır. ICSD- 3 insomnileri; kronik, kısa süreli ve
diğer insomni olarak üçe ayırmıştır.
Kronik insomni tanısı için 6 ana kriterin (A-F) tümü
olmalıdır.
A)
Hastaya, hasta yakınına veya uykusunu gözlemleyen bakım sorumlusuna göre
aşağıdakilerden bir veya daha fazlasının bulunması
1.
Uykuya başlama zorluğu
2.
Uykuyu devam ettirme zorluğu
3.
İstenenden erken uyanma
4.
Uygun uyku saatinde yatağa gitmek istememesi
5.
Ebeveyn veya bakımından sorumlu olanın müdahalesi olmadan uykuya dalmada güçlük
B)
Hastaya, hasta yakınına veya bakım sorumlusuna göre gece uyku bozukluğuna bağlı
gündüz aşağıdakilerden bir veya daha fazlasının bulunması
1.
Halsizlik, yorgunluk
2.
Dikkat, konsantrasyon veya bellek bozukluğu
3.
Sosyal, ailesel, mesleksel veya akademik performans bozukluğu
4.
Duygudurum bozukluğu
5.
Gündüz uyku hali
6.
Kişilik bozuklukları (agresiflik, dürtüsellik, hiperaktivite )
7.
Motivasyon ve enerji kaybı
8.
Hata ve kaza yapma eğilimi
9.
Uyku ile ilgili genel memnuniyetsizlik
C)
Uyku uyanıklık yakınmalarının, yetersiz süre veya uygunsuz ortam şartları (ses,
karanlık, güvenlik, konfor vb. ) ile açıklanamaması
D)
Uyku bozukluğu ve eşlik eden gündüz semptomlarının haftada en az 3 kere olması
E)
Uyku bozukluğu ve eşlik eden gündüz semptomlarının en az 3 aydır devam ediyor
olması
F)
Uyku ve uyanıklık bozukluğu başka bir uyku hastalığı ile açıklanamamalı
Uykusuzluğun doğası,
önemi ve çok sayıda nedenin olması ve klinisyenlerce yeterli derecede bilinip
sorgulanmaması durumu zorlaştırmaktadır. Toplumda hastaların çok büyük bir
kısmı tanı almaksızın çaresiz haldedirler. Uyku, aşırı endişe, aşırı anksiyete
ve depresif duygudurum gibi birçok içsel faktöre hassastır. Dış faktörler
açısından insomni nedenlerine bakarsak, geçici stresler, önemli yaşam olayları
(hastalık, kaza, evlenme, boşanma, eğitim, meslek edinme, gelir düzeyinde
azalma, işsiz kalma), aşırı gürültü, yüksek veya düşük ısılar, rahatsız yatak,
yüksek rakım, ‘jet lag’, ilaç bırakma, alışık olunmayan koşullarda uyuma en çok
görülen nedenlerdir. Kadınlarda erkeklere oranla daha fazla insomni yakınmaları
belirlenmiştir. Kötü uyku hijyeni veya zarar verici çevresel ortamlar sonucu da
insomni olabilmektedir. Keyif amacıyla alınan ilaçlar, alkol ve kafein de rol
oynayabilir. Etyolojik faktörlere yönelik olarak kronik uyuma zorluğu,
sirkadyen ritim bozuklukları, psikiyatrik hastalıklar, farmakolojik ajanlar,
tıbbi hastalıklar, uykuya bağlı fizyolojik bozukluklar, negatif şartlanma
etkileri sayılabilir. Uyuyamama sorunu olan bir kişide tek bir insomni tedavisi
yaklaşımı yoktur. İnsomni alt tipinin belirlenmesi tedavinin seçimini
kolaylaştırır. Çok sık görülen insomni, 30’dan fazla tanı alt tipi olan klinik
bir semptomdur. Yetişkinlerin yaklaşık 1/3’ünde yıl içinde bir veya daha fazla
dönem uykusuzluk problemi belirlenmiştir. Bir çalışmada rastgele seçilen
erişkinlerin %95’i yaşamlarının bir döneminde insomni tanımlamışlardır.
Toplumda %10-15 kişide mevcuttur. Yaşla birlikte artış gösterir. Yaşlılarda
prevalans yaklaşık %25 ve daha fazladır. Yapılan bir çalışmada 55 yaş üzeri
erişkinlerin %67’sinin haftanın en az birkaç günü uyku problemi yaşadıkları
belirlenmiştir. Meta analiz çalışmalarında kronik insomni prevalansı
yaklaşık %4,4-48 olarak izlenmiştir. Tedavisiz kalan insomni ciddi sosyal,
mesleki, kognitif fonksiyon bozukluğuna neden olur ve majör depresyon için
artmış risk ile ilişkilidir. ABD’de 1995 yılında insomni tedavisi için yaklaşık
harcama 13.926.110,000 $ olarak bildirilmiştir. Bu rakam 2016 yılında yaklaşık
150.000.000 $ bulunmuştur.
Öykü çok önemli
bulguları ortaya çıkarır. Ayrıntılı uyku öyküsü sorgulama formunu hasta görüşme
öncesinde doldurur (Tablo 1). Görüşme sırasında ise bu formun içeriği
ayrıntılı şekilde değerlendirilir. Yatak partnerinin hastanın uykusu ile
ilgili vereceği bilgiler tanı konmasına çok yardımcı olacaktır. İnsomninin
paterni, süresi, daha önce veya halen kullanılan ilaçlar, madde ve alkol
kullanımı, tıbbi veya psikiyatrik hastalıklar ve diğer uyku bozukluklarının
bulgu ve belirtileri ayrıntılı bir şekilde sorgulanmalıdır. Uyku sorununu
ortaya çıkaracak özgeçmiş değerlendirmesinde tüm sistemler ayrıntılı olarak
gözden geçirilir. Romatolojik hastalıklar (artrit, fibromiyalji), akciğer
hastalıkları (astım, kronik obstrüktif akciğer hastalığı), kardiyak
hastalıklar, gastrointestinal hastalıklar (reflü, peptik ülser), nörolojik
hastalıklar (nöbet), endokrin hastalıklar (hipertiroidizm) sık uyku sorunu
izlenen durumlardır. Kronik ağrı, menopoz dönemi ve prostat hastalığı da uyku
sorununa yol açabilir. Etyolojik faktörlere göre insomni tanısı Tablo
2’de özetlenmiştir. Birçok ilaç insomniye yol açar (stimülanlar,
steroidler, antihipertansifler, antidepresanlar) (Tablo 3). Bazı
antidepresanlar insomninin yanısıra uykuda periyodik ekstremite hareket
bozukluğunu da arttırabilir. Bu durumda sekonder insomniye yol açar. Sedatif
veya hipnotik ilaçların “rebound” insomniye neden olabileceği anlatılmalı ve bu
ilaçların kesilmesi konusunda hasta bilinçlendirilmelidir. Birçok hasta kulaktan
dolma yöntemlerle uyku sağlamaya çalışır (melatonin, alkol ve
antihistaminikler). Yasal olmayan madde kullanımı özellikle sorgulanmalıdır.
Tam bir nörolojik muayene ve psikiyatri konsültasyonu yapılmalıdır. Depresyon
ve anksiyete semptomlarının olması önemlidir. Hastanın kendisinin algıladığı
stres seviyesi sorgulanır. Kısa psikolojik değerlendirmenin yanında bazı
hastalarda problemi ortaya çıkarmak ve ileri değerlendirme için psikometrik
testler yapılır ve psikiyatrik görüşmelere devam edilebilir. Hastalardan uyku
günlüğünü doldurması istenir. Bu, gün içi kısa gündüz uykuları veya değişken
yatma/uyanma saatlerinin tespiti için önemlidir. Tanı konduktan sonra
davranışsal ve/veya uygun farmakolojik tedavi verilir. Yanıt vermezse primer
uyku hastalığını dışlamak ve uyku kesintilerini göstermek amacıyla
polisomnografi (PSG) yapılmalıdır. Öyküde ve fizik muayenede tıbbi veya
psikiyatrik hastalığı düşündürecek bulgular varsa ileri tetkikler yapılmalıdır.
|
Tablo 1. İnsomnide klinik
görüşme |
|
Uyku öyküsü ve değerlendirme |
|
· Yakınmanın patern, başlangıç, öykü, gidiş, süre ve şiddeti |
|
· Predispozan ve tetikleyici faktörler |
|
· İnsomniyi arttıran veya uykuyu düzelten faktörler |
|
· Etyolojik faktör |
|
· Uyku-uyanıklık paterni |
|
· Gün içi semptom varlığı (uyku hali, aşırı uyanıklık) |
|
· Deneyimlenen etki (sonuçları, bozulması) |
|
· Yatak odası ortamına uyumsuzluk |
|
· Yatma zamanı fizyolojik veya kognitif uyanma |
|
· Başka uyku bozukluklarına ait semptomlar |
|
· Uyku ortamı (yatma zamanı rutinleri, uykuyla uyumsuz
davranışlar) |
|
· Uyku hijyen pratiği |
|
· Yaşam şekli (günlük aktivite, egzersiz paterni) |
|
· Tedavi öyküsü (kulaktan dolma çareler, başa çıkma yöntemleri,
eski tedavilere cevap) |
|
· Tedavi beklentisi |
|
İlaç ve madde kullanımı |
|
· Uyku ilacı, ev yapımı veya bitkisel destekler |
|
· Reçete edilmiş ilaçlar |
|
· Reçetesiz ilaçlar (diyet ilaçları, antihistaminikler) |
|
· Alkol, tütün, kafein |
|
· Yasal olmayan maddeler |
|
Özgeçmiş |
|
· Uyku bozukluğu ile ilişkili tıbbi hastalık |
|
· Kronik ağrı |
|
· Menopoz |
|
· Prostat hastalığı |
|
· İndikasyon varsa laboratuvar tetkiki |
|
Psikiyatrik öykü |
|
· Depresyon |
|
· Anksiyete |
|
· Diğer mental sorunlar |
|
· Stres düzeyi |
|
Tablo 2. Etyolojik faktörlere
göre insomni tanısı |
|
1-Geçici veya kısa süreli |
|
· Kaygı nedenli uyku bozukluğu |
|
2-Psikofizyolojik ve /veya ön şartlanma faktörleri |
|
· Psikofizyolojik insomni |
|
· İdyopatik insomni |
|
· Uykuyu hatalı algılama bozukluğu sendromu |
|
· Yetersiz uyku hijyeni |
|
3-Psikiyatrik bozukluklara bağlı uyku bozuklukları |
|
· Psikoz ile ilişkili uyku bozukluğu |
|
· Duygudurum bozukluğu ile ilişkili uyku bozukluğu |
|
· Anksiyete bozukluğu ile ilişkili uyku bozukluğu |
|
· Panik bozuklukla ile ilişkili uyku bozukluğu |
|
· Alkolizm ile ilişkili uyku bozukluğu |
|
4-Tedaviye, ilaca ve alkole bağımlı insomni |
|
· Hipnotik bağımlılığı uyku bozukluğu |
|
· Stimülan bağımlılığı uyku bozukluğu |
|
· Alkol bağımlılığı uyku bozukluğu |
|
5-Sirkadyen ritim bozukluğu ile ilişkili uyku bozukluğu |
|
· Gecikmiş uyku fazı sendromu |
|
· İlerlemiş uyku fazı sendromu |
|
· Vardiyalı iş uyku bozukluğu |
|
· Düzenli olmayan uyku-uyanıklık paterni |
|
6-Uyku bozukluklarına bağlı sekonder insomni |
|
· Uykuda periyodik ekstremite hareket bozukluğu (UPEHB) |
|
· Huzursuz bacaklar sendromu (HBS) |
|
· Santral uyku apnesi |
|
· Obstrüktif uyku apnesi |
|
· Narkolepsi |
|
7-Nörolojik hastalıklara bağlı insomni |
|
· Dejeneratif hastalıklar |
|
· Demans |
|
· Parkinsonizm |
|
8-Diğer dahili hastalıklara bağlı insomni |
|
· Fibrozit sendromu |
|
· Uykuyla ilişkili gastroözofageal reflü |
|
· Kronik obstrüktif akciğer hastalığı |
|
9-Durumsal faktörlerle ilişkili insomni |
|
· Çevresel nedenli uyku bozukluğu |
|
Tablo 3. İnsomniye yol açan ve
sık kullanılan ilaçlar |
|
Antihipertansifler |
|
· Klonidin · Beta blokerler (propranolol, atenolol, pindolol) · Metildopa · Rezerpin |
|
Antikolinerjikler |
|
· İpratropium bromid |
|
Santral sinir sistemi stimülanları |
|
· Metilfenidat |
|
Hormonlar |
|
· Oral kontraseptifler · Tiroid preparatları · Kortizon · Progesteron |
|
Sempatomimetik aminler |
|
· Bronkodilatör (terbutalin, albuterol, salmeterol,
metaproterenol) |
|
· Ksantin deriveleri (teofilin) |
|
· Dekonjestanlar (fenilpropanolamin, psödoefedrin) |
|
Antineoplastikler |
|
· Medroksiprogesteron · Löprolid asetat · Goserelin asetat · Pentostatin · Donorubisin · İnterferon alfa |
|
Diğerleri |
|
· Fenitoin · Nikotin · Levodopa · Kinidin · Kafein (reçetesiz) (anasin, ekserdin, empirin,
öksürük/soğuk algınlığı preparatları) |
İnsomninin Klinik ve
Patofizyolojik Alt Grupları
İdyopatik insomni: Nadir
görülen ve yaşam boyu süren bir insomnidir. Tipik olarak doğumdan itibaren
başlayacağı gibi ergenliğin erken döneminde de başlayabilir. Uykunun
regülasyonunu sağlayan merkezlerde bir anormallik olduğu yönünde spekülasyonlar
vardır. Kronik uykusuzluk; genel iyilik halini, duygudurumu, motivasyonu,
vijilansı, konsantrasyonu ve enerjiyi olumsuz
yönde etkiler ve yorgunluk görülür. Hafif ve orta düzeyde idyopatik insomnide
yukarıda sayılanlar görülmeyebilir. Ancak insomni ağır düzeyde ise gün içi
işlevsellikte belirgin bozulma ve ağır depresif bulgular izlenebilir.
Yaşam boyu bir hastalık olduğu için tedavisi zordur. Öyküde sıklıkla
aşırı hipnotik ve alkol kullanımı vardır.
Paradoksikal insomni: Eski sınıflamada uykuyu
hatalı algılama bozukluğu diye tanımlanmıştır. Sübjektif olarak insomni tarif
eden hastaların yapılan uyku laboratuvar incelemelerinde dikkat çekici bir
özellik yoktur. Prevalansı bilinmemektedir. Sübjektif ve objektif
belirtilerdeki çelişkiyi açıklamak güçtür. Muhtemelen uyku sırasında yaşanılmış
etraf algısının devam etmesi ve kişi tarafından bu sürenin uyanıklık olarak
algılanmasıdır. Kabul edilen objektif uyku ölçümleri ile sübjektif uyku
bildirimi arasında uyumsuzluk vardır.
Diğer insomni alt grupları ise psikofizyolojik
insomni, yetersiz uyku hijyeni, çocukluk çağı davranışsal insomnisi, mental ve
dahili hastalık ve ilaç ve maddeye bağlı ortaya çıkan insomnilerdir.
İnsomni Tedavisi
Farmakolojik ve
farmakolojik olmayan tedavi şeklindedir. Farmakolojik olmayan tedavide
davranışsal ve kognitif teknikler uykunun başlatılması ve idamesini sağlar.
Davranışsal tekniklerden en çok kullanılanlar arasında gevşeme teknikleri (Tablo
4), uyaran kontrolü (Tablo 5), uyku kısıtlaması (Tablo 6),
biyogeribildirim (Tablo 7) ve uyku hijyen eğitimi (Tablo 8)
sayılabilir. Uykuya dalmakta sorun yaşayan kişilerde farmakoterapi kadar
etkin olan uyaran kontrolü ve uyku kısıtlaması en iyi tedavi seçimi olabilir.
|
Tablo 4 . Gevşeme teknikleri |
|
Rehber |
|
Hastaya söylenmesi gereken |
|
· Uzan, gözlerini kapa, rahatla |
|
· Bazı kas gruplarını kasarak hissetmeye çalış |
|
· Gerginliği azalt ve gevşemeye çalış |
|
· Farklı kas grupları içinde aynı gevşemeyi tekrarla |
|
Kısa dönem etkisi |
|
· Hafif gevşeme |
|
· Gevşeme tekniklerinde ustalaşmak için zamana ihtiyaç
olduğu belirtilmeli |
|
Uzun dönem etkisi |
|
· Anksiyeteyi ve/veya uyku zamanı kas gerginliğini azaltma
tekniklerini kullanabilir olma |
|
Tablo 5. Uyaran kontrol
bilgilenmesi için gerekenler |
|
Rehber |
|
1- Kendinizi uykulu hissediyorsanız, sadece o zaman uyumak
için uzanın |
|
2- Uyumak dışında yatağınızı ve yatak odanızı kullanmayın |
|
3- Yaklaşık 20 dakika içinde uykunuz gelmediyse yataktan
kalkıp başka bir odaya gidin. Tekrar uykunuz gelirse, gevşeme
hareketlerini yaptıktan sonra yatağınıza gidin |
|
4- Uykunuz hala yok ise veya uykudan uyanırsanız 3. maddeyi tekrarlayın |
|
5- Her sabah aynı saatte çalar saatı kurun ve uyuduğunuz
süreyi dikkate almaksızın aynı saatte kalkın |
|
Kısa dönem etkiler |
|
· Hasta gecede birkaç kez kalkma ihtiyacı duyabilir ve
uykusu kaçabilir |
|
Uzun dönem etkiler |
|
· Hasta uyumsuz uyku çağrışımlarını değiştirecek, uyku
çağrışımları ile hızlı uykuya dalma arasındaki bağı yeniden kuracaktır |
|
Tablo 6 . Uyku kısıtlaması |
|
Rehber |
|
Hasta iki haftadan uzun bir süre ile günlük uyku patern
kayıtlarını uyku günlüğüne doldurur |
|
İki haftalık sürede toplam uyku zamanının ortalaması
başlangıç olarak alınır, yataktan kalkma zamanı ve yatağa yatma zamanı
arasındaki süre hesaplanır. Toplam uyku zamanı dikkate alınmaksızın yatakta
minimum kalma zamanı 4,5 saatin altında olmamalıdır. Hastalara istenen saatte
yatıp yatmadıklarına bakmaksızın belirlenen saatte kalkmaları söylenmelidir.
Belirlenen uyku saatleri dışında uzanmaya veya kısa gündüz uykularına izin
verilmez. |
|
Hasta uyku günlüğüne yatma zamanını ve tahmini total uyku
zamanını yazar ve uykunun etkinliği (tahmini toplam uyku
zamanı/yatakta kalma zamanı yüzde olarak hesaplanır) her hafta
değerlendirilir. |
|
Başlangıçtaki sınırlı uyku sürecinden sonra yatma zamanını
ayarlayın. Bu düzenleme aşağıdaki gibi yapılabilir |
|
Yatma zamanı 3 kritere göre ayarlanır: |
|
1. Ortalama uyku etkinliği %90 ve üstünde ise (yaşlılarda
%85) kişinin yatakta kalma zamanı 15 dakika arttırılır, yatağa yatma zamanı
erkene çekilir |
|
2. Uyku etkinliği ortalaması %85’den düşük ise (yaşlılarda %80)
yatakta kalma zamanı 15 dakika azaltılır |
|
3. Uyku etkinliği %85-90 arasında ise yatakta kalma zamanında
değişiklik yapılmaz. |
|
Kısa dönem etkiler |
|
· Hafif uykusuzluk, artan yorgunluk, huzursuzluk ve
uykululuk hali beklenebilir. |
|
· Hasta yatakta daha fazla zaman geçirme arzusuna direnmekte
zorluk çekebilir. |
|
· Hasta giderek daha derin ve kesintisiz uyuyabilecektir. |
|
Uzun dönem etkileri |
|
Yatakta kalınan zaman sistematik şekilde arttırıldıkça
hasta sonunda yeterli miktarda kaliteli bir uykuya sahip olacaktır. |
|
Tablo 7. Biyogeribildirim |
|
Rehber |
|
Işık, ses vb. uyaranlarından uzaklaşmak veya uzaklaştırmak |
|
Kısa dönem etkileri |
|
· Hastalar fizyolojik parametreleri kontrol becerisini geliştirmek
için birçok eğitim seansına ihtiyaç duyabilirler. |
|
Uzun dönem etkileri |
|
· Hasta anksiyetesini ve/veya kas gerginliğini azaltmayı
veya santral uyku mekanizmalarını arttırmayı ve daha iyi uyuyabilmeyi
öğrenecektir |
|
Tablo 8. Uyku hijyen eğitimi |
|
Kaçınılması gereken gün içi ve akşam alışkanlıkları |
|
· Günün ilerleyen saatlerinde aşırı kafein tüketmek |
|
· Sigara içmek |
|
· Akşam alkol kullanmak |
|
· Gün içinde ve akşamları kısa süreli uyku uyumak, uyuklamak,
uyuyakalmak (sızmak) |
|
· Gün içinde gevşeyerek uzanma (rahatlama veya gevşeme
amacıyla uzanmak) |
|
· Akşamın geç saatlerinde spor yapmak |
|
· Uyku korkusu/endişesi içinde olmak, akşamları
uyuyamama endişesi yaşamak |
|
· Günlük koşuşturmayı yeterince azaltmamak |
|
· Uyku kaçıran yatma hazırlıkları |
|
· Uyku öncesi düzenli ritüel olmaması |
|
· Can sıkıcı uyku öncesi yatak konuşmaları |
|
· Akşam geç saatlerde yemek yemek ve sıvı almak (sık idrar
çıkışına neden olabilir) |
|
· Işıkları kapamadan önce televizyon seyretmek, kitap okumak
veya uyku uyumaya engel olabilecek davranışları yapmak |
|
Gece alışkanlıkları |
|
· Düzensiz uyku ve uyanıklık saatleri |
|
· Yatakta uyumak için uzun saatler geçirmek |
|
· Televizyon veya radyo açık uykuya dalmak |
|
· Uyumaya fazla gayret etmek |
|
· Yatak partnerinin horlaması |
|
· Gece boyu sürekli uykusuz geçen zamanı hesaplamak |
|
· Uyanıkken yatakta kalmaya devam etmek |
|
Sabah alışkanlıkları |
|
· Sabahları uyandıktan sonra yatakta kalmak |
|
· Hafta sonunda ekstra uyumak |
|
· Yatak odasında gürültü, güneş ışığı veya evcil hayvanların
olması |
|
· İlerlemiş sirkadyen ritim fazına bağlı erken sabah
uyanmayı kolaylaştıran sabah gün ışığına mazur kalmak |
Farmakolojik tedavi olarak benzodiazepin, benzodiazepin
reseptör agonistleri, sedasyon yapan antidepresanlar verilir (Tablo 9).
Gün içi anksiyete olmadıkça genellikle kısa ve orta etkili ilaçlar tercih
edilir. Hastanın klinik bulgu ve belirtilerine göre ilaç seçimi yapılır. Uykuya
dalmakta yakınmaları olan kişiye yatmadan hemen önce çok kısa etkili ilaç
verilir. Depresyon semptomları olan hastalarda sedatif etkili antidepresan
seçimi en uygunudur. Uzun etkili ilaçların verilmesi potansiyel tolerans ve
bağımlılık yaptığı için tercih edilmezler. Benzodiazepinler (BZD), GABA
üzerinden benzodiazepin reseptörlerine (BZDR) bağlanarak etki ederler. GABA
reseptör kompleksine bağlandığında klor kanallarını açarak nöronları
hiperpolarize eder. GABAA’nın 5 alt tipi vardır. Alfa 1 alt tipi
BZDR1’dir. PSG ile BZD’lerin uyku latansını kısalttığı gösterilmiştir. Toplam
uyku süresini uzatır ancak hem NREM evre 3 hem de REM uykusunu kısaltır. Uyku
iğciklerini arttırabilir. Geleneksel BZD’ler etki sürelerine göre ayrılır. Uzun
etkili olanlar uyanma süresini geciktirir. Kısa etkililer ise rebound insomni
yaparlar. BZD olmayan BZDR agonistleri (zaleplon, zolpidem) kısa etkili
olmalarına karşın rebound insomni yapmazlar. BZDR agonistlerinin fiziksel
bağımlılık yapma olasılıkları vardır. Buna karşın insomni hastalarında geçmişte ilaç bağımlılığı hikayesi yoksa BZDR
agonistlerine bağlı bağımlılık nadirdir. Ancak fiziksel tolerans ve etkinlik
kaybı olabilir. İnsomni hastalarında hipnotik bağımlılığı çok ciddi bir
sorundur. Böyle bir durumda tüm hipnotikler yavaş yavaş azaltılıp kesilir.
Davranış tedavisi tek başına uygulanır. Hastalar ilacın faydalı olmadığını
(tolerans) söylemelerine karşın ilaç kesildiğinde insomnilerinin kötüleştiğini
belirtirler. Diğer bir grup ilaç ise sedasyon yapan antidepresanlardır. Bunlar
arasında doksepin, amitriptilin, trimipramin, trazodon, nefzadon ve mirtazapin
sayılabilir. Trazodon serotonin tip 2 reseptör antagonisti ve zayıf serotonin
gerialım inhibitörüdür. Trisiklik ilaçlar gibi antikolinerjik ve kardiyotoksik
yan etkisi yoktur. Yan etki olarak postural hipotansiyon, priapism ve sabah
sedasyonu olabilir. Mirtazapin yan etki olarak kilo alımı yapabilir.
Antiepileptikler (gabapentin, tiagabin) ve antipsikotikler (ketiapin) hipnotik
olarak kullanılır. Bazı antidepresanlar (selektif serotonin gerialım
inhibitörleri, venlafaksin, bupropion) uykusuzluğu arttırabilirler. Böyle
durumlarda uyku problemi devam ettiği takdirde sedasyon yapan antidepresanlara
geçilmelidir. Davranış tedavisi ilaç tedavisi kadar önemlidir. Davranış
ve psikofarmakolojik tedavilerle insomnide iyi yanıt alınırken bu yöntemleri
kullanan hasta sayısı çok sınırlı kalmaktadır. İnsomni toplumun 1/3’ünü
etkileyen önemli bir halk sağlığı sorunudur. Çok sayıda kişiyi etkileyen
insomni için toplum eğitiminin verilmesi gereklidir.
|
Tablo 9. İnsomnide farmakolojik
tedavi |
|
|
|
||||
|
Sınıf |
İlaç |
Yarılanma zamanı |
Doz (mg) |
|
|||
|
Benzodiazepin |
Alprazolam |
Orta |
0,25-2 |
|
|||
|
|
Klordiazepoksit |
Uzun |
10-25 |
|
|||
|
|
Klonazepam |
Uzun |
0,25-2 |
|
|||
|
|
Klorazepat |
Uzun |
7,5-15 |
|
|||
|
|
Diazepam |
Uzun |
2-10 |
|
|||
|
|
Estazolam |
Orta |
1-2 |
|
|||
|
|
Flurazepam |
Uzun |
15-30 |
|
|||
|
|
Midazolam |
Kısa |
7,5-15 |
|
|||
|
|
Lorazepam |
Orta |
0.5-2 |
|
|||
|
|
Oksazepam |
Orta |
15-30 |
|
|||
|
|
Temazepam |
Orta |
15-30 |
|
|||
|
|
Triazolam |
Kısa |
0,125-0,25 |
|
|||
|
BZDOBZDRA |
Zaleplon |
Kısa |
10-20 |
|
|||
|
|
Zolpidem |
Kısa |
5-10 |
|
|||
|
TSA |
Amitriptilin |
Uzun |
10-100 |
|
|||
|
|
Doksepin |
Kısa |
10-100 |
|
|||
|
|
İmipramin |
Orta |
10-100 |
|
|||
|
|
Nortriptilin |
Uzun |
10-100 |
|
|||
|
Triazolopridin |
Trazodon |
Orta |
25-100 |
|
|||
|
Antiepileptik |
Gabapentin |
Kısa-orta |
100-600 |
|
|||
|
|
Tiagabin |
Orta |
4-32 |
|
|||
|
Dopamin antagonisti |
Ketiapin |
Uzun |
25-100 |
|
|||
|
|
|
|
|
|
|
|
|
BZDOBZDRA: Benzodiazepin olmayan benzodiazepin
reseptör agonisiti
TSA: Trisiklik antidepresan
UYKUDA SOLUNUM ZORLUĞU
Çok önemli bir sağlık
sorunu olmasına karşın tanı konamaması ve tanı gecikmeleri bu hastalığın
komplikasyon ve prognozunu kötü etkilemektedir. En çok obstrüktif ve santral
uyku apnesi ve Cheyne-Stokes solunumu görülür. Birçok nörolojik
hastalıkta uykuda ortaya çıkan bu solunum zorluklarının hem obstrüktif hem de
santral tipte olabileceği unutulmamalıdır. Semptomlar detaylı sorgulanmalıdır.
Şüpheli bir durum varsa kesinlikle PSG ile monitorizasyon yapılmalıdır. Ayırıcı
tanı kuşkusu kalmamalıdır.
ICSD-3’e göre bu
hastalıkların bir kısmında gündüz de solunum sorunları vardır. Son sınıflamada
klasik başlıklar olan obstrüktif uyku apne hastalıkları, santral uyku apne
sendromu, uykuyla ilişkili hipoventilasyon sendromları başlıklarının yanında
uyku ile ilişkili hipoksemi sendromları adı altında ayrı alt gruplar
oluşturulmuştur ve horlama da izole bir semptom olarak ele alınmıştır. Uykuda
solunum bozuklukları ile ilgili en dikkat çekici değişiklik, uyku apne sendromu
tanısında, “Out of Center Sleep Testing- OCST” (Uyku merkezi dışındaki
inceleme) olarak tanımlanan, çoğunlukla EEG içermeyen, parametreleri daha
sınırlı olan cihazların kullanımının uygun olduğunun ilk defa açıkça ifade
edilmesidir.
Obstrüktif
Uyku Apne Sendromu (OUAS)
ICSD-3’te erişkin ve
çocuk olarak ayrılmıştır. Üst hava yolu rezistans sendromu, OUAS ile
patofizyolojik olarak tam ayırt edilemediği için bu başlık altında
değerlendirilmiştir.
Erişkin
OUAS tanısı için A ve B kriterleri veya C kriteri
karşılanmalıdır.
A. Aşağıdaki semptomlardan en az birisinin
bulunması
1. Gündüz uyku hali, yorgunluk, dinlendirmeyen
uyku, insomni
2. Hastanın uykusundan nefes durması veya
kesilmesi ile uyanması
3. Hastanın yatak partneri veya başka bir
gözlemci tarafından alışılmış horlama, uykuda nefes durması veya her ikisinin
tanımlanması
4. Hastada hipertansiyon, koroner arter
hastalığı, konjestif kalp yetmezliği, atrial fibrilasyon, inme, diabetes mellitus tip 2, duygudurum bozukluğu
veya kognitif fonksiyon bozukluğu olması
B. PSG veya OCST (sınırlı parametreli cihazlar)
1. PSG veya OCST’de saatte 5 veya daha fazla
obstrüktif apne, mikst apne, hipopne veya solunum eforu ile ilişkili uyanma
(respiratory effort related arousal-RERA) veya
C. PSG veya OCST’de saatte 15 veya daha fazla
obstrüktif apne, mikst apne, hipopne veya RERA
OCST’de sıklıkla EEG
olmadığından dolayı total uyku süresi yerine monitörizasyon süresi kullanılır.
OCST ile saptanan sonuca apne-hipopne indeksi yerine solunumsal olay indeksi
(respiratory event index- REI) terimi tercih edilmelidir. Solunum skorlaması
AASM’nin son güncel skorlama kurallarına göre yapılmalıdır. OCST ile RERA
skorlanamaz kaydı ile son sınıflamada yer almıştır.
Çocukta
OUAS tanısı için A ve B
kriterleri karşılanmalıdır.
A. Aşağıdaki semptomlardan en az birisinin
bulunması
1.Horlama
2.Çocuğun uykusunda obstrüktif olayların
gözlenmesi
3.Uykululuk, hiperaktivite, kişilik veya öğrenme
sorunları ve
B. PSG
1. PSG veya OCST’de saatte 1 veya daha fazla
obstrüktif apne, mikst apne, hipopne veya
2. Obstrüktif hipoventilasyon (total uyku
süresinin %25’inden fazlasında PaCO2 > 50 mm Hg saptanması ve
aşağıdakilerden en az birinin varlığı)
a. Horlama
b. İnspiratuar nazal basıncın kaydında düzleşmiş
dalga formu izlenmesi
c. Paradoks
torakoabdominal hareket
OUAS’ın genel
popülasyonda prevalansı çok yüksektir (kadınlarda %2, erkeklerde %4).
Irksal olarak, obeziteye bakılmaksızın, siyahilerde daha sık olduğu
belirlenmiştir. Diyabet veya astım bronşiyale kadar sık izlenen bir
durumdur. En sık erişkinlerde, erkeklerde, horlayan kişilerde, postmenopozal
dönemdeki kadınlarda ve obezlerde görülür. Bunun dışında hipotiroidizm,
akromegali, alkol tüketimi ve nazal konjesyonu olanlarda da izlenmektedir.
Çocuk, genç kadın veya astenik kişilerde de görülebilir. OUAS için en sık
görülen iki klinik belirti yüksek sesle horlamak ve gün içi aşırı
uyumadır. Yatak partnerinin vereceği öykü çok önemlidir. Yüksek sesle
horlamanın ardından 15-30 saniye süren apne (en fazla 60 saniye olur) ve apneyi
izleyen dönemde nefes açlığı ile uyanma öyküsü tanıyı koymak için çok yardımcı
olur. Gecede bazen 300’den fazla uyanma görülür. Bu uyanmalar gece uykusunun
devamlılığını bozar, PSG’de nadiren NREM yavaş uykusu (evre 3) ile REM uykusu
izlenebilir. Sabah dinlenmiş olarak kalkmazlar. Bu durumda uyku eksikliğini
tamamlamak için gün içi aşırı uyuma atakları başlar. En çok uyuklama yemek
sonrası, televizyon seyrederken, yolculuk yaparken, ders/konferans dinlerken
olur. Bazen yemek yerken, konuşurken ve hatta araba kullanırken bile kişi
uykuya yenik düşebilir. Dikkat, konsantrasyon, bellek ve muhakeme ve istenen
işlerin yapılmasındaki performansta bozulmalar başlar. Hastaların %50’si sabah
veya akşam künt baş ağrısından yakınırlar. Libido azalması veya impotans gibi
cinsel işlev bozukluklarından şikayetçi olabilirler. OUAS’lı hastaların
%80’inde hipertansiyon vardır. Diğer deyişle primer hipertansiyonu olanların
1/3’ünde OUAS vardır. Apne sırasında ve sonrasında akut olarak kan basıncı
yükselir, bu muhtemelen akut hipoksi ve artmış sempatik aktivitenin
yansımasıdır. İdrar norepinefrin ve normetanefrin düzeyleri hem uykuda hem de
uyanıklıkta yüksek bulunmaktadır. Noktürnal akut yükselen kan basıncı yıllar
içinde tedavi edilmezse büyük olasılıkla renin-anjiotensin sisteminin de
etkilenmesi ile kalıcı hale gelmektedir. OUAS’ın kardiyovasküler hastalıklarla da
ilişkisi de vardır. Kardiyak aritmi, iskemik kalp hastalığı ve miyokard
infarktı OUAS’lı hastalarda sık görülmektedir. Uykudaki apnenin ağırlık
derecesi ile kardiyovasküler hastalıklar arasında korelasyon vardır. Horlayan
bir kişide miyokard infarktı geçirme riskinin 2-4 kat arttığı gösterilmiştir.
Çocuklarda gün içi aşırı uyumanın dışında gelişim gecikmesi, okul başarısında
düşüklük ve iritabilite görülür. Bazen yanlışlıkla dikkat eksikliği ve
hiperaktivite bozukluğu tanısı konabilmektedir.
Uykuda boyun ve göğsün
üst bölgesinde aşırı terleme olduğunu belirtirler. Nefes alma çabasına bağlı
dönüp durma ve debelenme olur. Üst solunum yolunun obstrüksiyonuna bağlı
negatif intratorasik basınca bağlı sekonder venöz dönüşte artma ve sonuçta
pulmoner damarlarda göllenme olur. Bunun klinik göstergesi de dispnedir.
Noktüri hastaların %28’inde görülür. Özofageal reflü, ağız kuruluğu ve ağızdan
salya akması da görülen diğer bulgulardır. Fizik muayenede çoğunluğun
obez olduğunu söylemek yanlış olmaz. Vücut kitle indeksi >28kg/m2 bulunur.
Boyun çevresi >40 cm, nazal konka hipertrofisi, septal deviyasyon, yüksek
yerleşimli ve dar sert damak, uzun düşük yerleşimli uvula ve yumuşak
damak, genişlemiş ve belirginlemiş tonsiller ve adenoidlerle kalabalık hale
gelmiş orofarenks, makroglossi, dar maksilla veya mandibula,
dişlerin maloklüzyonunun olması önemlidir.
Bu öykü ile gelen
hastaya bir gecelik PSG ve onu takip eden sabahta multipl uyku latans testi
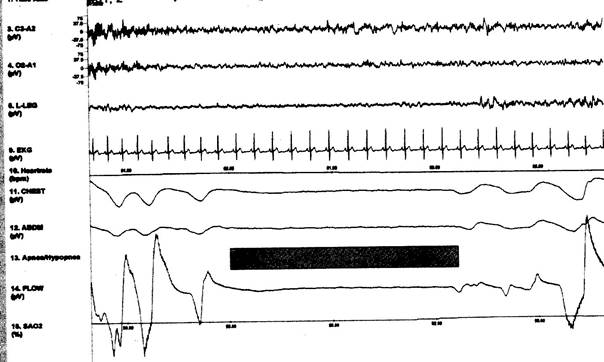
istenmelidir. OUAS’lı hastanın PSG örneği Şekil 6’da
gösterilmiştir.

Şekil 6. Obstrüktif
uyku apnesi: nazo-oral havayolunun akışının durması (Kaynak 3’ten)
Tedavi: Cerrahi ve cerrahi olmayan tedavi şeklinde ikiye ayırmak
uygun olur.
Cerrahi olmayan tedavi:
1. Kişi kilo vermeli
2. Nikotin,
benzodiazepin ve alkol kullanmamalı
3. Barbitürat,
narkotikler almamalı
4. Sırtüstü yatmamalı
5. Komorbid hastalıklar
tedavi edilmeli
6. Oksijen (Apne süresini
kısaltır, oksihemoglobin satürasyonu yeterli düzeye gelir, bradikardi ortadan
kalkar. Ancak apne frekansını azaltmaz, gün içi uykuya etkisi yoktur.
Asemptomatik veya minimal OUAS’lı hastalarda kullanılabilir.)
7. Psikotropik ilaçlar
(anksiyolitik, hipnotik), trisiklik antidepresan protriptilin REM uykusunun
süresini azaltarak ve üst solunum yolu kaslarının tonusunu arttırarak OUAS
bulgularını azaltabilir. Apneler hipopne olarak görülmeye başlar. Otonomik ve
kardiyak bozulmalar geriye dönebilir. Serotonin gerialım inhibitörü de etkili
olabilir.
8. Devamlı nazal pozitif
havayolu basıncı (CPAP: continuous positive airway pressure)
9. CPAP almasına karşın
halen gün içi aşırı uyuma varsa modafinil 200-400mg/gün verilebilir
CPAP, OUAS’lı hastaların
büyük bir kısmında üst solunum yolunun kollapsını önlemek için kullanılan
solunum cihazıdır. Üst solunum yolunun kas tonusunu azaltır, fonksiyonel
rezidüel kapasiteyi arttırır. Uyku sırasında devamlı pozitif havayolu basıncı
yavaş olarak yükselir, obstrüksiyon ortadan kalkınca horlama da biter. Orta ve
ağır OUAS’lı olgular ile santral apnesi olan hastalarda standart tedavi
yöntemidir. Nadir yan etkileri dışında önemli bir sorun CPAP’a karşı tedavi uyumsuzluğunun
%40-80 oranında görülebilmesidir. Destek ve eğitim ile bu sorun da aşılabilir.
Oksijen satürasyonu %90’ın üzerinde idame etmeye başlar. ‘Bilevel’
PAP; CPAP’ı tolere edemeyenlere ve OUAS ile beraber alveoler hipoventilasyona
yol açan hastalıkların varlığında kullanılır. Özellikle nöromüsküler
hastalıklarda efektiftir.
Efektif CPAP tedavisi
noktürnal solunum bozukluğunu, oksijenizasyonu, uyku düzenini, gün içi uyumayı
ve kognitif performansı düzeltecektir.
Cerrahi tedavi, üst
solunum yolunda obstrüksiyona yol açan özel durumlarda uygulanır. Bu
obstrüksiyonlar Mallampati ve modifiye Mallampati sınıflaması ile dörde ayrılır
(Evre I- yumuşak damak ile tüm uvula görünür halde, Evre II- yumuşak damak ile
bir kısım uvula görünür halde, Evre III- yumuşak damak ile uvulanın tabanı
görünür halde, Evre IV- yumuşak damak görünmez halde). Farklı etyolojilere
yönelik farklı operasyon yaklaşımları vardır.
Santral
Uyku Apnesi
Uyku başlangıcında
normal varyant olarak kabul edilir. Benzer olarak yüksek rakımlı yerlerde de
santral apne görülebilir. ICSD-3’e göre santral uyku apne sendromu bu
sınıflamada alt başlıklara ayrılmıştır. Santral uyku apnesi ile birlikte
Cheyne-Stokes solunumu (CSS), tıbbi hastalığa bağlı CSS olmaksınızn santral
uyku apnesi, yüksek rakım periyodik solunuma bağlı santral uyku apnesi, ilaç ya
da madde kullanımına bağlı santral uyku apnesi, primer santral uyku apnesi, süt
çocukluğunda primer santral uyku apnesi, prematürlerde primer santral uyku
apnesi ve tedaviye bağlı santral uyku apnesi olarak alt başlıklar mevcuttur.
Santral uyku apnesi ile birlikte CSS için A veya
B kriterinden birisi ile birlikte C ve D kriterleri olmalıdır.
A. Aşağıdaki semptomlardan en az birisinin
bulunması
1. Uykululuk
2. Uykuya dalma veya uykuyu sürdürme güçlüğü,
sık uyanıklık, dinlendirici olmayan uyku
3. Nefes tıkanması ile uyanma
4. Horlama
5. Tanıklı apne
veya
B. Atrial fibrilasyon/”flutter”, konjestif kalp
yetmezliği veya nörolojik hastalık varlığı
ve
C. PSG’de [tanısal veya pozitif hava yolu
basıncı (PAP) titrasyon gecesinde] aşağıdakilerden hepsinin varlığı
1. Saatte 5 veya daha fazla santral apne veya
santral hipopne
2. Santral apne veya santral hipopne sayısının,
toplam apne ve hipopne sayısının %50’sinden fazla olması
3. Solunum paterninin Cheyne-Stokes kriterlerine
uyması
D. Bu tablonun başka bir uyku bozukluğu, ilaç
(opioid vb.) veya madde kullanımı ile açıklanmaması
Solunum skorlaması son güncel skorlama
kurallarına göre yapılmalıdır. C2 kriterine uymuyorsa, CSS paterni ek bir PSG
bulgusu olarak raporda belirtilmelidir. Cheyne-Stokes bulunması obstrüktif uyku
apnesini ekarte ettirmez
Heterojen bir gruptur ve altgrupları aşağıda
listelenmiştir.
Santral
Apne Alt Grupları
·
Santral uyku apne
sendromu Cheyne-Stokes solunumu (CSS) ile birlikte
·
Tıbbi hastalığa bağlı
CSS olmadan santral uyku apnesi
·
Yüksek rakım periyodik
solunuma bağlı santral uyku apnesi
·
İlaç veya madde
kullanımına bağlı santral uyku apnesi
·
Primer santral uyku apnesi
·
Tedavi sırasında ortaya
çıkan santral apne
·
Uyku ile ilişkili
hipoventilasyon sendromları
·
Obezite hipoventilasyon
sendromu
·
Konjenital santral
alveoler hipoventilasyon sendromu
·
Hipotalamik fonksiyon
bozukluğu ile birlikte geç başlangıçlı santral hipoventilasyon
·
İdyopatik santral
alveoler hipoventilasyon
·
İlaç veya madde
kullanımına bağlı uykuyla ilişkili hipoventilasyon
·
Tıbbi hastalığa bağlı
uykuyla ilişkili hipoventilasyon
·
Uyku ile ilişkili
hipoksemi sendromu
İzole
Alt Gruplar
Horlama
Katatreni: Sıklıkla REM döneminde yoğunlaşan derin
inspirasyon ve uzamış ekspirasyon dönemleri ile karakterize klinik bir
tablodur. Bradipne dönemleri eşlik edebilir ve bu ataklar santral apnelerle
benzerlik gösterir.
Otonomik fonksiyon bozukluğu olan Shy-Drager
sendromu, familyal disotonomi veya diabetes mellitusta da santral apne sendromu
görülebilir. Ayrıca poliomiyelit, postpolio sendromu ve kronik nöromüsküler
hastalıklarda izlenebilir (Tablo 10). Santral uyku apnesinin PSG’deki
bulgusu Şekil 7’de belirtilmiştir.
Şekil 7. Santral
uyku apnesi (Kaynak 3’ten)
|
Tablo 10. Santral uyku apnesi ile ilişkili
hastalıklar |
|
Nörolojik nedenler |
|
v Periferik sinir sistemi |
|
· Miyopatiler · Distrofiler (Becker müsküler distrofisi, Duchenne müsküler distrofisi,
fasio-skapulo-humeral distrofi, miyotonik distrofi , kavşak tipi distrofiler) · İnflamatuvar miyopatiler · Metabolik miyopatiler (asit maltaz eksikliği) · Nöromüsküler kavşak hastalıkları · Myasthenia gravis · Frenik sinir tutulumu yapan nöropatiler
(Charcot-Marie-Tooth, difteri, varicella zoster, poliradikülopati,
Guillian-Barré sendromu gibi) |
|
v Santral sinir sistemi · Servikal omurilik lezyonu · Kanser ağrısına yönelik kordotomi · Travma, neoplazma, ensefalit/ menenjit sekeli · Siringomiyeli · Siringobulbi · Arnold-Chiari malformasyonu · Baziler invajinasyon · Platibazi · Vasküler lezyonlar infarktlar, anjiomlar · Neoplazmalar- glioma, ganglioglioma · Beyinsapına bası yapan serebellar lezyonlar- hematom, subdural
veya epidural hematom · Beyinsapına bası yapan kortikal ve subkortikal lezyonlar-
subdural veya epidural hematom, serebral kontüzyon, intrakranyal abse,
neoplazma |
|
v Kombine lezyonlar · Leigh ensefalopatisi ve mitokondriyal miyopati · Poliomiyelit · Amiyotrofik lateral skleroz |
|
v Otonom sinir sistemi · Konjenital santral hipoventilasyon sendromu · Kazanılmış santral hipoventilasyon sendromu · Ailesel disotonomi (Riley-Day) · Shy-Drager sendromu · Diyabet, kronik böbrek yetmezliği ile ilişkili otonom
nöropati · Obezite-hipoventilasyon sendromu (Pickwick sendromu) |
|
Nörolojik olmayan nedenler |
|
· Kronik obstrüktif akciğer hastalığı · Konjestif kalp yetmezliği · Metabolik hastalıklar (üremi, hipotiroidizm) · Yüksek rakım · İlaçlar (opiyat, çocuklarda fenotiyazin kullanımı, preterm
bebeklerde spinal anestezi) |
HİPERSOMNİ İLE SEYREDEN SANTRAL HASTALIKLAR
Sosyal ve mesleksel yaşam performansı için yeterli uyanıklık son derece
önemlidir. Uyku hali, iş gücü kaybı ve ciddi kazalara neden olabilir.
Hipersomni diyebilmek için gece uyku bozukluğu veya sirkadiyen ritim bozukluğu
olmadan gündüz uyku hali olmalıdır. Hipersomniler; narkolepsi tip 1, narkolepsi
tip 2, idyopatik hipersomni, Kleine-Levin sendromu, tıbbi hastalıklara bağlı
hipersomni, ilaç veya madde kullanımına bağlı hipersomni, psikiyatrik
hastalıklara bağlı hipersomni, yetersiz uyku sendromu olarak sınıflanmıştır.
Narkolepsi
İlk kez 1880 yılında
Gelineu tarafından primer psikiyatrik bir hastalık olarak tarif edilmiştir.
Prevalansı 1/2000 olup Parkinson hastalığı ve multipl skleroz kadar sık görülen
bir hastalıktır. Japonya’da beş kat sık iken İsrail’de 1/500.000’dir.
Ancak, çok iyi sorgulanmadığı için tanısı konamayan bir hastalıktır. Bazen
hastalığın fark edilmesi yılları alabilir. Cinsiyet farkı görülmez. Narkolepsi
uyku-uyanıklığın belirlenmesindeki kontrolün kaybolduğu bir bozukluktur.
ICSD-3 sınıflamasına göre narkolepsi 1 ve 2’nin
tanı kriterleri:
Narkolepsi
tip 1 tanısı için A ve B
kriterleri olmalıdır.
A. En az 3 aydır devam eden gündüz saatlerinde
durdurulamayan uyku atakları
B. Aşağıdakilerden en az birisinin varlığı
1. Katapleksi ve
ortalama uyku latansı ≤ 8 dakika olması ve standart teknik ile yapılan
çoklu uyku latans testinde 2 veya daha fazla REM ile başlayan uyku saptanması,
gece PSG’de REM latansının 15 dakikadan kısa olması
2. Beyin omurilik sıvısı
hipokretin konsantrasyonu ≤110 pg/mL veya normal insanlardaki ölçümün
1/3’ünden düşük olması
Çocuklarda narkolepsi
çok uzun gece uykusu şeklinde ortaya çıkabilir. Klinik bulgular narkolepsi tip
1 ile çok ciddi benzerlik göstermesine rağmen, çoklu uyku latans testi verileri
uyumlu değil ise çoklu uyku latans testi tekrarlanmalıdır.
Narkolepsi tip 2 tanısı için A, B, C, D ve E kriterlerinin olması gereklidir.
A. En az 3 aydır devam
eden gündüz saatlerinde durdurulamayan uyku atakları
B. Ortalama uyku latansı
≤8 dakika olması ve standart teknik ile yapılan çoklu uyku latans
testinde 2 veya daha fazla REM ile başlayan uyku saptanması, gece PSG’de REM
latansının 15 dakikadan kısa olması
C. Katapleksinin
olmaması
D. Beyin omurilik sıvısı
hipokretin ölçümü yapılamaması veya beyin omurilik sıvısı hipokretin
konsantrasyonu >110 pg/mL veya normal insanlardaki ölçümün 1/3’ünden yüksek
olması
E. Hipersomnolans
ve/veya çoklu uyku latans testi bulgularının başka bir uyku bozukluğu, başka
bir hastalık, ilaç veya madde kullanımı ile açıklanamaması
Narkolepsi tip 2 olarak
sınıflandırılan bir hastada sonradan katapleksi gelişirse veya önce beyin
omurilik sıvısı hipokretin ölçümü yapılamayan bir hastada ölçüm yapılıp
narkolepsi tip 1 kriterleri saptanırsa, narkolepsi tip 1 olarak yeniden
sınıflandırılır.
Narkolepsi insanların
dışında kedi, köpek, at ve Guernsey boğalarında da bildirilmiştir. Narkolepsi
ve katapleksisi olan köpekler insanlar için çok değerli hayvan modellerini
oluşturmaktadırlar. Bu modeller ve insanda yapılan hipokretin gen ve
reseptörlerin belirlenmesi katapleksi ile giden narkolepsinin lateral
hipotalamusta hipokretin üreten nöronların kaybına bağlı olduğunu ortaya
koymuştur. Hipokretin (oreksin), uyanıklığın devamı, uyku-uyanıklık siklusu,
kas tonusu regülasyonu, lokomosyon, nöroendokrin ve otonomik mekanizmaların da
içinde olduğu birçok farklı fonksiyona sahiptir. Uyanıklık, REM ve NREM
arasındaki uygunsuz geçişleri önleyerek anahtar rolü oynayan hipokretin terimi,
köken olarak hipotalamusun hipo- ve sekretinin –kretin’inden oluşmuştur.
Katapleksisi olan narkoleptik hastalarda (narkolepsi tip 1) beyin omurilik
sıvısında hipokretin düzeyi düşüktür veya hiç bulunmamaktadır. Hipotalamusta hipokretin
salgılayan nöronların nörodejeneratif veya otoimmün bozukluğa bağlı olarak
etkilenmesi ile ortaya çıkabileceği yönünde görüşler belirmiştir. İnme,
hipotalamik neoplazm (kranyofarengioma), hipotalamusu içine alan ADEM veya
multipl skleroza sekonder semptomatik hipersomnilerde de BOS hipokretin düzeyi
düşük çıkabilir. Çok nadir olarak Prader-Willi sendromu ve Niemann-Pick
hastalığının C tipinde de (katapleksiye benzer epizodlarla birlikte) düşük BOS
hipokretin düzeyleri bildirilmiştir. Başka uyku bozukluklarında da BOS
hipokretin düzeyleri ölçülmüş, yapılan meta analizlerde idyopatik
hipersomnilerin %8’inde, obstrüktif uyku apnesi olanların %3’ünde BOS
hipokretin düzeyi düşük bulunmuştur. Huzursuz bacaklar sendromu ve Kleine-Levin
sendromu olanlarda düzeyin normal olduğu saptanmıştır.
Başlangıç yaşı
genellikle ergen ve genç erişkin çağ olmakla birlikte 3 ile 72 yaş arasında
görülebilir. Hastalığın en önemli semptomlarından birisi, gün içi aşırı
uyku ataklarıdır. Bu uyku atakları beklenmedik veya istenmedik
yerlerde ve uygunsuz zamanlarda saniyeler veya dakikalar sürer. Özellikle
çevresel uyaranın azaldığı kitap okuma, televizyon seyretme sırasında, bisiklet
veya araç kullanırken veya sınıfta ders dinlerken ortaya çıkar. Kısa gündüz
uykusu uyumak dinlendiricidir. Uyaranın çok olduğu dönemlerde de önüne
geçilemeyen uyku atakları olabilir. Örneğin yemek yerken, dişçi koltuğunda
müdahale yapılırken veya çok heyecanlı bir maçın son dakikalarını izlerken kişi
uyuyabilir. Uyku atakları öncesi kişi çift görme ve bulanık görme sonrası
uykuya dalar. Bundan dolayı hastalar genellikle ilk olarak oftalmologa
giderler. Diğer semptom katapleksidir. Bilinçte değişiklik olmadan
istemli kaslarda ani başlangıçlı paralizi ya da güç kaybı olmasıdır. Hastaların
%65-70’i gülme, heyecanlanma, sinirlenme veya bir sürprizle karşılaşma sonrası
ani kas tonusu kaybı ile düşme veya olduğu yere yığılma tarif eder. Postiktal
konfüzyon olmaz, tüm olayı hatırlarlar. Semptomlar çok hafif olup fokal kalabilir
ve sadece bazı kasları tutabilir. Solunum kasları tutulmaz. Ağızda kayma,
konuşmanın peltekleşmesi, ekstremitede lokalize zaaf veya dizlerinin çözülmesi
gibi klinik belirtiler verebilir. Saniyeler sürer ve bilinçte değişiklik olmaz.
Hastanın katapleptik atak sırasındaki muayenesinde yaygın hipotoniye eşlik eden
paralizi ile birlikte derin tendon reflekslerinde ve kornea refleksinde azalma
(ışık refleksinin korunduğu) ve fazik kas seğirmeleri görülür. Geçici iskemik
atak, nöbet veya psikojenik bir atak zannedilebilir. Katapleksi sırasında rüya
görülebilir ve bu durum hekim tarafından yanlış değerlendirilerek halüsinasyon
zannedilip şizofreni tanısı bile konabilir. Narkolepsili hastaların %30’unda
katapleksi hiç olmaz, olanlarda da aşırı uyku ataklarının öncesinde veya yıllar
sonrasında ortaya çıkabilir. Narkolepsili hastaların %60’ında uyku paralizisi
olur. Genellikle uykudan REM evresi ile uyanma ve bunun ardından tüm vücutta
paralizi olur. Hasta uyku paralizisi sırasında aşırı korku duyabilir. Solunum ve
göz hareketlerinin korunduğu uyku paralizisi saniyeler ile dakikalar arası
sürer. Sadece dışarıdan basit bir dokunma ile uyku paralizisi sonlanır. Uyku
paralizisinin REM uykusu sırasında oluşan motor inhibisyon ile aynı
mekanizmadan kaynaklandığı düşünülmektedir. Uykusuz kalmış sağlıklı
bireylerde de narkolepsi olmadan uyku paralizisi olur. Depresyon hastalarında
da buna sık rastlanır. Hipnogojik (uykuya dalarken) ve hipnopompik
(uykudan uyanırken) halüsinasyonlar diğer klinik
belirtilerdendir. Hastaların %12-50’sinde izlenir. Bu halüsinasyonlar uyku ve
uyanıklık dönemi arasındaki geçiş sırasında canlı ve çoğunlukla ürkütücü
olabilir. Uyku paralizisi ile birlikte olunca korku daha yoğun yaşanır. Basit
veya kompleks görsel, işitsel veya taktil şekilde olabilir. Uyku paralizisinde
çevrenin farkında olmalarına karşın bu halüsinasyonları gerçekten ayırt etmekte
zorluk çekebilirler. Normal kişilerde de uyku yoksunluğu, ilaçlar ve alkol
nedeniyle aynı tip halüsinasyonlar görülebilir. Hastaların %80’inde otomatik
davranışlar vardır. Uyanıklığı mikro uykularla kesintiye uğradığı
dönemlerde kendisinin hatırlamadığı
‘bellek boşlukları’ veya ‘film kopması’ olarak tarif edilen bellek bozuklukları
olabilir. Örneğin araba kullanırken yolu kaybedebilirler. Anlamsız cümleler
söyleyebilir, acayip cümleler yazabilir, garip davranışlar sergileyebilir. Bu
durumlar yanlışlıkla fokal farkındalığın bozulduğu nöbet veya psikojenik füg
olarak değerlendirilebilir. Tanıyı koymak için tıpkı diğer nörolojik
hastalıklarda yapıldığı gibi ayrıntılı hikaye almak gerekir. Katapleksinin
olması, narkolepsi için patognomoniktir. Ancak her hastada görülmez. Narkolepsi
tanısı, hastalıkla uyumlu hikayesi olan hastalarda objektif uyku laboratuvar
testlerinin yapılması ile konur. PSG diğer uyku hastalıklarının tanısı için de
kullanılır. Gece yapılan PSG’de kısa uyku latansı ve bozulmuş uyku kalitesi ile
birlikte NREM evre 1’de artma ve NREM evre 3’de ise azalma görülür. REM uyku
süresinde değişiklik olmaksızın toplam uyku zamanı azalmış olabilir. Yapılan
çalışmalarda narkolepsisi olanlar ve normal kişilerin toplam uyku zamanları
arasında bir farklılığın olmamasına karşın narkolepsisi olanların gün içinde
geceye göre daha fazla uyudukları belirlenmiştir. Tüm gece PSG ve sonraki gün
ise çoklu uyku latans testi yapmak gereklidir. Çoklu uyku latans testi
narkolepsi tanısı koymakta ve uykululuğu değerlendirmede standart objektif bir
testtir ve incelemesinde uyku latansı tipik olarak 5 dakika veya 5 dakikanın
altına inmiştir. Genellikle uykuya giriş REM uykusu ile olur.
Narkolepsi hastalığı hem
hasta hem de aile için sosyal, ekonomik ve eğitim hayatı ile ilgili sorunlar
yaratabilir. Hastalar zekalarında bir sorun olmamasına karşın bu
potansiyellerini kullanamazlar. Hastalar eğitim ve meslek hayatları ile evliliklerinde
sıkça sorunlar yaşar. Aile bireyleri ve arkadaşları hastaların bu durumlarını
genellikle tembellik, hırslı olmamak, olgunlaşma ve psikolojik sorunlar
şeklinde yorumlar.
Tedavi: İlaç dışı tedavide yapılması gerekenler
yeterli uyku uyumak, iyi uyku hijyenini sağlamak ve programlanmış kısa gündüz
uykuları uyumaktır. İlaç olarak uyaran özellikli ilaçlar seçilir. Metamfetamin,
dekstroamfetamin ve metilfenidat çok etkilidir. Modafinil orta düzeyde, pemolin
ise daha az etkilidir. Ancak metamfetamin, dekstroamfetamin ve metilfenidatın
etkileri alımından 1-3 saat sonra başlar. Yan etki olarak sinirlilik,
başağrısı, iştahsızlık, hipertansiyon, çarpıntı olabilir ve zamanla etkiye
tolerans gelişebilir. İlaçlar yüksek dozlarda bile etkisini kaybedebilir. Böyle
durumlarda ilaç tatili verilerek sonra tekrar başlanabilir. Bu ilaçların
yatarken alınmaması gereklidir. Uzun etkili olduklarından insomni yapabilir.
Halüsinasyon ve paranoya olabilir. Modafinil ve armodafinil etki mekanizması
pek bilinmeyen ve uyaran özelliği olmayan ilaçlardır. Ekstrasellüler GABA
konsantrasyonunu azaltırlar ve uyanıklığı arttıran tuberomamiller nöronları
aktive ederler. Yan etki olarak başağrısı, bulantı ve sinirlilik görülür. MAO-B inhibitörü olan selejilin diğer bir
alternatif ilaçtır. Selejilin alan hastalarda hipertansif krize karşı tiramin
alımı düşük tutulmalıdır. Narkolepsi ile katapleksisi olan hastalarda
kullanılan ilaçlar diğer semptomları da (uyku paralizisi, hipnogojik
halüsinasyonları) baskılar. Tedavide etkili diğer ilaçlar trisiklik
antidepresanlar (protriptilin, klomipramin, imipramin), selektif serotonin
gerialım inhibitörü (fluoksetin), selektif olmayan serotonin gerialım
inhibitörü (venlaflaksin) ve sodyum oksibat’tır. Tedavi etkinliği Epworth
uyku skalası ile değerlendirilir.
İdyopatik Hipersomni
Heterojen bir gruptur. Sabah uykudan uyanmada
zorluk, kısa gündüz uykuları ile kendine gelememe halidir. Bazı hastalarda buna
ilave uyku paralizisi ve hipnogojik halüsinasyonlar vardır. Yapılan
incelemelerde (PSG ve çoklu uyku latans testi) objektif hipersomnolansın
dışında anormallik görülmez.
İdyopatik hipersomni tanısı için A, B, C, D, E
ve F kriterlerinin karşılanması gereklidir.
A. En az 3 aydır devam eden gündüz saatlerinde
durdurulamayan uyku atakları
B. Katapleksinin olmaması
C. Standart çoklu uyku
latans testinde 2’den az REM ile başlayan uyku olması veya hiç olmaması, gece
PSG’de REM latansının 15 dakikadan uzun olması
D. Aşağıdakilerden en az
birisinin varlığı
1. Standart çoklu uyku
latans testinde ortalama uyku latansı ≤8 dakika olması
2. Yirmi dört saatteki
toplam uyku süresi ≥660 dakika (12-14 saat), bunun için 24 saat PSG
monitörizasyonu yapılabilir (en az bir hafta aktigrafi ile normal uyku süresini
tamamladığı gösterildikten sonra)
E. Yetersiz uyku sendromunun
ekarte edilmesi (gece yatakta kalma süresi en az bir hafta arttırıldıktan
sonra, gündüz uyku halinin düzelmemesi)
F. Hipersomnolans
ve/veya çoklu uyku latans testi bulgularının başka bir uyku bozukluğu, başka
bir hastalık, ilaç veya madde kullanımı ile açıklanamaması
Diğer hipersomniler
olarak Kleine-Levin sendromu, tıbbi hastalıklara bağlı hipersomni, ilaç veya madde kullanımına bağlı hipersomni,
psikiyatrik hastalıklara bağlı hipersomni, yetersiz uyku sendromu ve izole
semptomlar ve varyantlar sayılabilir.
UYKU İLE İLİŞKİLİ HAREKET BOZUKLUKLARI
Huzursuz Bacaklar
Sendromu
İlk kez 17. yüzyılda
tanımlanan huzursuz bacaklar sendromu (HBS), uyku bozukluklarının sık görülen
önemli nedenlerinden biridir. Sıklıkla alt ekstremitelerde nahoş hisler ve dizestezi
ile karakterize bir sendromdur. Bu nahoş ve rahatsızlık verici hisse karşı
hareket etme ihtiyacı olur ve hareket yapmak kişiyi motor huzura kavuşturur.
Semptomlar çoğunlukla istirahat halinde iken olur ve kişi hareket ettiğinde bu
anormal duyumun ortadan kalkması tipik bir tanı koydurucu özelliktir. HBS
idyopatik ve semptomatik olarak ikiye ayrılır. En çok idyopatik HBS görülür ve
bu gruptaki hastaların birinci derece akrabalarının %50’den fazlasında da aynı
hastalığın görülmesi genetik geçişi desteklemektedir.
Ekbom tarafından yapılan
çalışmada tahminen prevalansın %5,2 olduğu belirtilmiştir. Daha sonraki
çalışmalarda %9,8-27 olarak gösterilmiştir. Yaş arttıkça prevalansın yükseldiği
belirlenmiştir. Yapılan bir çalışmada hastaların %45’inde 20 yaşından önce ilk
semptomların ortaya çıktığı belirtilmektedir. HBS semptomlarının ortalama
başlangıç yaşı 27 olarak bildirilse de %13’ünde semptomlar 10 yaşından önce
ortaya çıkmaktadır. Yüksek penetransı olan otozomal dominant geçiş
göstermektedir. Bağlantı analizlerinde HBS kromozom 12q ve 14q ile ilişkili
bulunmuştur. Yeni kuşaklarda antisipasyon izlenmektedir.
HBS’de
dopaminerjik disfonksiyon ilk kez Dr. Şevket Akpınar tarafından ortaya
konmuştur. L-Dopa tedavisi ile semptomların ortadan kalktığının gösterilmesi,
hem patofizyoloji hem de nörofarmakoloji açısından yeni bir ufuk açmıştır.
Dopaminerjik disfonksiyon, görüntüleme çalışmaları ile de desteklenmiştir. Bu
hastalıkta bir başka önemli nokta ise sirkadyen ritim özelliğidir.
Patofizyolojisine ait özellikle fonksiyonel görüntülemelerle yapılan
çalışmalarda etyolojik faktör gösterilememiştir. Yapılan çalışmalar HBS’nin
patofizyolojisinde omurilik ile bazal ganglionlar arasında kalan sinir sistemi
bölgesinin rol oynadığı düşündürtmektedir. HBS’nin beyinsapı düzeyinde
ortaya çıkan ve spinal eksitabilitede değişikliklere neden olan supraspinal
ritmin parçası olduğu ve burada dopamin ve demir azlığının rol oynadığı
belirtilmektedir. Yapılan beyin omurilik sıvısı çalışmalarında ferritin ve
transferrin değerlerinin düşük olduğu ve bunun da beyindeki demir düşüklüğünün
indirekt bulgusu olduğu iddia edilmiştir.
Huzursuz bacaklar sendromu tanısı için A, B ve C
kriterleri gereklidir.
A. Bacaklarda rahatsızlık veya açıklanamayan bir
his nedeni ile bacakları hareket ettirme ihtiyacı olup aşağıdaki özelliklerin
varlığı
1. Oturma ve yatma gibi istirahat haline geçilen
inaktif durumlarda yakınmaların başlaması veya artması
2. Yürüme veya bacak germe ile semptomların
kısmen azalması veya tamamen düzelmesi (aktivite sürdüğü sürece düzelme olması)
3. Bacaklardaki huzursuzluğun sıklıkla akşamları
veya gece artması
B. Yukarıdaki yakınmaların başka bir hastalığa
veya davranışsal duruma bağlı olmaması (bacak krampı, pozisyonel konfor
bozukluğu, miyalji, venöz staz, bacak ödemi, artrit vb.)
C. Huzursuz bacaklar semptomları endişe, stres,
uyku bozukluğu, mental, fiziksel, sosyal, mesleksel veya davranışsal bozukluk
ya da tıbbi bir hastalığa bağlı olabilir.
Hoş olmayan ve
rahatsızlık verici hisler yanıcı, batıcı, krampa benzer, tırmanıcı şekilde ve
ağrının da eşlik ettiği durumlardır. Tek bacak, iki bacak veya bazen tüm
ekstremitelerde olur. Sadece kollarda olması çok nadirdir. Bazı hastalar, hoş
olmayan ve rahatsızlık verici hisler olmaksızın sadece bacaklarını hareket
ettirme isteğinden bahsederler. Diğer hareket bozukluklarından farklı olarak
HBS’de istirahatte veya inaktif durumdayken semptomlar kaçınılmaz bir şekilde
ortaya çıkar. Bu hissin ortadan kaybolması için ayakları ovuşturmak veya sert
bir zemine vurmak işe yarayabilir. Yürüme semptomları hemen durdurur.
Semptomlar günün 24 saati içinde her saat olabilir. Genellikle hastalığın ileri
dönemlerinde gün içinde de semptomlar görülmeye başlar. Uzun dönemde gündüz ve
gece arasında semptomlar açısından fark yoktur. Bazı hastalar bacaklarının
istemsiz olarak hareket ettiğini bildirirler. HBS’li hastalar hoş olmayan
bir his ile uyanıp semptomları rahatladıktan sonra uyuyabilirler. Bu durum gece
içinde tekrarlayabilir ve uyku sorunu ortaya çıkar. Hastaların %94’ünde uykuya
dalma ve uykuyu sürdürmede zorluk, %87’sinde sadece uykuya dalmakta zorluk,
%86’sında ise sadece uykuyu sürdürmede zorluk yakınması olur.
Az sayıda hastada HBS
başka hastalıklarla birlikte bulunur. Üremi, nöropati ve demir eksikliği
anemisi en sık olmakla birlikte, daha nadir olarak romatoid artrit, diabetes
mellitus, hiper ve hipotiroidizm, kronik akciğer hastalıkları, lösemi, Isaacs
sendromu seyrinde HBS izlenebilir. Nörolojik hastalıklar içerisinden periferik
nöropati, radikülopati, miyelopati, omurilik tutulumu ile giden multipl
skleroz, omurilik basıları, Parkinson hastalığı, L-dopa’ya yanıtlı distoni,
nöroleptik kullanımına bağlı akatizi, “stiff-person” sendromu, Huntington
hastalığı ve amiyotrofik lateral skleroz seyrinde de olabilir. Tourette
sendromu ve çocuklarda dikkat eksikliği hiperaktivite sendromu ile HBS
birlikteliği bildirilmiştir. Hemodiyalize giren üremik hastaların %15-40’ında
HBS görülür ve semptomları çok ağırdır. Hemodiyaliz süresince uzun süreli
immobilizasyon bu hastalar için çok dramatiktir. Üremik hastalarda beraberinde
nöropati ve aneminin de olmasında hemodiyalizin rol oynadığı düşünülmektedir.
Başarılı böbrek nakli sonrası HBS semptomları tamamen ortadan kaybolur.
Semptomatik HBS düşünülen hastaların öyküsü derinleştirilmeli, fizik ve nörolojik
muayenesi ayrıntılı şekilde yapılmalı ve tetkikleri tamamlanmalıdır. Fizyolojik
bir durum olan gebelikte de HBS görülebilir.
HBS’nin şiddetini
belirlemek ve tedavi altında izlenmesini kolaylaştırmak amacıyla kullanılan
John Hopkins şiddet ölçeğine göre semptomlar 0-3 arasında değerlendirilir
(0: semptomsuz, 1: sadece gece semptomların olması, 2: sadece akşam saatlerinde
(18:00’den sonra) olması, 3: saat 18:00’den önce semptomların ortaya çıkması).
Tedavi: Semptomatik grupta altta yatan neden tedavi
edildiğinde HBS de iyileşecektir. İlaç tedavisinde düşük dozlar ile tam düzelme
izlenebilmektedir. Tedavide dopaminerjik ilaçlar (L-dopa, pergolid,
pramipeksol, ropinirol), sedatif-hipnotikler (klonazepam, estazolam, oksazepam,
temazepam, triazolam, zaleplon, zolpidem), antikonvülzanlar (karbamazepin,
gabapentin), opioidler (propoksifen, hidrokodon, kodein, tramadol, oksikodon,
metadon, morfin sulfat) kullanılır. Dopaminerjik ilaçların düşük dozları
alımından kısa süre sonra etkisini gösterir. Opioidler çok güçlü etkiye
sahiptir ve tedaviye dirençli olgularda oldukça etkili ilaçlardır. Ancak
bağımlılık açısından kısa süreli kullanımı tavsiye edilir. Benzodiazepinler ve
özellikle klonazepam semptomları belirgin olarak düzeltse de bağımlılık ve
tolerans gibi yan etkileri nedeniyle sürekli kullanılamamaktadır. Sürekli
tedavi edilmesi gerekmeyen hastalarda düşük dozlar önerilir. Antiepileptikler
de HBS tedavisinde etkili bulunmuştur, karbamazepin ile ilgili birçok çalışma
mevcuttur. Yan etkileri nedeniyle kullanımı sınırlı kalabilir. Diğer bir
alternatif de gabapentin’dir. Serum ferritin düzeyi 50ng/ml’nin altında olan
hastalarda oral veya intravenöz demir verilmesi etkin olabilmektedir.
Tramadol, magnezyum sülfat ve baklofen gibi ilaçların etkinliği kanıtlanamamıştır.
Hastaların kullanmaması gereken ilaçlar kafein, alkol, nöroleptikler, trisiklik
antidepresanlar, serotonin gerialım inhibitörleri, metoklopramid,
proklorperazin, droperidol ve bazı kalsiyum kanal blokörleri, buproprion ve
sedasyon yapan antihistaminiklerdir.
Uykuda Periyodik
Ekstremite Hareket Bozukluğu (UPEHB)
İlk tanımlandığında
noktürnal miyoklonus denmiş ancak periyodik hareketin karakteri ve EMG
bulguları ile yeniden tanı kriterleri belirlenmiştir. Uyku sırasında periyodik
olarak tekrarlayan, stereotipik ayak, bacak ve /veya kol hareketlerinin olduğu
bir hastalıktır. HBS ile sıklıkla birlikte görülür. Bu iki hastalığın
patofizyolojik olarak ortaya çıkışında benzer mekanizmaların rol oynadığının
ortaya konması ve HBS’nin tedavisinde kullanılan ilaçların bu hastalıktaki
semptomları ortadan kaldırması iki hastalığın benzer olduğu görüşünü
desteklemektedir. HBS ve UPEHB’nin patofizyolojisinde dopaminerjik, opioderjik
ve noradrenerjik nörotransmitterler ilk sıralarda rol almaktadırlar. HBS’da
bahsedilen patofizyoloji mekanizmalarının tamamına yakınının UPEHB içinde
geçerli olduğu bilinmektedir.
Klinik Özellikler: UPEHB için tanı koydurucu tipik klinik
özellikler yoktur. Bazı hastalar kol ve bacaklarda atmalar ile uyandıklarından
yakınırlarken, çoğu hasta sabahları bacaklarda ağrı, dinlenmemiş ve yorgun
uyanma veya nadiren gündüz uykululuk halinin olmasından yakınırlar. Bazen
hastanın hiç yakınması yok iken yatak partneri kol ve bacak hareketlerinden
dolayı uykusuzluk sorunu yaşayabilir. Uykusuzluk sorunu ile başvuran hasta
sıklığı %18 iken, gündüz uykululuk hali olan hasta oranı %11’dir. HBS ve UPEHB
hem bir arada hem de diğer bozukluklar ile komorbid olabilirler. UPEHB en
sık NREM uykuda oluşur. Diğer hareket bozukluklarının aksine uykuyla hareketler
başlar.
Tanı için aşağıdaki A, B, C ve D kriterlerinin karşılanması
gereklidir.
A. Skorlama kitapçığındaki kriterlere göre UPEHB’nin gösterilmesi
B. Çocuklarda saatte 5, erişkinlerde 152’nin
üzerinde UPEHB’nin olması
C. UPEHB’ye bağlı uyku bozulması veya klinik olarak anlamlı mental,
fiziksel, sosyal, mesleksel veya davranışsal bozukluk ortaya çıkması
D. UPEHB
bulgularının başka bir uyku hastalığı, tıbbi, nörolojik hastalık ile
açıklanamaması (apne ve hipopneler ile birlikte olan UPEHB skorlanmamalı)
Tedavi: HBS ile aynıdır.
Diğer uyku ile ilişkili hareket bozukluğu alt grupları
aşağıda listelenmiştir.
·
Uyku ile ilişkili bacak krampları
·
Uyku ile ilişkili bruksizm
·
Uyku ile ilişkili ritmik hareket
bozuklukları
·
Çocukluk çağı benign uyku
miyoklonisi
·
Uyku başlangıcında propriospinal
miyoklonus
·
Tıbbi hastalıklara bağlı uyku ile
ilişkili hareket bozuklukları
·
İlaç veya madde kullanımına bağlı
ÇEŞİTLİ NÖROLOJİK HASTALIKLARDA GÖRÜLEN UYKU
BOZUKLUKLARI
Parkinsonizm
Parkinson olgularında
eklenen uyku yakınması, bozulmuş yaşam kalitelerinin daha da bozulmasına neden
olur. Bu hastalığın patofizyolojisindeki dopaminerjik nöron kaybı hem Parkinson
hastalığına yol açar hem de uyku-uyanıklık bozukluklarına neden
olur. Tablo 11’ de Parkinson hastalığında görülen semptomların
neden sonuç ilişkisi gösterilmiştir.
Tablo 11. Parkinson hastalığında görülen
semptomların neden sonuç ilişkisi.
|
Neden |
Sonuç |
|
Kolinerjik ve monoaminerjik sistemlerin nörokimyasal
etkilenmesi |
Bozulmuş uyku-uyanıklık kontrolü, azalmış REM uykusu |
|
Bradikinezi ve rijidite |
Uyku sırasında normal vücut dönme hareketi azaldığı için
uyanma, gece tuvaleti kullanmada zorluk nedeniyle rahatsızlık duyma |
|
Periyodik bacak hareketi, tremor, ilaca bağlı miyoklonus |
Uyanma |
|
REM uyku davranış bozukluğu |
Bozulmuş REM uykusu |
|
Motor aktivitenin bozulması solunum ve üst havayolu
kaslarını etkiler |
Uykuda solunum bozuklukları |
|
İlaç etkisi |
Gece artmış uyanma zamanı, azalmış REM uykusu |
|
Depresyon ve anksiyete |
Uykuya dalmakta zorluk, sabah erken uyanma |
|
Demans |
Noktürnal konfüzyonel epizodlar |
Hastanın semptomlarının
doğru tanınıp gerekli tetkikleri yapıldıktan sonra uygun tedavinin verilmesi
gereklidir.
İnme
En çok morbidite ve
mortaliteye yol açan üçüncü nedendir. Risk faktörlerine bakıldığında yaş,
hipertansiyon, iskemik kalp hastalığı, diyabet, hiperkolesterolemi ve sigara
kullanımı vardır. Yaş dışında yukarıda sayılan nedenler değiştirilebilirdir.
Ancak bu nedenlerin arasında çok sayılmayan ve ihmal edilen bir neden de
uykudaki solunum zorluklarıdır; bunlar hem inme hem de miyokard infarktüsü için
risk sayılmaktadır. Uyku apne bozukluğunun dolaşımın değişimine ve vasküler
hasar gelişimine yol açtığı bilinmektedir. Daimi, şiddetli, yüksek
volümlü solunum eforu ile horlama epidemiyolojik çalışmalarda, diğer risklerden
bağımsız olarak, inme için önemli risk oluşturmaktadır. Kişinin solunum zorluğu
ile horlama dışında obezite ve gün içi uyuklaması varsa riski daha
belirginleştirmektedir. Apne veya hipopneleri olan kişide hipertansiyon gelişme
riski tedavisiz kaldığı sürece yüksektir. Apnenin bitimine yakın uyanma
döneminde kalp hızında artma, sempatik otonomik aktivitede ani artma olur.
Apnenin düzelme fazında sistemik tansiyonda geçici yükselme izlenir. Gece
boyunca devam eden tansiyon yükselme dönemleri, altta yatan solunum
zorluğu tedavi edilmez ise, giderek kalıcı hipertansiyon halini alır. Artan
hiperkapni ile uzamış apneler ve progresif oksihemoglobin desatürasyonu,
kardiyak debiyi ve kalp hızını azaltarak kardiyak aritmiye neden olur. REM
uykusu bu kişilerde daha da riskli hale gelir. REM’de farengeal kaslarda atoni
ve kemoreseptör refleks aktivite, apne sürelerinin daha da uzamasına neden
olur. Hipoksemiye eşlik eden kardiyak ritim değişiklikleri beyinde kan akımının
sağlanmasını da etkileyecektir. Hemodinamik rezervlerin kötü olmasına bağlı
olarak iskemik değişiklikler kaçınılmazdır. REM uykusunda artmış parasempatik
aktivite kalp hızını düşürür, asistollerin ortaya çıkması özellikle
açıklanamayan ani gece ölümlerinin muhtemel nedeni olabilir. Geçici
iskemik ataklar ve sessiz infarktlar uykudayken olur. Embolik kaynaklı retinal
infarktlar uyku sırasında ortaya çıkar. Uykuda embolizm, obstrüktif apne sırasında
torasik negatif basınç oluşumuna sekonder hemodinamik bozuklukların oluşması ve
serebral kan akımının da azalmasına neden olur. İnme öncesi uykudaki solunum
zorlukları inme için risk olurken inme sonrasında da uykuda solunum
zorluklarının görülme prevalansı artar. CPAP veya BiPAP uygulaması riski
azaltabilir.
Nöromüsküler
Hastalıklar
Spesifik olmamakla
birlikte erişkin yaşta başlayan nöromüsküler hastalıkları olanlarda artan
yorgunluk, bitkinlik veya bozulmuş gece uykusu ilk bulgular olabilir.
Amiyotrofik lateral skleroz (ALS) için uykuyu regüle eden alanların etkilendiği
gösterilememiştir, ancak klinik olarak uyku sorunları görülmektedir. En sık
olarak uykuda solunum zorluğu ve UPEHB ilişkili uyanmalar görülür. Frenik sinir
tutulumu olmadan solunuma bağlı uyku bozuklukları önemsizdir. REM uykusunda
yoğun hipoventilasyon ve oksijen desatürasyonu olur. Kaçınılmaz olarak sonuçta
ventilatör ihtiyacı olacaktır. Ancak bazı hastalarda solunum problemi veya
UPEHB olmaksızın uyku bölünmeleri olabilir. Anksiyete, depresyon, ağrı,
aşırı sekresyon, tükrüğün boğaza kaçması, fasikülasyonlar, kramplar ve yatak
içinde tek başına dönememek uyku düzeninin bozulmasındaki diğer faktörler
olabilir. Bunlar içinde en sık karşılaşılan yakınma ortopnedir. Poliomiyelit hem
santral hem de periferik solunum fonksiyonlarını değiştirebilir. Kas atrofisi
ve immobiliteye bağlı kifoskolyoz potansiyel olarak ventilasyonu kısıtlar.
Anatomik deformitelere bağlı olarak kronik ağrı ve sonucunda uyku sorunları
başlayabilir. Bulber tutulum üst solunum kaslarının etkilenmesine, pons
tegmentumundaki nöronların hasarlanması ise REM latansının uzamasına neden
olur. Postpolio sendromunda görülen yorgunluğun, kas zaafına mı yoksa uyku
bozukluğuna mı bağlı olduğu uyku incelemeleri yapılmadan anlaşılamaz.
Siringomiyelide ise santral, mikst veya obstrüktif tipte apneler görülebilir.
Bulber veya yüksek servikal yerleşimli siringomiyeli hipoventilasyon ve santral apneye yol
açabilir. Platibazi, Chiari malformasyonları da uykuda solunum zorluğu
yapabilirler. Polinöropatilerden en çok herediter motor ve duysal nöropati
(Charcot-Marie-Tooth hastalığı) farengeal veya diyafragmatik tutulum ile uykuda
solunum zorluğuna neden olur. Klinik olarak obstrüktif apne ve üst solunum yolu
rezistansı sıktır. Nöromüsküler kavşak hastalıklarından en sık myastenia
graviste diyafragma zaafına sekonder uykuda solunum zorluğu olur. Özellikle
restriktif akciğer sendromu, gün içi alveolar hipoventilasyonu ve diyafragma
zaafı olanlarda risk artmaktadır. Yaşla birlikte total akciğer kapasitesinin
azalması, gün içi kan gazlarının anormal olması, REM uykusunda hipopne veya
apnelerin gelişmesine yol açar. Konjenital miyastenik sendromlar, botulizm,
hipermagnezemi ve kene paralizisi de uyku problemi yaratırlar. Dispne, sabah
başağrısı, paroksizmal noktürnal dispne, bölünmüş uyku ve gün içi somnolans
diğer klinik bulgulardır. Kas hastalıklarından miyotonik distrofide solunum
kaslarının yanı sıra farengeal ve larengeal kaslar da tutulur. Aşırı uyuma
vardır. Bu hastalarda dorsal rafe nükleusu ve superior santral nükleusta
serotonin kaybı ve hipotalamik hipokretin sisteminde fonksiyon bozukluğu olması
ile hipersomni ve MULT’de anormal sonuçlar izlenir. REM uykusunda
alveolar hipoventilasyon ortaya çıkar. Hem obstrüktif hem de santral
tipte uyku apnesi vardır. Diğer miyopatilerden konjenital ve metabolik
miyopatiler hem uyku hem de solunum zorluğu yaratırlar.
Epilepsi
İnme ve Alzheimer
hastalığından sonra en çok görülen üçüncü nörolojik hastalıktır. Uyku, uyku
hastalıkları ile epilepsinin sıklıkla ilişki içinde olduğunu gösterir. Uyku ve
uyku deprivasyonunun hem parasomnileri hem de nöbet aktivitesini
arttırdığı iyi bilinmektedir. NREM uyku nöbetlerin ortaya çıkışını
kolaylaştırırken, REM uykusu antiepileptik etki gösterir. Nöbetler sonrasında
hipersomni, insomni ve parasomniler görülebilir. Özellikle OUAS olan kişilerde
nöbetlerin kontrol altına alınması güçleşebilir. Antiepileptik ilaçların yan
etkisi olarak hipersomni görülebilir. Ayırıcı tanıda OUAS, narkolepsi veya
idyopatik hipersomni dışlanmalıdır.
SİRKADYEN RİTİM UYKU
BOZUKLUKLARI
Sirkadyen ritim uyku
bozuklukları, endojen sirkadyen ritim ile çevresel faktörler arasındaki uyumun
bozulması ile ortaya çıkar. Memelilerde sirkadyen ritmi sağlayan
hipotalamustaki suprakiyazmatik nükleuslardır. Sirkadyen ritim için en güçlü
senkronizasyonu sağlayan etmen ışıktır. Işık dışında melatonin, fiziksel
ve sosyal aktiviteler de rol oynamaktadırlar. Faz kayması sırasında melatonin
ışığın tam tersi etki gösterir. Akşam üzeri verilen melatonin sirkadyen ritmin
ilerlemesine, sabah erken dönemde verilmesi ise gecikmesine neden olur.
Sirkadyen endojen ritim ile 24 saatlik fizik çevre veya iş ve sosyal
programların arasında uyumsuzluk başladığı durumlarda sirkadyen ritim uyku fazı
bozuklukları daha sıklaşır. Bitkiler, hayvanlar ve hatta tek hücreli canlıların
bile metabolik aktivite, hareketlilik, beslenme ve diğer fonksiyonları için
günlük düzenleri vardır. Tüm canlılarda bu intrensek ritmi sağlayan sirkadyen
ritim vardır ve bu ritmin birçok değişkeni vardır. Yapılan çalışmalarda
ısı, uyku, serum sodyum, potasyum ve kalsiyum düzeyi, idrar çıkışı, lökosit
sayısı, dikkat, hesaplama gibi değişkenler tanımlanmıştır.
Fizyolojik sistemlerde
olduğu gibi hastalıkların ortaya çıkışında da kronobiyolojik etkiler mevcuttur.
En sık görüldükleri saatler açısından ele alınırsa; astım krizi, inme ve
diyabetik ketoasidoz olguları gece saat 03’den sonra görülür. Anjina ve
miyokard infarktüsü sabaha karşı daha sık izlenir. Osteoartrite ait şikayetler
saat 18’den sonra belirir. Serebral hemoraji saat 21 gibi daha sık görülür.
Gecikmiş uyku uyanıklık fazı bozukluğu: Tanısı için A, B, C,
D ve E kriterleri gereklidir.
A. Majör uyku epizodunun
arzulanan zamana göre gecikmesi, istenilen zamanda uykuya dalınamaması ve sabah
gerekli zamanda uyanma güçlüğü
B. Bu semptomun en az 3
aydır devam ediyor olması
C. Hastalara kendi uyku
düzenlerini seçme izni verildiğinde, uyku kalitesi ve süresinde düzelme olması
ve geç uyku fazı özelliğinin devam etmesi
D. Aktigraf ile en az 7
gün (tercihen 14 gün) izlemde uyku fazındaki gecikmenin gösterilmesi, bu
takibin iş günü ve tatil günlerini içerecek şekilde planlanması
E. Bu klinik tablonun
başka bir uyku hastalığı, tıbbi-nörolojik bozukluk, ilaç veya madde kullanımı
ile açıklanamaması
Uykunun başlaması ve
uyanıklık zamanı arasında 3-6 saat gecikme oluşur. Tipik olarak gece saat 02
ile 06’dan önce uyumakta zorlukları olur. Uyku süresi normaldir. Hastalar
akşamın ilerleyen saatlerinde kendilerini daha uyanık hissettiklerini
belirtirler. Bu kişiler uyanıklık döneminde kalmaya zorlanırsa,
kronik olarak gece uyku yetersizliği ve gün içinde aşırı uyumaları olur.
Ergenlerde bu sendrom okul başarısızlığına, erişkinlerde iş performansının
bozulmasına, maddi ve evlilik ile ilgili sorunlara yol açabilir. Tanıyı koymak
için en az 7 gün uyku günlüğü tutulmalı veya aktigrafi yapılmalıdır. Uyku
zamanındaki gecikme gösterilmelidir. Noktürnal PSG diğer uyku patolojilerini
dışlamak için gerekebilir. Vücut ısısı ve melatoninin plazma veya tükürükten
ölçümü tanıyı destekler. Tedavide amaç sirkadyen iç ritmi tekrar senkronize
hale getirmektir. Hastalar kronoterapi kullanımı kadar ışık tedavisinden
faydalanırlar. Ekzojen melatonin endojen sirkadyen ritmi değiştirebilir.
İlerlemiş uyku uyanıklık fazı bozukluğu: Tanısı için A, B, C, D ve E
kriterlerinin karşılanması gereklidir.
A. Majör uyku epizodunun arzulanan zamandan erken gelmesi, klasik uykuya
dalma saatlerine kadar uyanık kalmada güçlük çekilmesi, sabah istenenden erken
saatte uyanılması
B. Bu semptomun en az 3 aydır devam ediyor olması
C. Hastalara kendi uyku düzenlerini seçme izni verildiğinde, uyku
kalitesi ve süresinde düzelme olması ve ileri uyku fazı özelliğinin devam
etmesi
D. Aktigraf ile en az 7 gün (tercihen 14 gün) izlemde ileri uyku fazının
gösterilmesi, bu takibin iş günü ve tatil günlerini içerecek şekilde
planlanması
E. Bu klinik tablonun başka bir uyku hastalığı, tıbbi-nörolojik bozukluk,
ilaç veya madde kullanımı ile açıklanamaması
Beklenen uyku ve
uyanıklık döneminin 3 saatten daha fazla erkene kayması ile ortaya çıkar.
Akşamın erken saatlerinde önüne geçilemez uyku nedeniyle kendisinden beklenen
akşam aktivitelerine katılamaz. Tipik örnek televizyon karşısında akşam yemeği
sonrası önüne geçilemeyen uykusunun olmasıdır. Gecikmiş uyku fazına göre gün
içindeki faaliyetlere katılmasında daha az sorunla karşılaşırlar. Tedavide bazı
zorluklar vardır ve kronoterapiye hızla nüks gelişebilir. Işık tedavisi ve
melatonin verilmesi ile ilgili bilgi birikimi fazla değildir.
Düzensiz uyku
uyanıklığın ortaya çıkardığı diğer durumlar arasında vardiyalı iş uyku
bozukluğu ve ‘jetlag’ sayılabilir.
PARASOMNİ
İstenmeyen ve hoş
olmayan, çoğunlukla uykuda yaşanan basit veya karmaşık motor, otonom veya
davranışlarla karakterize olan durumlardır. Ancak uyanma, kısmi uyanma ve uyku
evre geçişi sırasında da görülebilir. Otonom sinir sistemi ve iskelet sistemi
ön planda etkilenir. Taşikardi, pupillerde dilatasyon, terleme olur.
Primer ve sekonder olarak iki gruba ayrılır. Normal insanlarda da NREM ve
REM’de parasomniler görülür (Tablo 12).
Tablo 12. Primer parasomniler.
|
REM |
|
|
Normal |
Kabus |
|
|
Uyku paralizisi |
|
|
Hipnogojik ve hipnopompik halüsinasyonlar |
|
Anormal |
REM uyku davranış bozukluğu |
|
|
Kabus bozuklukları |
|
|
Tekrarlayıcı izole uyku paralizisi |
|
NREM |
|
|
Normal |
Hipnogojik düşler |
|
|
Uykuda sıçrama |
|
Anormal |
Uyanma bozukluğu, konfüzyonel uyanma |
|
|
Uyurgezerlik, uyku ile ilişkili yeme bozukluğu |
|
|
Uyku terörü |
|
Diğer (her
uyku evresinde görülebilen durumlar) |
|
|
|
Patlayan kafa sendromu |
|
|
Enürezis |
|
|
Uyku ile ilişkili halüsinasyonlar |
|
|
Tıbbi durumlara bağlı parasomniler |
|
|
İlaç veya madde kullanımına bağlı parasomniler |
|
|
Spesifiye edilemeyen parasomniler |
NREM Uykusu
Parasomnileri
Konfüzyonel uyanma: Çocuklarda sık görülür. Klinik olarak yavaş başlayıp
kötüleşir. Yatakta çırpınma hareketleri ve durdurulamayan, teskin edilemeyen
ağlamalar olur. ‘Uyku sarhoşluğu’ varyasyonu olarak düşünülebilir. Erişkinlerde
prevalansı %4’tür. Yorgun bir günün ardından sıklıkla uyuduktan bir saat sonra
görülür. Tetikleyici olarak kulak infeksiyonu, grip, ateş, tıkanmış burun, uyku
apnesi sayılabilir. Süresi 5 ile 15 dakika arasındadır, ancak 45 dakikaya kadar
uzayabilir. Uyku teröründen ayırmak gereklidir. Uyku terörü ani başlangıçlıdır.
Konfüzyonel uyanma, yüksek düzeyde stresli dönemde sessiz, uyumlu, duygularını
açığa vurmayan okul çağı çocuklarında sıktır. Nadiren tedavi gerekir.
Konfüzyonel uyanma
tanısı için aşağıdaki kriterlerin karşılanması gereklidir.
A. “Arousal”
bozuklukları kriterini taşımalıdır
B. Hasta yatakta iken
mental veya davranışsal konfüzyon yaşar
C. Yatak dışında terör
yoktur
Uyku terörü: Uykudan korkunç bir çığlık ile aniden ve çok korkmuş bir
şekilde ağlayarak uyanır. Başını duvara çarpma, etrafta koşma veya yataktan
düşme gibi motor bulgular olabilir. Genellikle selim olmakla birlikte kendini
ağır yaralayabilir. Uyanık görünmesine karşın konfüzyondadır. Sabah uyandığında
olanların hepsine karşı amnestiktir. Uykuda yürüme ile beraber görülmesi sıklıkla
rastlanan bir durumdur.
Uyku terörü tanısı için
aşağıdaki kriterlerin karşılanması gereklidir.
A. Uyanma bozuklukları
kriterini taşımalı
B. Uyanmalar tipik
olarak sesle (korkutucu çığlık) başlayan saldırılar ile karakterizedir
C. Atak sırasında
midriyazis, taşikardi, taşipne ve terleme olabilir
REM Uykusu Parasomnileri
REM uyku davranış bozukluğu: Erişkin yaşta görülen bir parasomnidir. REM
uykusunda beklenen atoninin olmaması ile canlı rüyalara eşlik eden ve
çoğunlukla tehlikeli motor hareketlerin eşlik ettiği ataklardır. Atakların
sıklığı değişken olmakla birlikte haftada birkaç kez ile gecede birkaç kez
olabilir. En tipik olarak kendine ve yatağı paylaştığı kişiye zarar veren
hareketler yapar. Kendisine saldırılması, kendisinin saldırması veya kaçmaya
çalıştığı şeklinde kabusu sabah en ince detayına kadar hatırlar. Erkeklerde
kadınlara göre daha sık görülür. Görülme yaşı 50 yaş sonrasıdır. PSG’de REM
evresinde artmış kas aktivitesinin gösterilmesi ve EEG’de nöbet aktivitesinin
olmaması tanı koydurucudur. İdyopatik olabileceği gibi nörodejeneratif
hastalıklarda da (Parkinson hastalığı, Lewy cisimcikli demans ve multisistem
atrofi ve diğer tip demanslarda) görülebilir. Başka nörolojik
hastalıklardan sonra ortaya çıkabilir. İnme, subaraknoid kanama ve Guillain-Barré
sendromu bu bağlamda sayılabilir. Patofizyolojik olarak dopaminerjik striatal
fonksiyon bozukluğu olabileceği ileri sürülmektedir. Akut formlarında alkol
veya sedatif-hipnotiklerin ani olarak bırakılması neden olarak görülür.
Trisiklik antidepresanlar, MAO inhibitörleri ve serotonin gerialım
inhibitörlerinin kullanımı sırasında da ortaya çıkan olgular vardır. Tedavide
klonazepam etkindir. Yatarken 0,5-1 mg (0,25-4mg) alınması yeterlidir.
Ancak yaşlı kişilerde uzun dönem benzodiazepin kullanımının kognitif
fonksiyonlara kötü etkisi olabilir. Diğer alternatif tedaviler karbamazepin,
L-dopa ve dopamin agonistleridir. Klonazepama göre etkinlikleri daha azdır.
REM uykusu davranış bozukluğu tanısı için
aşağıdaki kriterlerin karşılanması gereklidir.
A. Uyku sırasında ses çıkarma ve/veya kompleks
motor hareketler
B. Bu davranışların REM uykusunda olduğunun
polisomnografi ile gösterilmesi veya rüya sırasında olduğunun hasta tarafından
tanımlanması
C. Polisomnografi kaydında REM’de atoni olmaması
D. Bu klinik tablonun başka bir uyku hastalığı,
tıbbi-nörolojik bozukluk, ilaç veya madde kullanımı ile açıklanamaması
KAYNAKLAR
1. American Academy of Sleep Medicine.
International classification of sleep disorders 3rd edition. Darien IL, 2014
2. Carney PR, Berry RB, Geyer JD. Clinical Sleep
Disorders. Lippincott Williams & Wilkins 2011
3. Chokroverty S. Sleep Disorders Medicine.
Springer 4th edition 2017
4. Kryger MH, Roth T, Dement WC. Principles and
Practice of Sleep Medicine. Elsevier Saunders 5th edition 2011.