OMURGA VE OMURİLİK
HASTALIKLARI
Yazanlar: Aydın AYDOSELİ,
Ö. Faruk ÜNAL, A. Emre ÖGE
Son güncelleştirme
tarihi: 21.05.2020
Saygı ile…
GİRİŞ
Omurilik merkezi
sinir sisteminin foramen magnumdan L2 omurga düzeyine kadar omurga
kanalı içindeki parçasıdır. Omurga kanalında L2 altında kauda
ekuina lifleri yer alır. Omurilik, nöronlar ve glial hücrelerden oluşan ortada
kelebek şeklinde yer alan gri cevher ve bunun etrafında beyinden organlara
ve organlardan beyine iletileri ulaştıran aksonların yeraldığı ak maddeden
oluşur. Her omurilik düzeyine her iki yandan arka kökcükler girer, ön kökcükler
ayrılarak çıkar ve bunlar birleşerek spinal kökleri oluşturur (Bakınız:
Sinir Sistemi Semiyolojisi, Şekil
2.5). Tüm bu yapıları subaraknoid aralık ve
meninksler sarmalar. Spinal subaraknoid aralık kranial aralığın devamıdır,
normalde beyin omurilik sıvısı foramen magnumdan rahatça girer ve çıkar. Bu
geçiş kafa içi basınç artışının tamponlanmasında önem taşır. Chiari malformasyonunda
olduğu gibi serebellar tonsillerin fıtıklanmasında spinal ve kranial subaraknoid
aralıkta ortaya çıkan basınç farkı siringomiyeli gelişimine neden olur.
İki yanlı kök
giriş ve çıkışının olduğu her bölüme bir omurilik segmenti denir. Bir omurilik
segmentinin duyusunu oluşturduğu bölgeye dermatom, kas gücünü oluşturduğu
bölgeye miyotom adı verilir. Omurilik motor, duysal ve otonom fonksiyonları
iletir ve düzenler.
Omurgamız 33 kemikten
oluşmaktadır. Omurlar arasında 23 disk vardır. Omurilik
ise 31 segmentten oluşmuştur: Sekiz servikal, 12 torakal
(ya da dorsal), 5 lomber, 5 sakral ve 1 koksigeal. C1
üstü intervertebral foramenden C1, C7-T1'den
ise C8 kökü çıkar. Üst servikal bölgede omur ve omurilik segmentleri
aynı düzlemdedir. Alt servikalde omur cismi - omurilik segmenti ilişkisi
+1, orta torakale kadar +2, alt torakalde ise +3 şeklindedir. Sakral ve koksigeal
segmentlerin yer aldığı konus medullaris L1 ve L2
düzeyinde yer alır. T1'den itibaren intervertebral foramenden çıkan kökler
üstteki omur cismiyle aynı numaradadır. Bu nedenle, birçok klinik durumda
nörolojik muayenede saptanan omurilik lezyon düzeyleri (üst servikal bölge
dışında) vertebra kemik düzeyleri ile aynı değildir. Örneğin klinik bulgularla
T10 düzeyine lokalize edilen bir lezyona radyolojik
incelemelerde T8 vertebrada kemik destrüksiyonu oluşturan patolojik bir sürecin
yol açtığını görebiliriz. Omurilik ve kemik spinal kanal arasındaki anatomik
düzey ilişkisini görmek için Sinir Sistemi
Semiyolojisi bölümünde Şekil 7.7
ve aşağıdaki Şekil 1’in incelenmesi yararlı olur.

Şekil
1. Omurilik ve sinir
köklerinin vertebralarla ilişkileri.
Solda sagital planda
T2 ağırlıklı spinal MR incelemesinde spinal kanal ve omurilik ile bunlar üzerine
çizimle yerleştirilmiş olan sinir kökleri izlenmektedir.
Kaudale doğru inildikçe sinir köklerinin giderek dikleşen bir intraspinal
eğimle intervertebral foramene ulaştığına dikkat ediniz.
Sağda çeşitli spinal
düzeylerden geçen transversal kesitler izlenmektedir (Çizgili kalın oklar
bu kesitlerin alındığı yaklaşık düzeylere işaret etmektedir).
A.
C1 vertebra düzeyinden
geçen transversal bilgisayarlı tomografi (BT) kesitinde
C1 ile dens epistrophei ilişkisi.
B.
Alt servikal düzeyden
alınan T2 ağırlıklı MR kesiti
C.
Orta torakal bölgeden
alınan T1 ağırlıklı MR kesiti
D.
T12-L1 vertebra
düzeyinden alınan T2 ağırlıklı MR kesiti.
E.
Orta lomber düzeyden
alınan T2 ağırlıklı MR kesiti
D: dens epistrophei,
DK: dural kese, DS: intervertebral disk, F: intervertebral foramen, K: vertebra
korpusu, KM: konus medullaris O: omurilik, S: spinal subaraknoid aralık, SK:
sinir kökü.
Başlangıçta omurga
yüksekliğinin %20'sini intervertebral diskler oluşturur. İlerleyen yaşla
diskler dejenere olur, suyunu kaybeder, yaşlanmayla birlikte boy 1-2 cm kısalır.
Yenidoğanda hilal şeklinde olan omurga düzlemi, bebeğin başını tutmasıyla
servikal lordoz, yürümesiyle lomber lordoz kazanır ve bilinen düzlemini alır.
Yaşlanan omurgada ise dorsal kifoz ve lomber lordoz artar, servikal lordoz
ise azalır (Şekil 2).

Şekil
2. Omurga düzleminin
ilerleyen yaşla birlikte değişimi.
Omuriliğin kendisinden
kaynaklanan hastalıkları dışında omurganın hastalıkları da omuriliği etkiler.
Sinir sistemi dışında olmasına karşın omurilik ve kökleri etkileyen bazı omurga
hastalıklarına da bu bölümde kısaca değinilecektir.
OMURİLİK HASTALIKLARINDA
NÖROLOJİK BULGULAR
Omuriliği, fizyolojik
işlevleri açısından iki fonksiyonel ünite olarak düşünebiliriz. Bunlardan
birisi merkez sinir sisteminin daha üst seviyelerine duysal informasyon taşıyan
ya da bu üst merkezlerden motor impulsları periferik sinir sistemine doğru
götüren uzun traktusların longitudinal işlevi, diğeri ise omuriliğin segmental işlevidir.
Bir çift spinal arka kökü alan ve bir çift ön kök veren her bir omurilik
kesimi segment olarak isimlendirilir. Omurilik hasarları, bulundukları düzeydeki
spinal segmentlerin ve/veya buradan geçen uzun traktusların işlevlerini bozabilir.
Bu durum Şekil 3’te işaretlenen lezyon ile açıklanmaya çalışılmıştır.

Şekil
3. Omurilikte lezyon
örnekleri.
Bu resimde A) omuriliğin sol dışında yer alan, ekstramedüller bir
kitlesel lezyondur. Böyle bir lezyonun yol açabileceği başlıca segmental işlev
bozuklukları aşağıdaki gibi özetlenebilir:
1.
Arka kökleri etkilemesiyle
o kökün duyu alanında (dermatom) ağrı, parestezi gibi pozitif ya da hipoestezi,
anestezi gibi negatif duysal belirti ve bulgular,
2.
Ön kökleri ya
da spinal önboynuzu etkilemesiyle o segmentten innervasyon alan kaslarda (miyotom)
kuvvetsizlik, fasikülasyonlar ve atrofi gibi alt motor nöron tutulmasına ilişkin
bulgular,
3.
Refleks yayı bütünlüğünün
aferent (arka kök), eferent (ön kök) ya da santral kesimde (intraspinal) bozulması
ile o segmente ilişkin reflekslerin azalması ya da kaybolması.
Böyle bir lezyonun
servikal bölgede C6 segmentinde yer aldığını düşünürsek, hastada
(lezyonun olduğu tarafta) kolun dış yanından baş parmağa
doğru C6 dermatomu boyunca uzanan ağrı, paresteziler veya hipoestezi,
biseps ve brakioradialis kaslarında kuvvetsizlik ve atrofi, biseps ve stiloradial
reflekslerde azalma bekleyebiliriz.
Eğer aynı A lezyonu
şekilde görüldüğü gibi genişleyerek omurilik üzerine bası yaparsa, bu yapının
içindeki inen ve çıkan uzun traktusların işlevlerinde bozulma ortaya çıkar.
Bu durumda, yukarıda bahsedilen bulguların görüldüğü segmentlerin altında
kalan omuriliğe ilişkin longitudinal belirti ve bulgular ortaya çıkacaktır.
Bu bulguların bası tarafında baskın olması beklenir. Ancak, medulla spinalis
kemik spinal kanal içinde oldukça dar bir alanda yerleşmiş küçük çaplı bir
yapı olduğundan, lezyon geliştikçe uzun traktuslar iki yanlı olarak etkilenmeye
başlar ve bilateral klinik bulgular ortaya çıkar. Bu durumda:
1.
İnen motor yolların
tutulmasına bağlı olarak lezyon düzeyinin altındaki kaslarda felç (torakal
bölge lezyonunda paraparezi ya da parapleji, üst servikal bölge lezyonunda
kuadriparezi ya da kuadripleji),
2.
Seviye gösteren
duyu kusuru (gövde üzerinde saptanan seviye gösteren duyu kusuru
omurilik lezyonları için hemen hemen patognomonik bir bulgudur),
3.
Sfinkter kontrol
bozuklukları ortaya çıkar.
Yukarıda sayılan
segmental ve longitudinal işlev bozukluklarına omuriliğin içerisinde yer alan
bir lezyon da sebep olabilir. Segmental-radiküler belirti ve bulgulara A
lezyonunun, longitudinal bulgulara ise B lezyonunun daha sıklıkla yol açacağını
ve lezyon genişledikçe bilateral bulguların belirginleşeceğini düşünebiliriz.
Omuriliği
etkileyen bir lezyon yukarıda sayılan segmental ve longitudinal işlev bozukluklarının
hepsini ortaya çıkarmayabilir ve (doğal olarak) elde olan bulgularla klinik
lokalizasyon yapılmaya çalışılır. Fakat longitudinal ve segmental bulguların
birlikte bulunduğu durumlarda -coğrafyada lokalizasyonun enlem ve boylam kullanılarak
yapılmasına benzer şekilde- lezyonun yeri muayene ile oldukça doğru şekilde
kestirilebilir. Örneğin, Şekil 4’de görülen, D7
düzeyinde omuriliği sağdan bastıran ekstramedüller tümöral oluşum gibi bir
lezyon sağda baskın asimetrik bir paraparezi, bu düzeye uygun seviye gösteren
asimetrik bir duyu kusuru ve muhtemelen sfinkter bozukluğuna yol açarken
sağda T4 dermatomu boyunca göğüs kafesini kuşak gibi çevreleyen
radiküler bir ağrıya da neden oluyorsa anatomik lokalizasyonumuzun doğruluğuna
biraz daha güven duyabiliriz.

Şekil
4. Dorsal bölgede
omurilik basısına yol açan ekstramedüller kitle (meningiom). A: T2 ağırlıklı
sagital, B: T1 ağırlıklı sagital (kontrastlı),
C: T2 ağırlıklı transversal, D: yağ baskılamalı, kontrastlı transversal spinal
MR kesitlerinde omuriliğe sağ dıştan bası yapan kitle lezyonu (*) görülmekte
OMURİLİK HASTALIKLARINDA
ORTAYA ÇIKAN BAZI SENDROMLAR (Ayrıca bakınız: Sinir Sistemi Semiyolojisi, Felçler ve Duyu Bozuklukları, Şekil
7.6)
Omuriliğin Tam
Transvers Lezyonu: Bu durumda,
omuriliği bir ya da bir çok segment boyunca etkileyen
bir lezyonun bu yapıyı fonksiyonel olarak tam kesiye uğratması söz konusudur.
Yani lezyonun üstündeki ve altındaki omurilik bölümleri arasındaki işlevsel
ilişki kaybolmuştur. Bu tablo iki bölüm halinde incelenebilir:
Omuriliğin Akut
Transvers Lezyonu: Böyle bir durum
spinal travmalar, akut transvers miyelit, iskemi
ya da hemoraji gibi nedenlerle ortaya çıkar. Lezyonun kaudalinde kalan ve
daha üst merkez sinir sistemi yapılarıyla ilişkisi kesilen omurilik segmentleri
kendi otomatik fonksiyonlarını hızla kazanamadığından spinal
şok tablosu ortaya çıkar. Bu tabloda lezyonun altındaki segmentlerden
innerve olan kaslarda hipotonik bir felç mevcuttur. Lezyon altında tendon
refleksleri kaybolmuştur, taban derisi refleksi genellikle cevapsızdır. Retansiyon
tarzında bir sfinkter bozukluğu vardır. Mesane aşırı dolduğunda taşan idrar
damla damla dışarıya boşalır. Duyu muayenesinde lezyonun düzeyini işaret eden
seviye gösteren duyu kusuru saptanır.
Spastik Parapleji
/ Kuadripleji: Lezyon altındaki
omurilik segmentlerinin otomatik aktivitelerini kazanması sonucunda 4-6 haftaya
kadar sürebilen bir dönemde spinal şok ortadan kalkar. Bundan sonra lezyon
altındaki segmentlerden innervasyon alan kaslarda spastik tonus artışı ortaya
çıkar. Tendon refleksleri artmıştır. Mesane dolduğunda otomatik olarak boşalmaya
başlar. Seviye gösteren duyu kusuru doğal olarak sürmektedir.
Omuriliğin
transvers lezyonu haftalar, aylar ya da yıllar boyunca yavaş şekilde gelişirse,
lezyonun kaudalinde kalan segmentler otomatik fonksiyonlarını kazanmak için
yeterli zaman bulacağından, hasta spinal şok döneminden geçmeden spastik parapleji
/ kuadripleji (ya da paraparezi / kuadriparezi) aşamasına ulaşır.
Bazen transversal
hasara uğrayan omurilikte lezyonun altında kalan segmentler, bu segmentlerin
bir veya birkaçına ulaşan bir uyarana hep birlikte yanıt verebilirler. Örneğin
lezyon altındaki dermatomlardan birine verilen yüzeyel bir uyarı ile her iki
bacağın birlikte fleksiyona gelmesine (fleksör toplanma refleksi)
ya da buna eşlik eden lezyon altındaki dermatomlarda terleme, mesane boşalması,
ejakülasyon gibi toptan bir yanıta (kitle refleksi=mass reflex)
neden olabilir.
Omuriliğin Yarım
Lezyonu (Brown-Séquard sendromu): Omuriliğin sağ
ya da sol yarısını bir veya birkaç segment boyunca hasara uğratan patolojik
bir süreç tarafından ortaya çıkarılır. En sık rastlanan nedenler spinal travmalar, omuriliğin radyasyon nekrozu ve spinal metastazlardır.
Lezyon düzeyinin altında onunla aynı tarafta arka kordonla taşınan vibrasyon
ve pozisyon duyusu kaybı ve üst motor nöron tutulmasına bağlı felç belirirken,
karşı tarafta ağrı ve ısı duyusu kaybı gelişir. Ağrı ve ısı duyusu kaybı lezyon
düzeyine oranla birkaç segment aşağıdan itibaren ortaya çıkar. Bunun sebebi,
çaprazlaşan sinir liflerinin ilgili arka köke göre birkaç segment yukarıdan
spinotalamik traktusa katılmalarıdır.
Saf unilateral
omurilik lezyonları nadir olduğundan, genellikle klinikte karşılaşılan tablolar
Brown-Séquard sendromunun modifikasyonlarıdır.
Omuriliğin Merkezi
Lezyonu (Siringomiyeli Sendromu): Omuriliğin merkezi
bölgesini birkaç ya da daha çok segment boyunca harap eden lezyonlar tarafından
ortaya çıkarılır. Buna hemoraji veya travmaya
bağlı kontüzyon gibi akut süreçler ya da tümör, siringomiyeli gibi patolojik
oluşumlar neden olur. Bu sendromu oluşturan en
sık ve en tipik patolojik süreç olan siringomiyeli, daha çok orta-alt servikal
bölgede, daha nadir olarak lumbosakral bölgede ve medulla oblongatada (siringobulbi) görülür (Şekil 5). Lezyona uğrayan segmentlere ilişkin dermatomlarda (servikal
lezyon için her iki üst ekstremitede pelerin şeklinde) ağrı ve ısı duyusu
kaybı (o segmentte çaprazlaşan lifler tutulduğu için), yine bu segmentlere
ait miyotomlarda simetrik ya da asimetrik alt motor nöron tutulması tarzında
kuvvetsizlik ve atrofi (spinal önboynuz hasarına bağlı) ortaya çıkar (Şekil 5 D ve E). Lezyon yanlara doğru genişledikçe inen
motor yolların tutulmasına bağlı olarak alt ekstremitelerde üst motor nöron
tipinde kuvvetsizlik, tonus ve tendon reflekslerinde artma ve patolojik refleksler
gelişir. Derin duyu bozukluğu görülmez.

Şekil 5. T2 (A) ve T1 ağırlıklı (B) sagital MR kesitlerinde
hemen tüm servikal ve üst torakal omurilik boyunca uzanan siringomiyeli kavitesi
görülmektedir. Başka bir hastaya ait T2 ağırlıklı sagital kesitte ise (C) kranioservikal bileşke bölgesinde, sıklıkla siringomiyeliye
eşlik eden bir gelişimsel anomali olan Chiari malformasyonu
dikkati çekmektedir. Aynı hastanın her iki el ve önkol kasları (D) ile dil sağ yarısındaki (E) atrofiye dikkat ediniz.
Foramen Magnum
Sendromu: Bu düzeydeki nöral
yapıları etkileyen tümör, siringomiyeli, multipl sekleroz, Arnold-Chiari malformasyonu,
atlantoaksiyal dislokasyon ve kranio-vertebral bileşkenin diğer anomalileri sonucunda ortaya çıkar. Suboksipital ağrı,
ense sertliği, subjektif oksipital paresteziler, daha nadiren arka kordon
tutulması tipinde ya da siringomiyelik tipte duyu kusuru görülebilir. Parmak
uçlarında uyuşmalar olabilir. Üst servikal omurilik basısını gösteren bulgulara
(spastik kuadriparezi, duysal traktus tutulması bulguları ve sfinkter kusuru)
alt kranial sinir tutulmasını gösteren bulgular (IX-XII) eklenebilir. Aşağıya
vuran nistagmus, serebellar ataksi, beyin omurilik sıvısı (BOS) dolaşımının
bozulmasına bağlı kafa içi basınç artışı sendromu
(KİBAS) ve buna bağlı papilla ödemi görülebilir. C1-4 segmentleri
arasındaki omurilik basılarında XI. kranial sinir bulguları görülebilir. C3-5
arası lezyonlarda diyafram paralizileri gelişebilir.
Konus Medullaris
ve Kauda Ekuina Sendromu: Konus medullaris
düzeyinin üzerinde bacaklara giden motor lifler ayrılmış olduğundan bu bölgenin
lezyonlarında ekstremiteleri ilgilendiren bir felç ortaya çıkmaz. Sadece en
alt dermatomların yer aldığı perianal bölge ve bazen uylukların arkasında
(eyer tarzında duyu kusuru) bir duyu kusuru ve sfinkter kusuru olur.
Eğer
lezyon bir ya da her iki yana doğru ilerleyerek kauda ekuina liflerini tutarsa
(Şekil 5), genellikle asimetrik şekilde ve lezyona uğrayan radikslerin
dağılımına uygun olarak bacaklara vuran radiküler ağrılar, duyu kusuru, bu
radikslerin innerve ettiği kaslarda alt motor nöron tutulması tipinde zaaf,
tendon refleksi kayıpları ortaya çıkabilir (kauda-konus sendromu) (Şekil 6, 7 ve 8).

Şekil
6.
Kauda-konus sendromuna yol açan lezyon örneği (L).

Şekil
7. T1 (solda) ve
T2 (sağda) ağırlıklı sagital lumbosakral MR kesitlerinde travmaya bağlı geniş L5-S1 disk
protrüzyonu (oklar) görülen bu hastada, S1 ve bunun kaudalinde
kalan tüm sinir köklerinin iki yanlı basısına bağlı olarak asimetrik bir
kauda ekuina sendromu ortaya çıkmıştır.

Şekil 8. A. T2 ağırlıklı sagital MR kesitinde
kauda ekuina sendromuna yol açan geniş L3-4
disk protrüzyonu görülmektedir. B. Konus medullaris sendromuna neden olan post-travmatik lezyon. T2 ağırlıklı
sagital MR kesitinde omuriliğin konus bölgesindeki intensite artışı izlenmektedir
(ok). C. D11 vertebra alt kısmı hizasında meningiom saptanan
(ok) bu hastada epikonus üzerine bası sonucu asimetrik perianal duyu kusuru
ve (şüpheli) sfinkter kusuru ortaya çıkmıştır. (IV kontrastlı
T1 ağırlıklı sagital kesit)
Anterior Spinal
Arter Sendromu: Anterior spinal
arter omuriliğin yaklaşık ön 2/3 ünün kanlanmasını sağlar. Bu arterin sulama
alanında ortaya çıkan geniş bir infarkt, parapleji (akut geliştiğinden birçok
kere spinal şok ile başlar), seviye gösteren yüzeyel duyu kusuru ve sfinkter
kusuruna sebep olur. Buna karşılık tipik olarak arka kordonlar tarafından
taşınan vibrasyon ve pozisyon duyuları sağlam kalır (Aşağıda Omuriliğin Damar Hastalıkları bölümüne
bakınız). Aynı anatomik dağılımda omurilik lezyonuna neden olan başka patolojik
süreçlerin de benzer bir klinik tabloya neden olması mümkündür.
OMURGANIN GELİŞİMSEL
HASTALIKLARI
Nöral
Tüp Defektleri
Nöral tüp 28.
günde kapanır. B vitamini, folik asit eksikliği ve bazı çevresel faktörler
nöral tüp kapanma defektlerine yol açabilir. Doğumların yaklaşık 1/3000’inde
görülür. Meningosel, meningomiyelosel, miyeloşizis gibi
açık spina bifida tiplerinin yanısıra lipom, kısa kalın filum, ayrık
omurilik malformasyonu (diastematomiyeli) gibi başka anomaliler de vardır.
Meningomiyeloselli bebekler (Şekil 9 ve 10) nörolojik defisitle,
alt ekstremitelerde deformitelerle doğabilirler. Bunlara yüksek oranda hidrosefali
de eşlik eder. Diğerlerinde başlangıçta nöral bozukluk olmasa bile, çocuğun
büyümesiyle birlikte omurilik gerilmesine bağlı sinsi ilerleyen, sfinkter
kusuruyla başlayan nöral bozukluklar gelişebilir. Okült spina bifidalı bebeklerde
belde hipertrikozis, cilt lekeleri, yağ toplanmaları
ve gamze gibi nörokutane bulgular gözlenebilir.
Omuriliğin gerginliği
(gergin omurilik sendromu-tethered cord) düşük
konus medullaris ve yapışık bir filum terminale nedeni ile olabilir. Diğer
yandan omuriliğin normal fizyolojik seviyesine gelmesini engelleyen kemik
çıkıntı, fibröz bant veya doğumda geçirilmiş operasyonlara sekonder yapışıklıklar
da gergin omurilik sendromuna neden olabilir.
Gerginliği ortadan
kaldırmaya yönelik cerrahi (‘untethering’) işlem de gerginliğe neden olan
lezyona yönelik yapılmalıdır. Basitçe dura ve çevre dokulara yapışık olan
filum terminale kesilerek gerginlik giderilir. Bu tip olgularda bulgular
büyümenin hızlı olduğu ergenlik çağına kadar gizli
kalabilmektedir. Erişkin dönemde görülen tethered kord sendromlu hastalarda ağrı ve ürolojik semptomlar ön
planda iken, çocukluk çağında cilt bulguları, ayak-bacak deformiteleri ile
skolyoz ön plandadır.

Şekil
9. Meningomiyelosel
olgusu

Şekil
10. Tip1 ayrık omurilik
malformasyonu, T2 ağırlıklı, sagital ve aksiyal MR görüntüleri
OMURGA
VE OMURİLİK TRAVMALARI
Omurganın fizyolojik
bir düzlemi ve sınırlı hareketleri vardır. Omurga kanalı içinde yer alan omurilik,
proksimalinde beyinsapı, distalinde pia mater uzantısı filum terminale ile
yanlarda dentat ligamanlarla askıda ve etrafını çevreleyen BOS ile fizyolojik
sınırlardaki hareketlerde koruma altındadır. Yavaş gelişen basılara oldukça
dirençli olan omurilik, akut basılara ve gerilmelere karşı çok hassastır.
Kanal anatomisini bozan dış kuvvetler veya dolaylı güçlerle omurga hareketlerinin
fizyolojik sınırları ötesine zorlanması akut bası, damar yaralanması veya
gerilmeyle omurilik hasarına yol açar. Sonuçta omurilik travması ortaya
çıkar.
Anatomik ve fonksiyonel
farklılıkları nedeniyle servikal ve torakolomber bölgelerin travmaları ayrı
ayrı değerlendirilecektir.
SERVİKAL BÖLGE
Omurganın en hareketli
parçası olan servikal bölgede, özellikle araç içi trafik kazalarında, başın
gövde üzerinde ani hiperekstansiyon ve hemen onu izleyen hiperfleksiyonuyla
karakterize kamçılanma hareketi sonucunda bağlarda ve kemik dokuda lezyonlar
görülebilir. Özellikle kemik ve destek dokusu tam gelişmemiş olan 8 yaş
altındaki çocuklarda fizyolojik sınır ötesi harekete zorlanan boyun omurlarının
kemik yapısında herhangi bir bozukluk olmaksızın yumuşak dokuda aşırı gerilme
ve yırtılmalar görülebilir, gerilmenin omuriliğe yansımasıyla da nöral doku
hasarı ortaya çıkar. Bu tür hasarlara radyolojik bulgusuz omurilik yaralanması
(Spinal Cord Injury Without Radiological Abnormality-SCIWORA) denilmektedir.
Çocuklarda kemikleşmenin henüz tamamlanmaması, faset eklemlerin düzlemleri,
destek doku yetersizliği ve başın gövdeye oranla büyük oluşu nedeniyle özellikle
kraniovertebral kavşakta kaymalar erişkinlere oranla daha sık görülür. Oksipito-atlantal
ve atlanto-aksiyal çıkıklar fazladır.
Travmatik servikal
disk fıtıklanmaları kök veya omurilik basısı yaparak, ağrı, güç kaybı ve duysal
bozukluklara neden olur. Semptomlar hareketle artar. Omurgada lezyonlar genellikle
dolaylı kuvvetlerle ortaya çıkar. Üst servikal bölgenin fonksiyonel anatomisi
ve kırıkları özellik gösterdiğinden tedavileriyle birlikte kısaca ayrı olarak
anlatılmıştır.
Oksipital
kondil kırığı
Aksiyal
kuvvetlerle oluşur. Alar ligamanlar sağlamsa kırık kondil foramen magnuma
taşmaz. Şiddetli travmalarda kırık deplase olarak
bulbus ve medullayı sıkıştırır ve genellikle hasta olay anında kaybedilir.
Oksipito-atlantal
çıkık
Takla
atan araç içinde ölümlü trafik kazalarında oranı yüksektir. Çocuklarda merdivenden
yuvarlanma gibi kazalarda da görülebilir. Yaşayanlarda hafif nörolojik bulgular
izlenebilir. Yan grafilerde Powers oranına bakılır (Şekil 11). Öne, arkaya veya kranial yöne çıkık olabilir. Bağ bulunduğundan
çekmeyle repozisyon zararlı olabilir. Açık repozisyon, tesbit ve füzyon gerekir.

Şekil
11.
Powers
oranı
Jefferson kırığı
Kafatasına darbe
veya baş üzerine düşmeyle oluşan aksiyal kuvvetler boyun ve kafa arasında
adeta bir conta görevi yapan atlası sıkıştırır. Atlas ön kemeri ve laminası
kırılır Şekil 12a). Bu bölge omurilik kanalının
en geniş yöresi olduğundan BOS’un yastık etkisiyle omurilik korunur ve sıklıkla
nörolojik defisit görülmez. Atlas yan kitleleri taşması toplam 7 mm’yi geçmezse
transvers ligaman sağlamdır ve kırık kararlı kabul edilir. Çenelikli boyunluk
tesbitiyle konservatif olarak tedavi edilir. Kararsız olgularda C1-2
iç tesbit ve füzyon gerekebilir.
Aksis Kırıkları
Atlas aksis arasında
ve başa dönme hareketi yaptıran pivot eklemin en önemli unsuru odontoid çıkıntıdır.
Odontoid kemik tepesinden apikal ve alar ligamanların aşırı gerilmesiyle oluşan
kopma kırıklarına Tip I kırık adı verilir. Odontoidin arkasını emniyete alan
transvers ligaman sağlam olduğundan kırık kararlıdır. Odontoidin özellikle
arkaya doğru zorlanarak kaideden kırılmasıyla Tip II kırık oluşur (Şekil
12b, Şekil 13). Buna genellikle transvers ligaman hasarı eşlik eder. Tip
II kırıklar kararsızdır ve konservatif tedavide psödoartroz (kaynamama) oranı yüksektir. Bu durum kırığın omurilik kanalına kaymasına
veya atlanto aksiyal çıkıklara neden olarak omurilik sıkışması sonucu ciddi
ve ölümcül nörolojik defisitlere neden olabilir. Transvers ligamanın sağlam
olduğu Tip II kırıklarda odontoid vida ile tesbit edilip füzyon oluşmasına
yardımcı olunur. Transvers ligamanın yırtık olduğu olgularda ise C1-2
iç tesbit ve füzyon gerekir. Aksis gövde kırıklarına ise Tip III kırık
denilir. Atlanto aksiyal eklem bozulmadığından kırık kararlıdır ve tesbitle
füzyon oluşacağından konservatif olarak tedavi edilir.
Ası (Hangman)
Kırığı
Ası, baş üzeri
düşme veya araç içi kazalarda başın cama çarpması gibi kompresif hiperekstansiyon
travmaları sonucunda görülür (Şekil 12c).
C2 pediküllerinin iki yanlı kırılması ve C2’nin C3
üzerinden öne kaymasıyla karakterizedir. Asıda C2, C3’den
yaklaşık 5 cm ayrılır ve geriye hareketlenerek C3’e bağlı kalan
C2 arka elemanlarıyla omuriliği makaslayarak koparır
ve ani ölüme yol açar. Trafik kazalarında da benzer mekanizmalarla ölümler
görülebilir. Hafif travmalarda pediküller kırılmasına karşın çıkık fazla değildir,
bu durumda kanal genişleyeceğinden nörolojik bozukluk görülmez. İmmobilizasyonla
konservatif tedavi yeterlidir. Çıkığın 6 mm’yi aştığı olgularda psödoartroz
oranı yüksek olduğunden iç tesbit ve füzyon gerekebilir.
C3-C7
Kırık ve Çıkıklar
Minör fleksiyon
travmaları kısmi çıkıklara neden olabilir. Direkt grafilerde omurun komşusundan
3mm’yi aşan kayması veya omurlar arası 110'i aşan açılanma çıkık
göstergesidir, bağ dokusu hasarına işaret eder. Fleksiyon travmaları rotasyonla
birlikte olursa tek yanlı faset çıkıkları olabilir. Bu tür olgularda sıklıkla
ağrı ve radiküler bulgular vardır. Omurilik basısı genelde yoktur. Direkt
grafilerde dikensi çıkıntılar arasında açılma ve kayma görülür. Traksiyon
ile kapalı redüksiyon sağlanabilirse de sıklıkla faset kolu kırığı ve eklem
kapsülü yırtığı eşlik ettiğinden çıkık tekrarlar, kök sıkışması nedeniyle
ağrı ve nörolojik bozulma görülebilir. İç tesbit ve füzyon gerekebilir. Distraktif
hiperfleksiyon travmaları iki yanlı faset çıkığı ve kilitlenmesine neden
olabilir. Gençlerde disk sağlam olduğundan hasar daha hafiftir. Yaşlılarda
disk dejenere olduğundan kolayca yırtılabilir, çıkık fazladır, omurilik basısı
ve nörolojik defisit vardır. Kapalı redüksiyon denenirse de başarı oranı
düşüktür. Açık redüksiyon, iç tesbit ve füzyon gerekebilir.

Şekil
12.
a- Jefferson, b- tip II odontoid, c- ası kırıkları

Şekil
13.
A-
Oksipital kondil kırığı (ok), B-
Jefferson kırığı (atlas ön ve arka ark) C-
Odontoid kırığı, C1-2 çıkık, omurilik sıkışması,
D-
Oksipito-servikal füzyon, E-
Odontoid vidası, F-
C1-2 transartiküler füzyon.
Torakal
ve Lomber Bölge
Torakal
bölgede T1-10 arasında omurga öndeki göğüs kafesinin korse etkisiyle
koruma altındadır. Diğer bölgelere göre hareketliliği daha azdır. Buna karşın
T11 ve T12’nci omurlarda kaburga uçları serbesttir.
L1 ve L2 ile birlikte fizyolojik kifozun alt bölgesindedirler.
Torakolomber omurgada hareketliliğin fazlalığı ve yük taşıma özellikleri nedeniyle
travma daha sıktır ve tüm omurga yaralanmalarının
% 20’si bu bölgede meydana gelir.
Torakal
ve lomber omurga travması Denis’in üç kolon teorisiyle
açıklanmaktadır (Şekil 14). Buna göre omurga ön, orta ve arka kolonlardan
oluşmuştur. Omur cisminin basit kompresyon kırıklarında yalnız ön kolon etkilenir.
Genellikle nörolojik defisit görülmez ve kırık stabildir.
Buna
karşın patlama (burst) kırıklarında ön ve orta kolon hasarı
vardır. Kırık kanala taşar, omuriliği sıkıştırır. Kırıklı çıkıklarda ise
her üç kolonda da hasar vardır. Omurilik veya kauda ekuina zedelenmesi kaçınılmazdır.
Araç içi trafik kazalarında göğüs çaprazı olmayan emniyet kemeri kullananlarda
görülen ve gövdenin L2-L3 omurları üzerinde menteşe
hareketi yapmasıyla oluşan distraktif hiperfleksiyon travmalarında
omurilik kanalı daralmadığından kauda hasarı yoktur. Ancak orta ve arka
kolon hasarlıdır ve omurga kararsızdır.

Şekil 14.
Üstte, ön,orta ve arka
kolonun anatomik sınırları, altta bu kolonların hasarında ‘kararlılık-stablizasyon’
durumunun temsili görünümü
Omurİlİk
ve Kauda Ekuİna Yaralanması
Omurga yaralanmasıyla
nöral dokuda değişik derecelerde hasar ve bunun sonucunda nörolojik bozulma
görülebilir. Nöral doku hasarını birincil ve ikincil yaralanmalar
olarak ikiye ayırabiliriz.
Birincil yaralanmalar
darbe, akut bası, gerilme, berelenme, yırtılma veya ateşli silah yaralanmaları
sonucunda olay anında karşımıza çıkar (Şekil 15). Birincil hasarı
izleyen süreçte sistemik şok, hipoksi, hipertermi, süregelen veya tekrarlayan
bası ve birincil hasarın tetiklediği bazı hücre içi ve hücre dışı olaylar
sonucu ikincil hasarlar da görülülebilir.
İkincil omurilik
hasarlarında ise otonom felçle ortaya çıkabilecek şok durumu, eşlik eden
hipoksi, hipertermi, eksen bozukluğu ve kanal içine taşan yapılar sonucunda
tekrarlayan bası omurilik hasarının daha da artmasına neden olabilir. Ayrıca
travmayla ortaya çıkan birçok zincirleme olayla omurilik dokusunda oto yıkım
görülebilir. Omurilik tavmasını izleyen saatlerde ak madde ve gri cevherin
kan akımı azalır. İskemi serbest oksijen radikalleri üzerinden lipid peroksidasyonuna
yol açar. Ayrıca endorfinlerin de bu hasara katkısı vardır.
![]()
![]()

Şekil
15. Dorsal sagital
T2 ağırlıklı MR görüntüsü. Travma sonrası oluşan omurga hasarı ve omurilikte
tam kesi
Belirti ve Bulgular
Bütün
omurilik lezyonlarının ilk fizyopatolojik sonucu, lezyon seviyesinin altında
hareket, duyu ve sfinkter fonksiyonlarının kaybını içeren reflekssiz tam bir
felçtir; bu klinik tablo spinal şok olarak tanımlanır (Bakınız: Omurilik
Hastalıklarında Nörolojik Bulgular).
Spinal şok yaralanmanın şekline ve şiddetine göre 2 gün ile 3 hafta arasında
sürebilir. Yalnız fizyolojik bir kayıp varsa şok süresi kısadır. Anatomik
hasarda ise süre uzundur. Yaralanmanın ilk günlerinde fizyolojik ve anatomik
kesiyi birbirinden klinik olarak ayırmak zordur. Her ikisinde de fonksiyonel
kayıp tamdır. Travmatik ödem ve fizyolojik kesiye neden olan süreçler kayboldukça
adale tonusu, refleks aktivitesi ve hasara uğramamış dokuya ait fonksiyonlar
geriye dönmeye başlar. Anatomik keside şok devresinden sonra ekstremite
adalelerinin tonusunda artma (spastisite), kemik veter reflekslerinde şiddetlenme
ve omurilik otomatizmasına ait belirtiler görülür. Biriken idrar ve gaitanın
uyarıcı etkisiyle mesane ve rektumun otomatik olarak boşalması, bazı uyaranlarla
ortaya çıkan terleme, sebepsiz ereksiyon ve ejakülasyon ve özellikle ekstremitelerde
fleksiyon tarzında adale kasılmaları (mass refleksi-kitle refleksi) omurilik
otomatizmasının klinik belirtileridir.
Spinal
şok devrinden sonra ekstansiyon paraplejisi çok defa omuriliğin kısmi bir
lezyonuna, şiddetli geri çekme fenomeniyle birlikte
spastik fleksiyon paraplejisi ise tam bir kesiye işaret eder. Ancak bu kriter her zaman lezyonun derecesini belirleyici değildir,
bazı defa omuriliğin tam kesisi fleksiyon veya ekstansiyon paraplejisiyle
birlikte olabilir. Tam olmayan omurilik kesilerinde, kurtulan nöral dokuya
ait hareket, duyu, refleks ve bir kısım sfinkter fonksiyonları geri döner.
Bu çeşit yaralanmalarda iyileşme esnasında lezyon seviyesinin altında anestesia
doloroza görülebilir. Adale tonusu ve refleks aktivitesinin dönüş hızı
hastanın genel durumuna da bağlıdır. Bazı vakalarda silik bir istemli hareket,
yaralanma seviyesinin altında duyu adacıkları, ekstansör spastisite, ekstansör
taban cildi refleksi ve tam olmayan sfinkter bozuklukları omuriliğin fizyolojik
ya da tam olmayan anatomik kesisi lehine yorumlanacak belirtilerdir. Omurilik
travmasıyla parankimin değişik bölgelerinde oluşan
hasar sonucu farklı nörolojik sendromlar görülebilir (Bakınız: Omurilik
Hastalıklarında Nörolojik Bulgular)
OMURGA
VE Omurİlİk travmalarının yönetİmİ
Omurga ve omurilik
travmalarının yönetimi, yaralıların değerlendirilmesi ve ilk yardım önlemleri
kaza yerinde başlar. Yaralıların çok defa kendi ifadesi ve basit bir nörolojik
muayene omurilik yaralanmasını belirler. Bu yaralanmaların erken tanınması,
omurilikte ikincil bir lezyonun oluşmasını veya mevcut hasarın artmasını engelleyecek
önlemlerin alınmasını sağlayacaktır.
İlk
Yardım ve Acil Tedavi
Her
travma olgusundaki ilk yaklaşım olan solunum ve
dolaşım fonksiyonlarının kontrolü ve temini, omurga ve omurilik yaralanmalı
olgularda da önceliklidir. Ancak bu sırada omurga eksenini bozarak omurilik
yaralanmasının arttırılmaması gerektiği mutlaka hatırlanmalıdır. Servikal
bölge travmalarında solunum desteği sağlanırken
baş asla ileri fleksiyona ve ekstansiyona getirilmemelidir. Önce bir yakalık
uygulanmalı veya omurga ekseni korunarak sırtüstü yatırılmalı, omuzlarının
altına 8-10 cm. bir kalınlık konarak boynun hafif ekstansiyonu sağlanmalıdır.
Başın hareketi çevreye destekler konarak engellenmelidir.
Omurilik
yaralanmalı hastalarda sistemik veya spinal şoka bağlı hipotansiyon sıktır.
Özellikle spinal şoka eşlik eden otonom sinir sistemi felci birkaç günden
birkaç haftaya kadar sürebilir, hatta motor şok bazen otonom şoktan önce
dönebilir. Bu nedenle hasta gereğinde invaziv bir şekilde monitorize edilmeli,
santral venöz basınç 5-10 mmHg arasında olacak şekilde damar yatağı doldurulmalıdır.
Bu sırada aşırı yüklenme ve pulmoner ödeme yol açmamak gereklidir.
Yapılan
randomize kontrollü çalışmalarda travmayı izleyen
saatte başlanan ve yalnız 24
saat sürdürülen yüksek doz steroid tedavisinin nörolojik sekelleri azaltmada
bir üstünlük sağladığı saptanmıştır. Bu nedenle hastayla kaza yerinde karşılaşan
ilk yardım ekibi ya da ulaştığı sağlık kuruluşunda gören hekim, bir kontrendikasyon
yoksa 30 mg/kg metilprednizolonu İ.V. yoldan yapmalı, izleyen 23 saat içinde
ise 5,4 mg/kg/saat dozunda perfüzyon uygulanmalıdır.
Omurilik
travmalı hastalarda sonucu etkileyen en önemli
unsurlardan biri mesane ve böbrek fonksiyonlarıdır. Bu nedenle kalıcı sonda
uygulamasına ilk fırsatta son verilmeli, mesane gerilmesini engelleyecek
ve kapasitesini düşürmeyecek bir sıklıkta aralıklı kateterizasyon uygulanmalıdır.
Ayrıca mide koruyucu ilaçlar ve gereğinde drenajla gastrik dilatasyon, kusma
ve aspirasyon engellenmelidir.
Anamnez
ve muayene:
Anamnezde olayın zamanı ve yaralanmanın mekanizması (fleksiyon, ekstansiyon,
rotasyon) hakkında bilgi edinilmelidir. Ayrıca önceden mevcut dejeneratif
artrozik değişikliklerin varlığı araştırılmalıdır.
Sfinkter
bozuklukları, ekstremitelerdeki kuvvetsizlik, istem dışı spazm, ağrı, parestezi
ve uyuşukluk gibi şikayetler hakkında bilgi toplanmalıdır.
Lokal
muayene:
Özellikle omurga üzerindeki hassas ve ağrılı bölgeler aranmalı, cilt abrazyonu,
ekimoz gibi direkt travma belirtileri ve gibbus
tarzında şekil bozuklukları varsa not edilmelidir. Ayrıca batın, göğüs içi
organ yaralanmaları ve ekstremite kırıklarının olup olmadığı araştırılmalı,
tedavileri için gerekli önlemler alınmalıdır.
Nörolojik
muayene:
Hastanın mevcut omurilik lezyonunu tam değerlendirmek ve ilerde meydana
gelebilecek değişiklikleri izleyebilmek için başlangıçta bir nörolojik muayene
şarttır. Nörolojik muayene doğru ve tam yapıldığında omurilik lezyonunun
düzeyi doğrulukla saptanabilir.
Görüntüleme: Omurga travmasından şüphelenilen hastada aksi ispatlanıncaya
kadar yaralanma var kabul edilmelidir. Vital bulguları sabitlenen hasta doktor
eşliğinde radyolojik incelemeye alınır (giriş bölümüne bakınız). Klasik uygulamada
travma hastasının radyolojik incelemesinde direk grafiler birinci sıradayken
günümüzde yaygınlaşan bilgisayarlı tomografi teknolojisi ile hastanın travma
bölgesinin detaylı incelenmesi kolaylaşmıştır ve bu
görüntüleme yöntemi ilk sırayı almaya başlamıştır. BT kemik elemanlara ilişkin
çok detaylı bilgi verir. Günümüzde omurga ve omurilik travmaları hakkında
en detaylı bilgiyi manyetik rezonans (MR) ile alabiliriz. Kemik yapıya ilişkin
verileri BT'ye oranla daha az olmasına karşın, yumuşak dokuları ve nöral dokuyu
görüntülemesi mükemmeldir. Ligamanların, disklerin durumu, omurilik kanalı
içine taşmalar, omurilik bası ve sıkışması kolayca
tespit edilir. Özellikle şüpheli durumlarda hasarlı kolonlar saptanarak tedavi
planlanması doğrulukla yapılabilir. Ayrıca omuriliğin, ödem, kontüzyon, kanama
ve diğer değişiklikleri görüntülenir.
Tedavi: Servikal omurların kırık ve çıkıklarıyla
birlikte olan omurilik travmalarında omurgayı hareketsizleştirerek ikincil
hasarları engellemek ve omurga düzlemini yeniden sağlamak amacıyla traksiyon
uygulanır. Çekme işlemi omurganın uzun ekseni boyunca uygulanır. Traksiyon
çene ve enseye oturan bez parçası ya da özel korselerle uygulanabilirse de,
etkin ve rahat bir çekme işlemi iskelet traksiyonuyla yapılır. Bu amaçla kafatasına
kolayca uygulanabilen özel çengeller (Gardner-Wells, Virginia, Crutchfield)
veya sonradan gövde korsesine bağlanabilen çemberler (Halo-West) vardır.
Çekme işlemine birkaç kilo ile başlanıp, ağırlık repozisyonu amaçlanan omur
sayısı başına 3 Kg.'a kadar yükseltilir.
Cerrahi girişim
(Şekil 13, 16-19): Omurga ve omurilik
travmalarında acil cerrahi girişim nöroşirürjinin
tartışmalı bir konusudur. Omurilik yaralanmasının kaza anında oluşması nedeniyle
ikincil hasarları engelleyici tedbirleri alarak, hastayı en iyi şekilde tetkik
etmek ve bir girişim gerekiyorsa, bunu doğru yaklaşımla, en iyi şartlar ve
ekipmanla gerçekleştirmek akılcı olacaktır. Bununla birlikte dekompresif girişimlerin
ilk 8 saat içinde yapılamasının beklenen faydayı arttırma ihtimali yüksektir.
İlerleyici nörolojik defisitin olduğu durumlarda ise operasyon zaman kaybetmeksizin
gerçekleştirilmelidir.
Cerrahi tedavi
prensipleri:
- Bası bulunduğu yönden kaldırılmalıdır.
- Sabitleştirme işlemi hasarlı kolona yönelik uygulanmalıdır.
Hasarlı
kolonun saptanmasında ve kararlılık tespitinde Denis'in üç kolon kuralını
kullanabiliriz. Kural tüm omurgaya uygulanabilir. Direkt
grafi, BT veya MR'da 3 kolondan 2’si hasarlı ise lezyon instabildir. Şüpheli
durumlarda fonksiyonel grafiler yardımcı olur.
Önden
bir kemik ya da disk basısını laminektomiyle serbestleştirmeye çalışmak hem
etkin bir dekompresyon sağlamayacak, hem de sağlam arka kolonu da ortadan
kaldırarak instabiliteyi artıracaktır. Bu noktalardan hareketle yapılacak
girişimleri ön, yan ve arkadan yaklaşımlar olarak gruplandırabiliriz.
Önden yaklaşım: En kolay servikal
bölgede uygulanır. Üst servikal bölge kırıklarına ağız içinden, orta ve alt
servikal omurgaya ise boyun diseksiyonuyla ulaşılır. Bası yapan disk ya da
omur kırıkları çıkarılıp kemik grefti ve füzyon uygulanır. Servikal bölge
kırıklarında duruma göre posterior yaklaşım da tercih edilebilir. Kafa füzyon
segmentine dahil edilebilir.
Torakal ve lomber
bölgede önden yaklaşım göğüs ve batın içi organlar
nedeniyle zordur ve komplikasyon oranı daha yüksektir.
Arka-yandan yaklaşım: Torakal ve lomber bölgede uygulanır.
Torakal bölgede kosto-transvers eklemden, lomber bölgede ise pedikülden
yaklaşılır.
Arkadan yaklaşım: Laminektomi çok eskiden beri bilinen,
ancak günümüzde travmatik vakalarda nadiren uygulanan bir yöntemdir. Sadece
direkt travmayla kırık lamina parçalarının omurilik
basısı yarattığı durumlarda gerekli olur. Arkadan yaklaşım günümüzde daha
çok omurganın germe ve sabitleştirme ameliyatlarında kullanılmaktadır. İnstabil
olan bu kırıklar vida, plak/çubuk sistemleri ve füzyon yardımıyla ayrıca
sabitlenir.

Şekil
16. C4-5
çıkığında arkadan yaklaşım ile füzyon
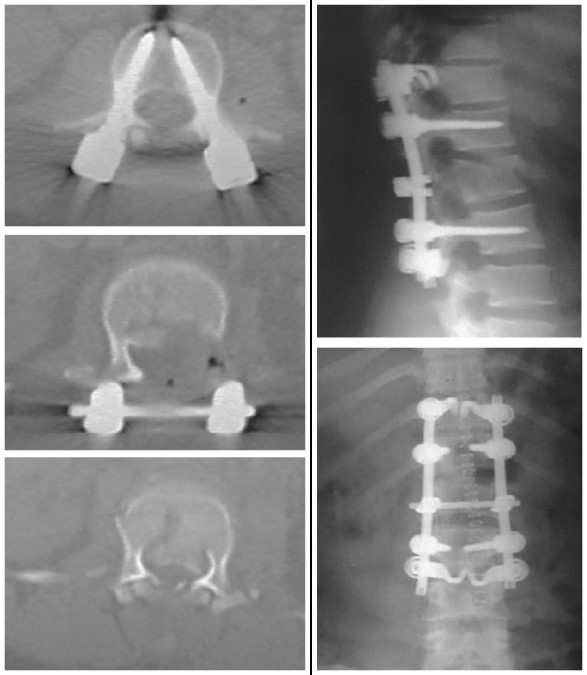
Şekil
17.
Dorsal
patlama kırığında posterior yaklaşım ile pedikül vidası kullanılarak yapılmış
stabilizasyon

Şekil
18. Bir
patlama kırığı olgusunda kırık parçalarının çıkarılması ve tespit.
Sadece ön kolon
hasarının olduğu, vertebrada yükseklik kaybı ve şiddetli ağrı bulunan olgularda
hem yükseklik kaybının devamını engellemek ve omurgayı restore etmek, hem
de kırık sebebi ile oluşan ağrıyı ortadan kaldırmak için vertebroplasti ya
da kifoplasti uygulanabilir.

Şekil 19. Kifoplasti ile tedavi edilmiş dorsal
kompresyon fraktürü
Hastada
instabiliteye yönelik cerrahi girişim yapılmayacaksa kemik füzyon oluşuncaya
değin dışardan tesbit uygulanmalıdır. Bu amaçla servikal bölgede Halo-West
korse, torakal ve lomber bölgede uygun korseler kullanılır.
Omurilik yaralanmalı
hastanın erken hareketlendirilmesi komplikasyonların engellenmesi ve rehabilitasyon
açısından çok önemlidir.
Omurilik travmalarında
genellikle idrar ve gaita retansiyonu gelişir. Üriner enfeksiyonun engellenmesi amacıyla
temiz aralıklı kateterizasyon (TAK) ya da sonda uygulanır. TAK uygulanması,
enfeksiyonu ve düşük kapasiteli atonik mesane gelişiminin engellenmesi açısından
önemlidir. Barsak bakımı için lifli besinler, yumuşatıcı ilaçlar kullanılır.
Gereğinde lavman ve rektumun boşaltılması işlemleri uygulanır.
Hareketsiz yatan
hastalarda yatak basısı ve otonom bozukluklara bağlı kanlanmanın bozulması
nedeni ile bazı bölgelerde
(sırt, omuz, sakrum, kalça, topuk), dekubitus ülserleri açılır. Bunlar başlamadan
hasta yatakta 2 saat aralıklarla çevrilmelidir. Ayrıca çarşaf kuru, temiz
ve kırışıksız olmalıdır. Cilde masaj yapılır. Gereğinde eksizyon ve plastik
ameliyatlara başvurulur.
Omurilik travmalı
hastalarda artan protein
ve kalsiyum ihtiyacının karşılanması gerekir. Hastalara günde yaklaşık 3 litre
sıvı verilmelidir. Yüksek servikal lezyonlarda solunum depresyonu yapabilecek
morfin ve türevlerinden kaçınılmalıdır.
OMURGA VE OMURİLİK
TÜMÖRLERİ
Omurga ve omurilik
tümörlerinin sıklığı 0,29/100.000/yıl şeklindedir. Omurganın yanı sıra bağ
ve yağ dokusu, meninksler, omurilik, sinir kök ve kılıfları, damarlardan oluşan
yapıların tamamından tümörler gelişebileceği gibi bölgenin metastatik tümörleri
de sık görülür. Bölge tümörleri dura dışı ve içi olarak iki başlık altında
incelenir.
Dura
dışı (EKSTRADURAL) tümörler
Spinal tümörlerinin
yaklaşık yarısı dura dışıdır. Komşuluk ya da kan yoluyla yayılan metastazlar
dura dışı tümörlerin en sık görülen türüdür ve yarısını oluşturur. Kanserli hastaların %5'inde ilk semptom spinal metastaza
aittir. Bronş, meme, prostat kanserleri ve lenfomalar omurgaya en sık metastaz
yapan tümörlerdir. Multipl miyelom omurganın en sık görülen primer habis tümörüdür.
Sarkomlar omurgada nadirdir.
Omurganın primer
selim tümörleri kordoma, anevrizmal kemik kisti, dev hücreli tümör, Langerhans
hücreli histiyositoz, osteid osteoma, osteoblastoma ve hemanjiomadır.
Dura dışı tümörlerde
ilk semptom genellikle yerel ağrıdır. Bunu kök ağrısı ve nörolojik bozukluklar
izler. Nörolojik bozukluklar ilerleyicidir. Hızlı seyir patolojik kırık düşündürür. Direkt grafiler ve günümüzde BT, MR ve kemik sintigrafisi
gibi yöntemlerle tanı kolaylıkla konur. Sedimentasyon ve alkali fosfataz düzeyinde
artış görülür. Anamnez, klinik özellikler ve yardımcı muayene yöntemleriyle
tanı konulamazsa görüntüleme kılavuzluğunda veya gereğinde açık biopsi yapılır.
Tedavi planlaması
hastanın eşlik eden hastalığına, tümör cinsine ve nörolojik tabloya göre değişir.
Bilinen lenfoması veya bir karsinoması bulunan hastada ilk akla gelen metastaz
olmalıdır.
Metastazlarda basıya bağlı
nörolojik defisit yoksa primer tedavi kemoterapi ve radyoterapidir. Tümörün
metastaz olduğu aydınlatılamazsa, nörolojik bulgusu hafif olan ya da bulunmayan
olgularda biopsi, orta ve yavaş ilerleyen nörolojik defisitli olgularda omurga
kanalını serbestleştirecek girişimler gerekebilir. Berrak hücreli böbrek kanseri
ve sarkoma olgularında radyoterapiye yanıt azdır, bunlarda nöral dokuyu rahatlatacak
azami tümör eksizyonu yapılmalıdır.
Multipl miyelom, altıncı dekadda
erkeklerde sık görülür. Omur cisminde litik kemik lezyonu ve patolojik çökme
kırığı görülür. Yüksek sedimentasyon hızı ve hematolojik bulgularıyla kolay
tanınır. Omurilik basısını engellemek için kifoplasti, vertebroplasti yapılabilir.
Ancak primer tedavisi kemoterapidir.
Anevrizmal kemik
kisti (Şekil 20), görüntülemede
etrafı ince kemik lamelleriyle kaplı kontrast madde tutan küçük kistik boşluklardır.
Birden fazla omuru tutabilen tek selim tümördür. Tedavisi cerrahi eksizyondur.
Öncesinde kanlanmasını azaltıp cerrahiyi kolaylaştıracak embolizasyon yapılabilir.
Radyoterapi sarkomatöz gelişmeye yol açacağından önerilmez.

Şekil 20. Anevrizmal kemik
kisti olgusunda direkt grafi, MR ve ameliyat sonrasında BT
Histiyositoz, omur son plaklarına
yakın madeni para şeklinde litik alanlar tarzındadır. Tedavi cerrahi küretaj
ve/veya radyoterapiyle yapılmalıdır.
Osteid osteoma, bir nidus çevresinde
osteoblastik aktivite artışıyla seyreden ve gençlerde görülen bir tümördür.
Kortikal kemik altında skleroze bir lezyon şeklindedir. Geceleri yerel ağrıyla
kendini belli eder. Asetilsalisilik asit, ibuprofen gibi steroid olmayan anti
inflamatuar ilaçlar ağrıyı geçirir. Semptomatik yanıt alınan ve büyümeyen
olgularda başka tedavi gerekmeyebilir. Benzer bulgular osteoblastomada da
görülür. Ancak osteoblastoma daha büyüktür. Eksizyon
gerekir
Kordomalar, nükleus pulpozus
ve notokord artıklarından gelişen, kraniovertebral kavşak ve sakrumda görülen,
histolojik olarak selim olmasına karşın davranış olarak kötü lezyonlardır. Radyolojik olarak litik alanlar şeklinde görülür. Cerrahi
total eksizyon amaçlanan tedavi şeklidir. Ancak yerleşim ve invazyonu nedeniyle
bu her zaman mümkün olmayabilir. Radyoterapi ağrı açısından fayda sağlarsa
da prognoz kötüdür.
Dev hücreli kemik
tümörü, diğer deyişle
osteoklastoma da omurgada görülür. Radyolojik olarak sabun köpüğü gibi
litik alanlar içeren, skleroz içermeyen net sınırlı tümörlerdir. Tam çıkarma
şifa getirir. Selim olmasına karşın rezidiv kalırsa sarkoma dönüşebilir, metastaz
dahi yapabilir.
DURA
İÇİ
(İNTRADURAL)
tümörler
Spinal tümörlerinin
diğer yarısı da dura içidir.
Çoğunluğu omurilik dışıdır (intradural, ekstramedüller) ve iyi huyludur.
Tip
II Nörofibromatozis
(NF II) otozomal dominant geçişli 22. kromozom anomalisine bağlı bir hastalıktır.
Vestibüler schwannoma bulunan olguların %2-10’unda NF
II söz konusudur. İki yanlı vestibüler schwannoma ile
birlikte sütlü kahve lekesi, deride nörofibromalar, santral sinir sisteminde
epandimoma, meningioma, astrositoma gibi patolojilerden en az ikisini içerir.
NF II’ li olguların %20’sinde spinal schwannoma vardır.
Bu schwannomaların %70’i intradural ekstramedüller yerleşim
gösterir. %15 ekstradural ve %15’i de el halteri (dumbbell)
şeklindedir. Ayrıca NF I’de spinal meningiomalara
da rastlanır. NF I otozomal dominant geçişli ve 17. kromozom anomalisine bağlı bir fakomatozdur ancak olguların
yarısında spontan mutasyonla oluşur. NF I olgularında arka sinir köklerinden
kaynaklanan intradural nörofibromalar veya el halteri nörofibromalar görülür.
Otozomal dominant
geçişli bir başka hastalık olan 3. kromozom anomalisine bağlı von Hippel-Lindau
sendromunda %30 oranında intramedüller hemanjioblastomalar görülür. Bu sendromda
ekstramedüller tümörlere de nadiren rastlanır.
İntradural
omurilik dışı tümörlerin başlıcaları schwannoma ve meningiomalardır. Diğer
tümörler nadir görülür. Schwannomalar (Şekil 21 ve 22),
arka kök çıkış (REZ) bölgesinde veya kök kılıfından geliştiklerinden ilk semptomları
ağrıdır. Ağrı ilgili segmentte dermatomal yayılım gösterir. Başlangıçta paradoksal
olarak istirahatte ve özellikle geceleri fazladır. Hareketle azalır.
Spinal meningiomalar, en çok orta yaş
üzeri kadınlarda görülür. Meningiomalarda östrojen ve progesteron reseptörlerinin
bulunduğu, hamilelik, miyoma ve meme kanserleriyle büyüme gösterdiği bilinmektedir.
Radyasyon uygulanmış hastalarda ve NF II’li hastalarda da meningiomaların
sık görüldüğü bilinmektedir. Orta-ileri yaşlarda kadınlarda yavaş ilerleyen
transvers medüller sendromda ilk akla gelen meningioma
olmalıdır.
Epidermoid kistler, konjenital veya
akiz olabilir. Nöral tüpün kapanması sırasında kalan ektoderm artıklarından
gelişir. Akiz olanlar ise mandren kullanılmadan yapılan lomber ponksiyonlarda
epidermis hücrelerinin inokülasyonuyla oluşabilir. Sedef renkli, keratin ve
skuamöz epitel döküntülerinden oluşan bir yapıdır. Yavaş büyürler.
Dermoid kistler, konjenitaldir.
Nöral tüpün kapanması sırasında arada kalan dermisin tüm katmanlarını, epitel,
keratin, kıl ve ter bezlerini içerier. Sıklıkla dermal sinüs ile birliktedir
ve tekrarlayan menenjitlere neden olabilir. İntramedüller yerleşim de gösterebilir.
Nörenterik kistler, embriyonal hayatta
yolk-sac ve vitellus kesesi arasında mevcut bağlantının kapanamamasıyla, gastrointestinal
sistem ve nöral doku arasında epitel döşeli bir kanalın kalmasıyla oluşur.
Lipoma, kauda ekina lifleri
arasında yerleşir ve çok nadir değildir. Tüm dural keseyi doldurabilir ve
kökleri içine alabilir. Gergin omurilik sendromu
eşlik edebilir.
Araknoid kistler, torakal bölgede
ve omurilik arka bölümünde yer alan, yavaş progresif parapareziye neden olabilecek
BT ve MR’da BOS ile uyumlu görüntü veren lezyonlardır.
Paragangliomalar, nadir olarak spinal intradural ekstramedüller yerleşim gösterirler.
Hemanjioblastomalar, genellikle intramedüllerdirler,
ancak %15 olguda ekstramedüller yerleşim gösterir. Tümör içi kanamalarla klinik
verebilir.
Sarkomalar
ve spinal soliter fibröz tümör,
mezenkimal kökenli bir tümör olarak nadiren intradural ekstramedüller yerleşim
göstererir.
Hipertrofik nöropatiler Dejerine-Sottas
ve Charcot-Marie-Tooth hastalıklarına eşlik edebilir. İntra ve ekstradural
mesafelerde köklerde soğanımsı kitleler şeklindedir.
Metastazlar,
intradural
ekstramedüller tümörlerin çok az bir bölümünü oluşturur. Glioblastoma multiforme,
anaplastik astrositoma, medulloblastoma, epandimoblastoma, pineoblastoma,
koroid pleksus papilloması, germinomalar ve kraniofaringeomalar gibi santral
sinir sistemi tümörleri tohumlanma metastazlarına yol açabilir. Ayrıca bronş kanserleri, meme kanseri, melanoma, lenfoma
ve lösemi hematojen olarak intradural ekstramedüller aralığa yayılabilir.
KLİNİK BULGULAR
Omurilik yolaklarında
basıya en hassas lifler kortikospinal traktusdur. Bu nedenle ilk semptom olarak
motor fonksiyonlarda azalma görülür. Duysal ve otonom fonksiyonlar daha geç
evrede bozulur.
Tümörün bulunduğu
düzeyde radiküler duyu bozukluğunun yanısıra transvers tutulum nedeniyle spinotalamik
yollar da etkilenir.
Otonom tutulum
empotans, kabızlık ve idrar retansiyonuyla kendini gösterir.
Brown-Sequard
sendromu omurilik kanalı içinde genellikle ön yan bölümünde yerleşim gösteren
meningiomalarda sık görülür.

Şekil
21. İntradural, ekstramedüller schwannoma T2 ağırlıklı sagital
ve T1 ağırlıklı kontrastlı aksiyal MR görünümleri
(oklar)

Şekil
22. İntradural
schwannomanın cerrahi mikroskop altındaki görüntüsü. Laminektomi sonrası dura
açılarak asılmış. Lomber sinir kökleri arasında köklerden birinden kaynaklanan
schwannoma ok ile işaretli olarak gösterilmiştir.
İntramedüller
Tümörler
Tüm merkezi sinir
sistemi tümörlerinin yaklaşık %10’unu oluştururlar. En sık görüleni ependimomlardır
(%55), takiben, astrositomlar (%30), hemanjioblastomlar (%5), kavernöz malformasyonlar,
metastazlar ve lipomlar daha az sıklıkta olmak üzere başlıcalarıdır. Çocuklarda
ise astrositomlar daha sık görülür.
Epandimomlar (Şekil 23); santral kanalı
çevreleyen epandim tabakasından köken alır. Genellikle servikal ve servikotorasik
bölgede sıktır. Nöral dokuya az invazyon gösterirler. Genellikle WHO grade
2 ve 3 olarak tespit edilirler. Erkeklerde daha sıktır. Semptomlar diğer tümörlerde
olduğu gibi omurilik basısının şiddetine ve seviyesine bağlı olmakla birlikte
astrositomlara göre daha geç ortaya çıkar. Tanı, kontrastlı MR serileri ile
ortaya konur. MR’da genellikle homojen kontrastlanan, bazen çevresel sirinks
kavitesi de bulunan, nekroz ve kanama da görülebilen yapıdadır. Nöral aks
boyunca metastaz yapabildiklerinden tüm santral sinir sistemi incelemesi gerekir.
Astrositomlar; genellikle torakal
bölgede görülür. Beyindekine göre daha az agresif yapıdadırlar. Büyük çoğunlukla
(%50) WHO grade 1’dir. Klinik diğer intramedüller tümörler ile benzerdir.
MR’da nispeten heterojen kontrast tutan, omurilikte difüz genişlemeye neden
olan görünümdedir.
Hemanjioblastomlar; genellikle serebellum
ve omurilikte yerleşim gösteren vasküler açıdan zengin tümörlerdir. Çoğunlukla
sporadik olmakla birlikte, %25’i von Hippel Lindau Hastalığı ile birlikte
görülebilir. Kısmen ya da tamamen ekstramedüller olarak da görülebilirler.
MR’da %60-70 oranında mural nodül ve bunu takip eden kistik kavite izlenir.
Çevresinde kanama alanlarına sık rastlanır. Histolojik malignite göstermezler.
Ailesel tipte olanlar semptom vermedikçe ya da büyümedikçe takip edilebilir.
Kavernöz anjiomlar; düşük kanama
yüzdesi olan iyi huylu lezyonlardır. Kanama görülse bile genellikle bunlar
küçük çaplı, zararsız düzeyde kalır. MR incelemelerinde de çeşitli evrelerde
kanama halkaları izlenir ve bu tipik bir görünüm yaratır. Büyük, sık kanayan
ve bulgu veren kavernöz anjiomlar cerrahi müdahale gerektirir.
Lipomlar; gelişimsel anormal
yağ dokusunun omurilik içindeki kalıntılarıdır. Tek tip matür adipoz doku
içerir. Malignite riski bulunmamakla birlikte çok yavaş olarak büyüyebilirler.
MR’da tipik yağ intensitesinde görünürler ve kontrastlanmazlar.
Metastazlar; organ metastazları
spinal bölgede genellikle epidural alana olur. Tüm spinal metastazların
sadece %1-3’lük kısmı intramedüllerdir. En sık küçük hücreli akciğer kanseri
yapar. Çoğunda birlikte beyin metastazı da bulunur.
Dermoid-epidermoid
kistler, daha çok çocukluk
çağında görülür. Nöral tüp kapanma defekti ile migrasyon süreci bozulan hücrelerden
kaynaklanabildiği gibi lomber ponksiyonlardan sonra da görülebildiği ifade
edilmektedir. Genellikle lumbosakral bölgede izlenir. Başka nöral tüp kapanma
defektleri eşlik edebilir. Kistin yırtılmasına bağlı tekrarlayan aseptik menenjit
ataklarında akla gelmelidir.
İntradural tümörlerde
primer tedavi yukarıda da bahsedildiği üzere genellikle cerrahidir. Orta hat
insizyonu sonrası tümör seviyesine uygulanan laminektomiyi duranın açılması
ve tümör dokusunun mikrocerrahi tekniklerle çıkarılması izler.
Cerrahi sırasında
omuriliğin ve sinir köklerinin durumunu değerlendirmek için somatosensoriyel
ve motor uyandırılmış potansiyeller (SEP-MEP) ve elektromiyografi (EMG) takibi
yapılır. Bu izlemler sırasında uygulanacak anestezi de özellik taşır. Sinir-kas
iletisinin korunması için kürar ve benzeri ajanlar kullanılmaz.

Şekil
23.
İntramedüller epandimom. T1 ağırlıklı kontrastlı ve T2 ağırlıklı sagital
MR görünümü
DEJENERATİF OMURGA
HASTALIKLARI
‘Yaşlanma’ organizma
için kaçınılmaz bir süreçtir. Bu süreçten en çok etkilenen yapılardan biri
de omurgadır. Ancak omurganın dejenerasyonu sadece
‘zaman’ değişkeni ile ilgili bir durum da değildir. Doğumsal ve yapısal birtakım
değişiklikler, çevresel etkenler, yaşam ve beslenme şekli gibi faktörler de
bu süreçte önemlidir.
Dejeneratif omurga
hastalıklarının teşhisinde de nörolojik bilimlerin temel muayene kurallarına
dikkat edilmeli ve sistematik bir muayene yapılmalıdır. Hastaların motor,
duyu ve refleks kaybı olup olmadığı not edilmeli, patolojik refleks bulunup
bulunmadığına bakılmalı, sonra bu bulgular mutlaka görüntüleme yöntemleri
ve gerekli ise nörofizyolojik tetkiklerle desteklenmelidir.
Radiksler ve onların
devamı olan periferik sinirler uzun bir yol kat eder ve yol üzerinde gelişen
tüm problemler benzer bulgular verirler. Bu nedenle; hastanın şikayetleri, muayene bulguları ve radyolojik görüntülemenin
üst üste oturmadığı durumlarda teşhis konusunda acele edilmemeli, yardımcı
tetkikler ve konsültasyonlarla araştırma sürdürülmelidir.
Dejeneratif omurga
hastalıkları başlıca; disk hastalıkları, spinal stenozlar ve spondilolistezisler
başlıkları altında incelenebilir.
DİSK HASTALIKLARI
Herniasyon; bir
anatomik yapının bulunması gereken kompartmandan taşması/ayrılması ve başka
bir kompartmanı işgal etmesi ile oluşan klinik tablo olarak tanımlanabilir.
Disk hernisinde de durum bu tanıma uyar.
İntervertebral
disk; yapı taşı kollajen ve proteoglikan olan nükleus pulpozus ile onu çevreleyen
anulus fibrozustan oluşur. Anulusun yapısında ise fibrokartilajinöz ve fibröz
bağ dokusu bulunur. İntervertebral diskin yaklaşık olarak %80’i sudur. Yaşlanma
ile birlikte bu yapının su içeriği azalmaya başlar. Diskler hem omurganın
süspansiyonu olarak görev yaparken hem de hareketin esnekliğine katkıda bulunur.
Anulus fibrozus
arka yan bölümlerde zayıftır. Kronik ya da akut dengesiz yükler altında nükleus,
anulusu özellikle bu bölgede zorlar ve dışa doğru taşar. İleri olgularda anulus
tamamen yırtılır, fıtıklanan disk ligamentum longitudinale posterius'u
da yırtarak epidural aralığa taşar (Şekil 24).
Disk içinde damar
yapısı yoktur. Beslenmesi difüzyon yoluyladır. Ancak disk çevresi sinir ağından
çok zengindir. Anulustaki bir zorlanma mekanik ve kimyasal olarak buradaki
ağrı ileten lifleri uyararak yerel ağrıya neden olur. Taşma nöral dokuya erişirse
omurilik ve/veya kök basısı ve buna bağlı şiddetli ağrı oluşur.
![]()
![]()
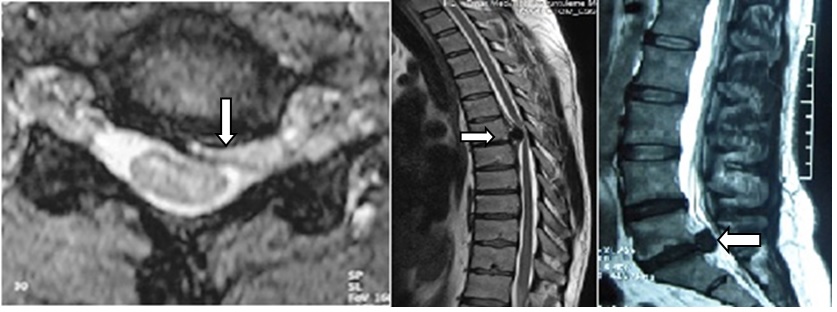
Şekil 24. Solda T2 ağırlıklı aksiyal servikal
MR görüntüsünde sol intervertebral foramende kök basısına yol açan disk protrüzyonu;
ortada torakal T2 ağırlıklı sagital MR görüntüsünde omurilik basısına yol
açan disk protrüzyonu; sağda T2 ağırlıklı lomber sagital MR incelemesinde
L5-S1 disk protrüzyonu görülüyor.
Servikal Disk
Hernisi
C1-2
aralığında intervertebral disk yoktur. Bu mesafe
dışında tüm seviyelerde görülmekle birlikte C5-6 ve C6-7
servikal disk hernisinin en sık görüldüğü mesafelerdir.
Semptomlar (Tablo 1)
Servikal
disk hernisinde boyun, omuz, kol ve ele uzanan ağrı en sık şikayettir. Bununla birlikte basının yerine ve şiddetine
bağlı olarak uyuşukluk ve güçsüzlük de görülebilir. Genelde şikayetler boyun hareketleri ile artar. Spurling testi
(boyun ekstansiyonda iken ağrıyan tarafa başın yatırılması ile ağrının şiddetlenmesi)
sıklıkla pozitiftir. Güçsüzlük, etkilenen köke bağlı olarak ortaya çıkabileceği
gibi, daha nadir olarak omuriliğin etkilenmesi nedeniyle de gelişebilir. Yine
omuriliğin etkilenmesine bağlı olarak klonus, Hoffman ve Babinski işaretleri
gibi birinci motor nöron tutulması bulguları ile derin tendon reflekslerinde
artış tespit edilebilir. Lhermitte bulgusu da görülebilir.
Tablo 1. Servikal disk
hernisinde etkilenen köklere göre muayene bulguları (En sık kuvvetsizlik bulunan
kaslar ve azalan refleksler verilmiştir)
|
Disk seviyesi |
C3-4 |
C4-5 |
C5-6 |
C6-7 |
C7-T1 |
|
İlgili kök |
C4 |
C5 |
C6 |
C7 |
C8 |
|
|
|
|
|
|
|
|
Güç kaybı |
|
Deltoid |
Biceps |
Triceps, bilek ve parmak
ekstansörleri |
İntrensek el kasları |
|
Refleks kaybı |
|
Biceps |
Biceps, stiloradyal |
Triceps |
|
Teşhis
Servikal MR neredeyse
altın standarttır. T2 sekansı diskin ve nöral yapıların değerlendirilmesinde
özellikle faydalıdır. MR çekilemeyen olgularda BT, BT miyelografi ya da konvansiyonel
yöntemle yapılan miyelografi kullanılabilir. Ayırıcı tanıda EMG ve SEP/MEP
tetkikleri kök ve omurilik etkilenmesinin yerini ve şiddetini değerlendirmek
için kullanılabilir.
Tedavi
Muayene ve görüntüleme
bulgularına göre belirlenir. Ağrı ve belirsiz uyuşukluk şikayetleri ile servikal
MR’de hafif bası bulguları varsa istirahat, analjezik, fizyoterapi gibi konservatif yöntemler seçilebilir.
İleri derecede sinir basısı bulguları ve bununla uyumlu servikal MR görüntüleri
mevcutsa cerrahi ilk seçenektir.
Standart cerrahi
uygulama anterior mikrodiskektomidir. Diskektomi yapılan mesafeye füzyon için
kafes (cage) ya da kısmen hareketin devamını sağlamak için disk protezi konulabilir. Çok seviyeli, dejeneratif ve kalsifiye
disklerde laminektomi ile posterior dekompresyon ve füzyon ameliyatları
da uygulanabilir.
Torakal (Dorsal)
Disk Hernisi
Göğüs
kafesinin omurganın bu bölümünün hareketini kısıtlaması, fasetlerin kısıtlı
harekete izin vermesi gibi nedenlerden dolayı torakal disk hernisi nadiren
görülür (Tüm disk hernileri içinde %1’den azdır).
Semptomlar
Dorsal
bölgeden çıkan köklerin spesifik bir motor fonksiyonu
olmadığından etkilenen kök dermatomunda uyuşukluk ve ağrı ile birlikte sırt
ağrıları en sık semptomdur. Özellikle santral diskler medulla spinalis basısına
bağlı olarak birinci motor nöron bulgularına ve alt ekstremitede güçsüzlüğe
neden olabilir. İdrar ve gaita inkontinansı görülebilir.
Teşhis
Torakal
spinal MR tanıda en etkili yöntemdir. BT ve BT miyelografi, MR yapılamayan olgularda veya diskin karakteristiğini anlamak
için kullanılabilir.
Tedavi
Basının
ileri derecede olmadığı olgularda konservatif tedaviler ve kök bloğu kullanılabilir.
Miyelopati bulguları mevcut ise cerrahi uygulamak gerekir. Bu bölgedeki disklerin
cerrahisi diski çevreleyen anatomik yapılar nedeni ile diğer bölgelere göre
daha zorludur. Olgunun tipine göre torakotomi, korpektomi gibi komplikasyon oranı nispeten yüksek teknikleri de ameliyata
dahil etmek gerekebilir.
Lomber Disk Hernileri
Disk hernileri
en sık lomber bölgede görülür. Lomber bölgenin hem oldukça hareketli oluşu,
hem de vücut ağırlığının önemli bir bölümünü taşıması bu durumun sebebidir.
L4-5 ve L5-S1 disk hernileri aynı sebeplerle
lomber disk hernilerinin %90’ından fazlasını oluşturur.
Aktif çalışma
yaşında olma, ağır işlerde çalışma, aşırı kilo, sigara kullanımı, uzun boy,
sedanter yaşam, skolyoz gibi omurga bozuklukları ve pozitif aile hikayesi riski yükselten faktörlerdir.
Semptomlar
Bacak ve kalça
bölgesinde ağrı lomber disk hernisinde ön plandadır. Beraberinde bel ağrısı
da görülebilir. Bacağa vuran ağrı öksürme ve ıkınma ile artar. Bacak ve uyluk
fleksiyona getirildiğinde kısmen azalır. Hasta sinir gerginliğini azaltmak
için genelde ağrının olduğu tarafa doğru eğilir ve antaljik postürde durur.
Etkilenen köke ve basının derecesine bağlı olarak uyuşukluk ve güçsüzlük
de görülebilir. Derin tendon refleks kaybı izlenebilir.
Lomber disk hernilerinde
bulgular genellikle ikinci motor nöron bulguları şeklindedir. Nadiren üst
seviyelerdeki lomber disk hernilerinde konus medullaris basısına bağlı bulgular
ile karşılaşılır.
Kauda ekuina ve
konus medullaris basılarına bağlı gelişen klinik tabloya idrar ve gaita inkontinansı
ile her iki bacakta güçsüzlük ve eyer tarzında his kusuru eşlik edebilir.
Nörolojik muayenede
sinir germe testleri de önemli yer tutar. Düz bacak kaldırma testinde
(Laseque testi) sırt üstü yatan hastada bacak düz halde iken yavaş
yavaş kaldırılır. L5-S1 ve bazen L4-5 diskopatisinde
70 dereceye ulaşmadan bacak arkasından bele doğru uzanan şiddetli bir ağrı
oluşur. Femoral germe testinde ise L2-3/L3-4 diskopatisi
olan hastalarda yüzükoyun pozisyonda iken bacak ekstansiyonda yukarı kaldırıldığında
ya da diz fleksiyona getirildiğinde ağrı oluşur.
Tablo 2. Lomber disk
hernisinde etkilenen köke göre bulgular (En sık saptanan bulgular verilmiştir)
|
Disk Seviyesi |
L5-S1 |
L4-5 |
L3-4 |
|
İlgili kök |
S1(L5)* |
L5 (L4) * |
L4 (L3) * |
|
Motor |
Ayak plantar fleksiyonu |
Baş parmak dorsifleksiyonu |
Ayak bileği dorsifleksiyonu-bacağın
dizden ekstansiyonu |
|
Refleks kaybı |
Aşil |
Aşil (nadiren) |
Patella |
|
Duyu |
Ayak dış yan |
Ayak üstü-başparmak |
Bacak ve ayak iç yan |
|
Sinir germe |
Laseque |
Laseque |
Femoral germe |
*Fıtıklanan disk materyali
aynı düzeydeki foramenin içine uzanır ve orada kök basısı oluşturursa parantez
içinde belirtilen kök tutulur ve bu kökle ilgili bulgular ortaya çıkar (Bakınız:
Spinal Sinir Kökleri ve Hastalıkları)
Teşhis
Lomber disk hernilerinin
teşhisinde de MR ilk sırada kullanılacak yöntemdir. BT ve direkt grafiler
kemik patolojileri değerlendirmede yardımcıdır. EMG sinir kökü tutulmasının
varlığı, zamanı ve ağırlığı hakkında yol göstericidir.
Diskografi gibi
yöntemler dejeneratif disk hastalığının teşhisinde ve beraberinde yapılacak
nükleoplasti gibi minimal invaziv işlemler için nadiren kullanılabilir.
Diskitis ya da
spondilitis ön tanısında hemogram, biyokimya, sedimentasyon hızı gibi tetkikler
de değerlendirmeye alınmalıdır.
Tedavi
Lomber disk hernisi
nedeni ile başvuran hastalar genellikle konservatif tedavi yöntemlerinden
(istirahat, analjezik/miyorelaksan, fizyoterapi
gibi) fayda görür ve %15’inden azı cerrahi tedaviye gereksinim duyar.
Sadece radiküler
ağrısı olan, his kusuru ve güç kaybı bulunmayan, diğer tedavi yöntemlerinden
fayda görmemiş hastalarda selektif anterior epidural enjeksiyon da uygulanabilir.
İlerleyici nörolojik
defisiti bulunan (özellikle de motor kuvvetsizliği olan) hastalarda, disk
basısına bağlı gelişen idrar ve gaita inkontinansı olanlarda cerrahi ilk
seçenektir ve zaman kaybetmeden uygulanmalıdır. Konus medullaris ve kauda
ekuina sendromuna yol açmış lomber disk hernileri
ise nörolojik aciller içinde kabul edilir ve hemen opere edilmelidir.
Lomber disk hernisi
ameliyatı genellikle posterior orta hattan yapılan küçük bir insizyonla, cerrahi
mikroskop ya da endoskop yardımı ile gerçekleştirilir.
SPİNAL STENOZLAR
Spinal kanalın
normalden dar olması ya da sonradan diskler, ligamentler ve diğer yumuşak
dokuların dejeneratif değişiklikleri sonucunda daralması ile ortaya çıkan
klinik durum olarak tanımlanabilir.
Servikal ve torakal
bölgede omuriliğin, lomber bölgede ise konus medullaris, kauda ekuina ve sinir
köklerinin içinden geçtiği spinal kanal dejenere olan
disk seviyelerindeki taşma, fasetlerin ve ligamantum flavumun hipertofisi
gibi nedenlerle daralabilir. Bu daralma kanalın içinden geçen nöral yapıların
sıkışmasına ve beslenmesinin bozulmasına yol açar.
Dejeneratif
sürecin etkileri sadece spinal kanalda görülmez. Köklerin çıktığı nöral
foramenler de bu süreçten etkilenir. Bu sebeple klinik tablo hem spinal
hem de foraminal stenozun etkileri ile oluşur.
Hastalar genellikle
ileri yaştadır. Dejenerasyonu kolaylaştırıcı faktörler (doğumsal omurga hastalıkları,
obezite, ağır çalışma koşulları vb.) sıklıkla anamnezde yer alır.
Semptomlar
Lomber bölgedeki
spinal ve foraminal stenozlarda şikayetler tipik
olarak ayakta kalma ve yürüme ile artarken, oturma ya da uzanma ile azalır.
Ciddi bir stenozda yürüme mesafesi 100 m’nin altındadır. Anamnezde
bahsedilen bu tablo ‘nörojenik klodikasyon’ olarak tanımlanır. Şikayetler nadiren akut başlangıçlıdır. Ağrı ile birlikte
genellikle uyuşukluk da bulunur. Motor kayıp ve mesane disfonksiyonu ise
nadirdir.
Servikal ve torakal
stenozda ise 1. motor nöron bulguları ön plana çıkar. Bunlardan servikal
spondilotik miyelopati amiyotrofik lateral skleroz gibi farklı mekanizmalarla
gelişen nörolojik hastalıkların ayırıcı tanısına da girdiğinden özellikle
ele alınması gereken bir tablodur.
Servikal
spondilotik miyelopatinin klinik belirti ve bulguları, boyunda ağrı ve hareket
kısıtlılığı, üst ekstremitelerde ağrı ve uyuşmalar, alt ekstremitelerde spastisite,
kuvvet kaybı ve bazen ataksi şeklinde özetlenebilir. Genellikle unilateral
ya da belirgin derecede asimetrik olan bu yakınmalar boyundan omuza, skapula
medialine ve kola vuran ağrılar şeklindedir. Hasta basıya uğrayan radiksin
(en sık olarak C5, C6 veya C7) dermatomunda
parestezilerden yakınır. Bu paresteziler özellikle el parmaklarında belirgindir.
Nörolojik muayenede hasara uğrayan sinir kökü veya köklerine uygun dermatomlarda
duyu kusuru, bu radikslerin taşıdığı reflekslerin azalması veya kaybı ile
ileri durumlarda uygun miyotomlarda kas kuvvetsizliği ve atrofisi gözlenir.
Servikal spondilotik miyelopatide omurilik hasarı genellikle asimetrik bir
paraparezi şeklinde kendini gösterir ve lezyonun yerleşimi ile şiddetine bağlı
olarak bir kuadripareziye doğru
ilerleyebilir. Alt ekstremitelerde artmış tendon refleksleri ve ekstansör
taban derisi refleksi bulunur. İlerlemiş olgularda bacaklarda spastisite gelişir.
Duysal belirti ve bulgular ayaklardaki uyuşma ve karıncalanmalar ile vibrasyon
ve pozisyon duyusunda belirgin olan azalmadır. Bazı olgularda Lhermitte belirtisi görülebilir. Hastalık ağırlaştıkça spastisite
ve kuvvetsizlik nedeni ile yürüme ileri derecede bozulur ve sfinkter kusurları
eklenir.
Teşhis
Teşhiste; MR ve
BT hem spinal kanalın çapını, hem de nöral ve paraspinal yapıları değerlendirmek
için kullanılır. Spinal stenozda spinal kanal çapı 10 mm’nin, nöral foramenlerin
çap ve uzunluğu da 2-3 mm’nin altındadır.
Direkt grafiler
spondilolistezisin eşlik ettiği olguları değerlendirmede faydalıdır.
Lomber spinal
stenozun ayırıcı tanısında alt ekstremite vasküler yetmezliği, lomber disk
hernisi, spinal tümörler ve duysal bulguları baskın polinöropatiler gibi
hastalıklar sayılabilir.
Vasküler kaynaklı
klodikasyonlarda yürüme ile ortaya çıkan tek ya da iki yanlı baldır
ağrısı söz konusudur, radiküler tipte ağrı ve parestezilerin olmayışı ayırd
ettirici karakterde olabilir. İlgili alt ekstremite soğuk, arteriyel nabızlar
ise zayıftır. Doppler USG bulguları vasküler bozukluğu tespit etmede yardımcıdır.
Lomber spinal kanal darlıklarında görülen spinal klodikasyonlarda
hastanın öyküsünde akut başlangıçlı radikülopati epizodları bulunabilir.
Ayakta durma ve yürümeyle ortaya çıkan bir veya birkaç radiks dağılımında
ağrı ve paresteziler yürümeyi sürdürdükçe artar ve oturunca geçer, yakınmalar
yokuş inme gibi lomber lordozu arttıran durumlarda artar.
Sinir germe testleri pozitif olabilir. Duysal nöropatilerde klodikasyon
yoktur, ağrı ve paresteziler istirahatte de devam eder, hatta artar.
Servikal
spondilotik miyelopatideki belli başlı tanı güçlüklerinden birisi, spondiloza
bağlı çeşitli ağırlıktaki radyolojik değişikliklerin genel popülasyonda çok sık görülmesidir (50 yaşın üzerindeki
kişilerde %80). Bu nedenle, spondiloza bağlı sinir dokusu hasarının varlığına
karar verirken, hastada gerçekten nörolojik tutulmayı yansıtan belirti ve
bulguların var olduğu görülmeli ve bu bulguların radyolojik yöntemlerle gösterilen
spondilotik değişikliklerin ağırlık ve lokalizasyonu ile açıklanabildiği konusunda
yeterli kanaate sahip olunmalıdır.
Servikal
spondilotik miyelopatinin ayırıcı tanısında dikkate alınması gereken en önemli
hastalıklardan birisi de amiyotrofik lateral sklerozdur (ALS,
Bakınız: Motor Nöron Hastalıkları).
Bu hastalıkta sıklıkla üst ekstremitelerde asimetrik zaaf ve atrofi, altta
piramidal bulgular olması ayırıcı tanı sorunu yaratır. Servikal spondilotik
miyelopatinin duysal belirti ve bulgularının olması tanıya yardımcı olur.
Ancak, bazı ALS olgularında az veya çok spondilotik radyolojik değişikliklerin
görülmesi ciddi bir güçlük nedenidir. EMG’de yaygın spinal önboynuz hastalığının
gösterilmesi ALS tanısı için en önemli laboratuvar bulgusudur. Servikal spondiloz
ve disk hastalığı ile karıştırılan ve sık rastlanan bir başka hastalık ta
karpal tünel sendromudur. Tek ya da iki yanlı belirti
verebilen bu sendromda ellerde uyuşma ve kol ağrıları
olması tanı güçlüğü yaratabilir. Gereğinde EMG ile ayırıcı tanı sağlanır.
Servikal
spondilotik miyelopati düşünülen bir hastada olanak varsa incelemeye MR ile
başlamak iyi bir seçimdir (Şekil 25 ve 26). Spinal BT ile osteofit
oluşumları ve disk protrüzyonları iyi bir şekilde görüntülenir. MR incelemesi
bazen parenkim içindeki patolojik sinyal değişikliklerini gösterebilir. Parenkim
içinde T2 ağırlıklı kesitlerde hiperintens, T1 ağırlıklı kesitlerde izo- ve
bazen hipointens sinyal değişikliklerinin görülmesi spondilotik miyelopati
tanısını çok kuvvetlendirir. Ancak bu değişikliklerin görülmemesi tanıyı reddettirmez.
EMG
servikal sinir kökü tutulmaları ile miyelopati sonucu gelişen spinal önboynuz
hasarının dağılımı, ağırlığı ve zamanı hakkında bilgi verir. Somatosensoriyel
uyandırılmış potansiyel incelemeleri (SEP) arka kordon hasarının gösterilmesi
ve takibinde kullanılabilir. Motor uyandırılmış potansiyel incelemeleri (MEP)
inen motor yollardaki iletim kusurunu servikal medulla spinalisin bir bölgesine
lokalize ederek MR incelemesinde görülen bulguların
klinik tablodan gerçekten sorumlu olup olmadığı konusunda karar verilmesine
yardımcı olabilir (Bakınız: Uyandırılmış Potansiyeller)


Şekil 26. Şekil 25’deki
olgunun transversal T2
ağırlıklı MR kesitinde omuriliğin ön-arka çapında belirgin derecede basıldığı
ve içinde hiperintens sinyal değişikliğinin geliştiği izlenmektedir.
Tedavi
Hafif olgularda
analjezik/antiinflamatuar ajanlar ve istirahat kullanılabilir. Epidural enjeksiyonlar
ve fizyoterapi yöntemleri uygulanabilir.
Cerrahi; ileri
stenozda, günlük aktivitelerini yerine getirmekte zorlanan ve diğer tedavi
yöntemlerine cevap vermeyen olgularda önerilir. Ciddi stenozlarda spinal
kanal çapı 1 cm’den azdır. Bu hastalarda genellikle 100 m’nin altında yürüyüşle
nörojenik klodikasyon semptomları başlamaktadır.
Ameliyatta çeşitli
şekillerde laminektomi uygulamaları ve hipertrofik fasetlerin-ligamanların
eksizyonu yapılarak nöral yapılar rahatlatılır (Şekil 27). Eşlik
eden listezis varsa ya da cerrahi ile iyatrojenik listezis oluşması söz
konusu ise stabilitenin korunması amacı ile rod ve vidalar ile segmental
enstrumantasyon ve füzyon da ameliyata dahil
edilir.

Şekil 27. Servikal laminektomi
ameliyatını resmeden çizimde ortada spinöz çıkıntı ve her iki yanda laminalar
alınarak omurilik rahatlatılmıştır. Lamina ve spinöz çıkıntının bütün olarak
çıkarılması ve rekonstrükte edilerek yeniden yerine konulması işlemine ‘laminoplasti’
denir.
SPONDİLOLİSTEZİS
Bir vertebranın
diğeri üzerinde öne ya da arkaya kaymasıdır.
Lomber vertebralarda
üst ve alt artiküler çıkıntıların arasındaki kemik bölüme pars interartikülaris
denir. Temel olarak pars interartikülariste oluşan defekt spondilolistezise
yol açar. Ayrıca paravertebral adeleler ve intervertebral disk de vertebraları
bir arada tutmaya yardımcı olur.
Spondilolistezisler;
1-
Konjenital
2-
İstmik
3-
Dejeneratif
4-
Travmatik
5-
Patolojik
6-
İyatrojenik olmak
üzere altı tiptir.
Konjenital tip
genellikle L5-S1 mesafesinde görülür. Genç yaşta bulgu
vermeye başlar. İstmik tip de genellikle aynı mesafede görülür. Pars interartikülarisin
istmusundaki defektten kaynaklanır. Tekrarlayan travmalar
ve ağır kaldırmanın etkili olduğu düşünülmektedir. Dejeneratif tip, faset
ve disk dejenerasyonu ile oluşur. Spinal stenoz
da genellikle bu tipe eşlik eder. Travmatik tip ciddi omurga travmaları sonrası görülür. Patolojik tip her seviyeyi
tutar. Osteoporoz, Paget hastalığı gibi kemik hastalıkları ile birlikte görülmektedir.
İyatrojenik tip ise bilateral fasetektomi yapılmış olgularda cerrahi sonrası
ortaya çıkar.
Semptomlar hem
kök basısı hem de spinal stenoz bulgularını içerir. Hareketle artan mekanik
bel ağrısı en önemli şikayetlerden biridir. Şikayetler uzanınca geçer. Ayakta kalma süresi ile orantılı
olarak artar.
Teşhis
Teşhis direkt
grafi ile kolayca konur. Fonksiyonel (lateral fleksiyon- ekstansiyon grafisi)
lateral grafi ile kaymanın derecesi değerlendirirlir. Patolojinin detaylarını
görmek ve nöral yapıların ne derecede bası altında kaldığını değerlendirmek
için MR seçilecek yöntemdir.
Fonksiyonel grafide
4 mm’nin üzerinde kayma ya da 10 derecenin üzerinde açılanma instabiliteyi
işaret eder. Açılanma; sakrum arka kenarından geçen hat ile L5
vertebranın üst endplate’inden geçen hat arasındaki açı ölçülerek hesaplanır.
BT, MR, ya da
oblik grafide pars interartikülaris kırığı tespit edilebilir (Şekil 28).
Lateral grafide
ya da sagital MR ve BT kesitlerinde kayma derecelendirilir.
1.
Derece: %0-25
2.
Derece: %25-50
3.
Derece: %50-75
4.
Derece: %75-100
5.
Derece: spondilopitoz,
%100 kayma
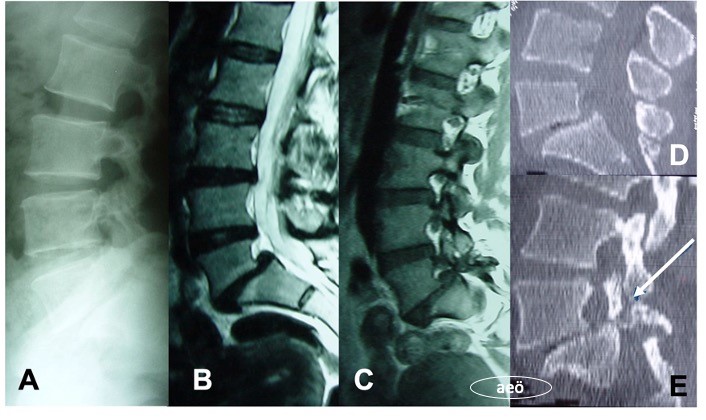
Şekil 28.
L5-S1 spondilolistezis. A: Direkt grafi, B, C: Sagital
MR kesitleri (C’de L5-S1 intervertebral foramenindeki
daralmaya dikkat ediniz), D, E: BT sagital rekonstrüksiyon
kesitleri. E’de pars interartikülaris defekti işaretlenmiş (ok).
Tedavi
Birinci derece
kaymalarda, yatak istirahati, analjezikler ve fizyoterapi
uygulanabilir. Faset enjeksiyonları bel ağrısının
azalmasına yardımcı olur. Ağır kaldırma yasaklanır, kilo verme şikayetlerin gerilemesinde yardımcı olur. İki haftayı
geçmeyen sürelerde korse kullanımı önerilebilir. Fizyoterapi ve bel kaslarının
kuvvetlenmesine yardımcı egzersizler faydalıdır.
Konservatif tedaviye
yanıt alınamayan ya da daha ileri derecede listezisi olan vakalarda cerrahi
seçenek değerlendirilmelidir.
Cerrahide nöral
yapıların dekompresyonu ile stabilizasyonun sağlanması
için (pedikül vidası ve rodlar ile) posterior segmental enstrümantasyon ve
(kemik greftler ile) füzyon uygulanır
OMURİLİĞİN
DAMAR HASTALIKLARI
OMURİLİĞİN
KAN DOLAŞIMI
Omuriliği
besleyen arterler aort ile subklavya ve internal ilyak arterlerlerin dallarından
çıkan segmental damarlardan kaynaklanır. Subklavyanın omuriliği besleyen en
önemli dalı vertebral arterlerdir. Bu arterlerden kaynaklanan segmental arterler
anterior median ve posterior lateral spinal arterlerin rostral başlangıcını
oluşturarak servikal medulla spinalisin beslenmesini sağlarlar. Dorsal ve
lomber omurilik aort ve internal ilyak arterlerden kaynaklanan segmental arterlerle
beslenir. Sakral omuriliği lateral sakral arterlerin segmental dalları besler.
Bir
segmental arter önce anterior ve posterior ramuslara ayrılır. Posterior ramus bir spinal arter verir. Spinal arter intervertebral
foramenden girer, durayı delerek anterior ve posterior radiküler dalları ile
spinal ganglionu ve sinir köklerini besler. Anterior radiküler arterlerin
birçoğu küçüktür ve omuriliğe kadar ulaşmaz. Ancak bunlardan 4-10 tanesi geniştir
ve medulla spinalisin kanlanmasını sağlar. Bunlardan arteria
radicularis magna (Adamkiewicz arteri) genellikle omuriliğin alt 2/3
ünün kanlanmasını sağlar. Ancak, radikülomedüller arterlerin sulama alanları
çok değişkendir ve bunlardan birinin tıkanması halinde ne genişlikte bir
omurilik alanında infarkt gelişeceği önceden kestirilemez (Şekil
29).

Şekil 29.
Omuriliğin arterleri. Kesitin sağ yanında posterior spinal arter tarafından
beslenen bölge turuncu renkte işaretlenmiştir. Kesitin daha önde kalan büyük
bölümü anterior spinal arter tarafından beslenir.

Şekil 30.
Omuriliğin
venleri
Anterior
spinal arter, anterior sulkus içinde tüm omurilik boyunca uzanır. Bu arterin
derin penetran dalları spinal önboynuzları ve arka boynuzların ventral kesimlerini
sular. Beyaz maddenin öndeki üçte ikisi anterior spinal arter tarafından doğrudan
ya da oluşumuna katkı yaptığı pial anastomotik damar ağı (vazokorona arterleri)
tarafından beslenir. Böylece, pratik olarak medulla spinalisin ön 2/3 lük
kısmı anterior spinal arterden kan alır. Arka 1/3’ü ise iki adet posterior
spinal arterin penetran dalları ya da anastomotik pial damar ağı tarafından
kanlandırılır. Medulla spinalisin içinde anterior ve posterior spinal arterlerin
penetran dalları ile bu yapıyı çevreleyen anastomotik damar ağı dallarının
kanlandırdığı bölgeler arasında “watershed” alanları vardır. Kollateral dolaşımın
değişkenliği dolayısıyla omuriliğin bütün bölgeleri dolaşım açısından yeterince
korunmalı değildir. Bu nedenle şiddetli bir genel dolaşım yetersizliğinde
kollateral dolaşımın yeterli olmadığı bölgelerde (sıklıkla orta-üst dorsal
bölge) iskemik nekroz gelişebilir.
Anterior
ve posterior medülller venler, radiküler venlere dökülerek medulla spinalisin
venöz kanını boşaltır. İnternal vertebral venöz pleksus ekstradural aralıkta
yer alır (Şekil 30). Omuriliği drene eden ince duvarlı valfsiz
venlerden oluşmuştur. Eksternal venöz pleksus ise vertebral kolonu çevreler
ve internal vertebral venöz pleksusla yoğun bağlantı içindedir. Bu venöz pleksus
sistemi (Batson pleksusu) pelvik venlerle ve beynin kan dönüşünü sağlayan
venöz sinüslerle bağlantı içinde olduğundan intrapelvik tümörlerin omuriliğe
ve (akciğerlere uğramadan) beyne metastaz yapmasından sorumlu tutulmuştur.
OMURİLİĞİN
İSKEMİK HASTALIKLARI
Damar
hastalıkları beyindekinin tersine omurilikte nadir olarak görülür. Omurilik
infarktları, tüm inmelerin %1-2’sini, tüm akut miyelopatilerin %5-8’ini oluşturur.
Spinal arterlerin aterosklerozu nadirdir ve emboliler ender olarak bu damarları
tıkar. Spinal iskemik bir lezyon daha sık olarak, ekstravertebral damarların
omuriliğe sundukları kanın azalması sonucunda ortaya çıkar (Tablo 3).
Aortun
spontan diseksiyon veya rüptürü, travması, aorttan
çıkan damarların aterosklerotik ya da embolik nedenlerle tıkanması, aortun
30 dakikadan uzun süre klampe edildiği ve özellikle torakal bölümüne yönelik
olan cerrahi girişimler bu nedenler arasında sayılabilir. İleri sistemik hipotansiyonla
seyreden kalp durması veya ağır kanama gibi klinik durumlarda omuriliğin
kanlanmasının emniyet altında olmadığı watershed bölgelerinde
(özellikle alt dorsal bölge) infarktlar oluşabilir. Vertebral anjiografi ve
aortografiye bağlı iskemik miyelopatiler bildirilmiştir. Aorttaki aterom plaklarından
kaynaklanan sistemik kolesterol embolileri miyelopatiye neden olabilir. Fibrokartilaj embolileri omurgayı etkileyen travmalarda intervertebral disk nükleus pulpozusunun
vertebra korpusunun içine fıtıklanması ve buradan venöz dolaşıma geçerek radiküler
venlere ulaşması sonucunda akut bir transvers miyelopatiye neden olurlar.
Dekompresyon hastalığında (caisson hastalığı) epidural venlerde
serbest hale geçen azot gazı kabarcıkları omuriliğin venöz dolaşımını bozarak
iskemik-hemorajik bir miyelopatiye neden olur. Poliarteritis nodoza gibi
vaskülitlerde ve sistemik lupus eritematozusta iskemik bir miyelopati ortaya
çıkabilir. Spinal meninkslerin etkilendiği kronik menenjitlerde de iskemik
miyelopati gelişebilir.
Tablo
3.
Omurilikte infarkt oluşturan nedenler (Kaynak 11’den)
Girişimlere
bağlı
Aort
cerrahisi
Vertebral
anjiografi
Ekstrakorporeal
membran oksijenasyonu (ECMO)
İntraaortik
balon karşı pulsasyonu
Renal
arter embolizasyonu
Embolik
Kardioembolizm (örneğin, atriyal fibrilasyon,
endokardit, paradoksal)
Fibrokartilaj
embolisi
Dekompresyon
hastalığı
Aort
ateroembolizmi
Diseksiyon
Aort
Vertebral
arter
Subklavya
Vaskülit
Sifiliz
Varicella-zoster
virüs
Sistemik
vaskülit (örneğin, poliarteritis nodoza)
Primer
MSS vasküliti
Aterosklerotik
Segmental
arterin aterosklerotik oklüzyonu veya plak rüptürü
Sistemik
hipotansiyon
Kalp
durması
Vasküler
malformasyon
Spinal
dural arteriovenöz fistül
Spinal
arteriovenöz malformasyon
Hiperkoagülabilite
durumları
Malign
hastalık
Disemine
intravasküler koagülasyon
Orak
hücre anemisi
Antifosfolipid
antikor sendromu
Homosisteinemi
Omuriliğin
infarktları genellikle anterior spinal arter alanında gelişir. Lezyon düzeyinin
altında akut olarak orta çıkan felç, ağrı ve ısı duyusu kaybı ve sfinkter
kusuru olur. Arka kordon duyusu genellikle kurtulur. Olguların üçte biri kadarında
bulgular tek yanlıdır. Sıklıkla sırt veya ensede ağrı ile başlar ve felcin
yerleşimi miyelitlere oranla daha hızlıdır. Cerrahi girişime bağlı olanların
yarısında bulgular operasyon sırasında gelişir, diğerlerinde 24-48 saatlik
bir gecikme ile ortaya çıkar. Bu ikinci durum endovasküler girişime bağlı
olanlarda daha sıktır. Genellikle başlangıçta bir spinal şok dönemi olur.
Posterior spinal arterlerin alanında infarktlar seyrek görülür. Travma veya
vertebral arter diseksiyonuna bağlı olarak geliştikleri bildirilmiştir. Omurilik
iskemisi oluşma riski bulunan cerrahi girişimler sırasında intraoperatif duysal
ve motor uyandırılmış potansiyel incelemeleri ile omurilik işlevlerinin takip
edilmesi infarkt oluşumundan sakınmakta yararlı olur.
Spinal
infarktlar, MR incelemesinde lezyonun yerleşmesinden saatler ya da 1-2 gün
sonra T2 ağırlıklı kesitlerde hiperintens odaklar ve sitotoksik ödeme bağlı
ılımlı omurilik şişmesi şeklinde izlenebilir. Hiperakut dönemde difüzyon ağırlıklı
incelemeyle iskemi gösterilebilirse de, omuriliğin küçük çapı ve diğer teknik
nedenlerle kesitler artefaktlı, inceleme duyarlılığı düşük olabilir. Lezyon
kronikleştiğinde T1 ağırlıklı kesitlerde hipointens miyelomalazik bir lezyon
veya omurilik atrofisi şeklinde görülebilir.
Omurilik
infarktlarında tedavi amacıyla sistemik arteriyel tansiyonun olabildiğince
yüksek tutulması amaçlanır. Bazı merkezlerde BOS basıncının kan dolaşımına
engel teşkil etmesini önlemek amacıyla bir lomber kateter yoluyla BOS drenajı
yapılması denenmektedir. Antikoagülasyon ve kortikosteroidlerin bilinen yararı
yoktur. Vaskülit veya meningeal enfeksiyonların
seyrinde gelişen iskemik miyelopatilerin tedavisinde asıl hastalığa yönelik
tedavi uygulanır.
İlk
günlerde genel bakım, yatak ve mesane bakımı, daha sonra paraplejik hastaya
yönelik fizyoterapi çalışmalarından oluşur. Bazı
hastalarda motor fonksiyonlar ve mesane fonksiyonu, yıllar sonra bile, önemli
ölçüde geri dönebilir. Dekompresyon hastalığında hastanın acil olarak hiperbarik
oksijen tedavisine alınması kalıcı ağır nörolojik defisit gelişmesini engeller.
OMURİLİĞİN
DAMAR MALFORMASYONLARI
Omurilik
içine kanama (hematomiyeli) beyin kanamalarına oranla çok
daha nadirdir. Hematomiyeli nedenleri arasında spinal travmalar, vasküler malformasyonlar ve antikoagülan
kullanımı gibi kanama eğiliminin arttığı durumlar sayılabilir. Damardan zengin
tümörlerin kanaması da benzer bir etki oluşturabilir. Bunlarda akut yerleşen
bir parapleji ve seviye gösteren duyu kusuru söz konusudur. Tanı MR incelemesinde
kanamanın ve bazen de buna yol açan lezyona ait bulguların gösterilmesi ile
konur. BOS kanlı ve santrifüjden sonra ksantokromik olabilir, ancak bu hastalarda
LP incelemesine nadiren baş vurulur.
Subdural
ve epidural hematomlar
da benzer nedenlerle ortaya çıkar ve hemen hemen aynı klinik belirtileri verir.
Bunlar hızlı gelişen bir kompresif miyelopatiye yol açtıklarından derhal
uygun görüntüleme yöntemleri ile lokalize edilmeleri
ve cerrahi olarak boşaltılmaları gerekir.
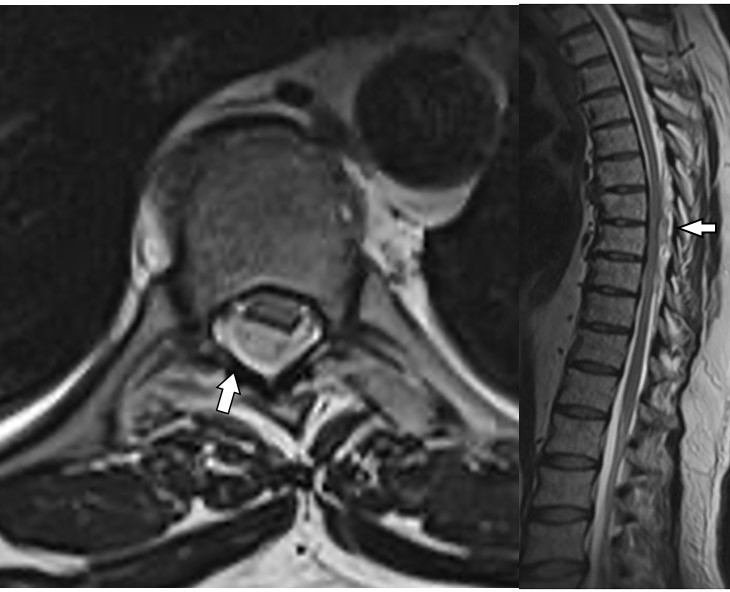
Şekil 31.
Dorsal akut epidural hematoma (oklar) ait T2 ağırlıklı aksiyal ve sagital
MR kesitleri
Omurilik
ve spinal meninkslerin vasküler malformasyonları dural arteriovenöz
fistüller ve arteriovenöz malformasyonlar olarak ikiye
ayrılır. Arteriovenöz malformasyonlar da intramedüller malformasyonlar
ve intradural perimedüller malformasyonlar olarak iki grupta
ele alınır.
Dural
arteriovenöz fistüller (AVF)
Nadir
olmakla birlikte tüm spinal vasküler malformasyonların %60-80’ini oluştururlar.
Radikülomedüller arter ve venler arasında, arada kapiler yatak bulunmaksızın
oluşan fistüllerdir. Fistül yeri genellikle intervertebral foramen düzeyinde
sinir kök kılıfı üzerindedir. Venöz sistemde fistülün neden olduğu basınç
artışı doku iskemisine yol açar. Oluşan lezyon omuriliğin
genellikle konus medullaris düzeyinde başlayıp ilerler. Buna uygun şekilde,
klinik tablo omuriliğin alt ucuna ait semptomların
yukarıya doğru, başlangıçta tek, sonra iki yanlı yavaş bir progresyonla veya
adımlar halinde ilerlemesi şeklindedir. Hastalar genellikle
orta ileri yaşlarda (daha çok 60’lı yaşlar) ve erkektir. Bacaklara vuran tek
ya da iki yanlı radiküler ağrılar, perianal ağrı ve duyu kusuru, giderek asimetrik
ya da simetrik paraparezi ve seviye veren duyu kusuru ortaya çıkar. Tutulan
düzeylerde uzun traktus ve spinal önboynuz tutulması ortaya çıktığından üst
ve alt motor nöron bulguları birlikte olabilir. Sfinkter ve cinsel işlev kusurları
biraz gecikerek tabloya katılır. Klinik tablo venöz basıncı arttıran egzersiz,
ayakta durma veya Valsalva manevrası ile ani artış gösterebilir. IV metilprednizolon
uygulamasının önemli orandaki hastanın semptomlarında
(steroid kesilmesi ile düzelmeyen) kötüleşmeye yol
açtığına dair gözlemler vardır.
Bu
klinik tablo lumbosakral radikülopatiler, polinöropatiler, diğer nedenlere
bağlı miyelopatiler ve hatta diğer nöromüsküler hastalıklarla karıştırılabilir,
bu nedenle hastaların tanısında ortalama 1-3 yıllık gecikmeler olur. Bu tanı
gecikmesi döneminde hasta genellikle önemli derecede progresyon gösterir.
MR
incelemesinde omurilik lezyonu genellikle 3-7 vertebra seviyesi yüksekliğinden
fazla yayılım gösterir, T1 ağırlıklı kesitlerde hipointens, T2 ağırlıklı kesitlerde
hiperintens görünümdedir ve omurilik venöz konjesyona bağlı ödemlidir (eskimiş
olgularda atrofik görünümde de olabilir). Çevresinde deoksihemoglobine bağlı
ince bir hipointensite olabilir. Omuriliğin etrafında genişlemiş kıvrımlı
venlere ait görünüm oldukça tanı koydurucudur (Şekil 32). Kateter anjiografisi
tanıda altın standardı oluşturur, bu yöntemle hem fistülün yapısı ve lokalizasyonu
gösterilir hem de olgu intravasküler müdahale için uygunsa tedavi gerçekleştirilir
(Şekil 33). Kateter anjiografisinden önce yapılacak konrastlı MR anjiografisi
fistülün yerini saptamakta, böylece hastanın alacağı kontrast
ve radyasyon dozu ile inceleme zamanını azaltmakta yardımcı olabilir. Fistülün
uygun şekilde kapatılması ile hastaların hemen hepsinde progresyonun durdurulması
ya da iyileşme sağlanabilir.
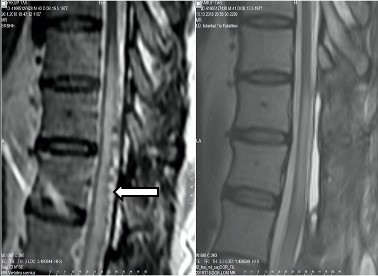
Şekil 32. Dural arteriovenöz fistül. Solda: T2 ağırlıklı sagital
MR kesitinde hafif şiş lumbosakral omuriliğin içinde hiperintens sinyal değişikliği
ve arkada genişlemiş venler izleniyor (ok). Sağda: Dokuz ay sonraki MR’de
iki mesafede vertebra arka elemanlarının operasyona bağlı kaybı görülüyor.
Genişlemiş venler kaybolmuş ancak omurilik içi sinyal değişiklikleri sürüyor.
 Şekil 33.
Dural arteriovenöz fistül olgusunun spinal anjiogramında, A: S2
seviyesindeki fistül sol internal iliyak arter dalları, sakral arterlerden
besleniyor ve tek bir asandan venle anterior spinal vene, ardından dorsal
bölge boyunca koronal venöz pleksusa ulaşıyor. B: 0,20ml Histoacryl + Lipiodol karışımıyla embolize
edildikten sonraki görünüm (Dr. Reha Tolun koleksiyonundan).
Şekil 33.
Dural arteriovenöz fistül olgusunun spinal anjiogramında, A: S2
seviyesindeki fistül sol internal iliyak arter dalları, sakral arterlerden
besleniyor ve tek bir asandan venle anterior spinal vene, ardından dorsal
bölge boyunca koronal venöz pleksusa ulaşıyor. B: 0,20ml Histoacryl + Lipiodol karışımıyla embolize
edildikten sonraki görünüm (Dr. Reha Tolun koleksiyonundan).
Spinal
arteriovenöz malformasyonlar (AVM)
Nörolojik
belirtilerin daha genç yaşlarda (genellikle 30’lu yaşlar) ortaya çıktığı arteriovenöz
malformasyonlar akut kanayıcı bir miyelopatiye ya da spinal subaraknoid kanamaya
neden olurlar. Tüm spinal malformasyonların %15’ini oluşturmakla birlikte
travma dışı hematomiyelilerin yaklaşık yarısına
neden olurlar. İntradural arteriovenöz malformasyonlarda basamaklı şekilde
ilerleyen semptomlar görülebilir. Olguların yarısı
kadarında AVM dorsal bölgededir. Hastalar ya kanamaya bağlı akut bir miyelopatiye
ait semptomlar ve sırt ağrısı ile ya da bası,
venöz basınç artışı, venöz tromboz ve kan çalma mekanizmalarına bağlı yavaş
gelişen bir miyelopati ile gelir. Spinal MR hemen daima anormaldir ve omurilik
içine kanama, genişlemiş damarlardaki akıma bağlı sinyal kaybı görünümleri
ve omurilik ödeminin birkaçından oluşan karışık bulguları vardır (Şekil 34). Tanıda
altın standard olan konvansiyonel anjiografi ile AVM’in tüm yapısı gösterilir
ve tedavi planlanır.

Şekil
34.
Servikal
intradural AVM. A: T2 ağırlıklı sagital, B: T2 ağırlıklı transversal MR görüntüsü,
C: Aynı olgunun dijital substraksiyon anjiografisinde AVM’nin doluşu izleniyor
(oklar). A’da omurilik içindeki geniş bir alanda intensite artışına dikkat
ediniz.
Tedavi
Gerek AVM, gerek
AVF'lerde tedavi köken aldıkları besleyici damarların
arteria radicularis magna ve anterior spinal arter ile ilintisine
bağlıdır. Endovasküler embolizasyon, cerrahi ve kombinasyonlarıyla tedavi
edilirler. AVM’lerde tedavi başarısı AVF’lere oranla daha düşüktür. Yine de
parsiyel olarak tedavi edilmeleri bile kanama oranlarını düşürebilir. Bu
hastaların tedavisi bazen stereotaksik radyocerrahi’nin de eklendiği çok disiplinli
bir yaklaşımla ele alınır.
MİYELİTLER
(Ayrıca bakınız:
Sinir Sistemi İnfeksiyonları, Merkez Sinir Sisteminin Miyelin Hastalıkları)
Geçen yüzyılda
omuriliğin hemen tüm hastalıkları “miyelit” adı altında değerlendirilmekteydi
(“travmatik miyelit”, “kompresyona bağlı miyelit” gibi). Nöropatoloji alanındaki
bilgilerin gelişmesi ile miyelit adı sadece iltihabi nitelikteki omurilik
hastalıkları için kullanılır hale geldi. Tablo 4’de omurilik ve çevre
dokularının başlıca iltihabi hastalıkları görülmektedir.
Tablo 4. Omuriliğin iltihabi
hastalıkları (Kaynak 18’den)
I.
Viral miyelitler
A.
Enterovirüsler
(Grup A ve B Coxsackie virüsleri, poliomiyelit,
ve diğer)
B.
Herpes
zoster virüsü
C.
AIDS miyeliti
D.
Epstein-Barr
virüsü (EBV), sitomegalovirüs (CMV), Herpes simpleks virüsü
E.
Kuduz
F.
Arbovirüsler-Flavivirüsler
(Japon, Batı Nil, vb)
G.
HTLV-I
(İnsan T-hücresi lenfotrofik virüsü tip I;Tropikal spastik paraparezi)
II.
Meninkslerin ve omuriliğin bakteriyel, fungal,
parazitik ve primer granülomatöz hastalıklarına bağlı miyelitler.
A.
Mycoplasma pneumoniae
B.
Lyme hastalığı
C.
Piyojenik
miyelit
1.
Akut epidural
abse ve granülom
2.
Omurilik
absesi
D.
Tüberküloz
miyeliti
1.
Pott hastalığı
ve ikincil omurilik basısı
2.
Tüberküloz
meningomiyeliti
3.
Omurilik
tüberkülomu
E.
Epidural
granülom, lokalize menenjit veya meningomiyelit,
abse oluşturan parazitik ve fungal enfeksiyonlar, özellikle bazı şistosomiazis
formları
F.
Sifiliz
miyeliti
1.
Kronik
meningoradikülit (tabes dorsalis)
2.
Kronik
meningomiyelit
3.
Meningovasküler
sifiliz
4.
Gommatöz
menenjit (kronik spinal pakimenenjit dahil)
G.
Sarkoid
miyeliti
III.
İnfeksiyöz olmayan iltihabi miyelit
A.
Postinfeksiyöz
ve postvaksinal miyelit
B.
Akut ve
kronik yineleyici veya progresif multipl skleroz
C.
Nöromiyelitis
optika (subakut nekrotizan miyelit, anti-MOG, Devic hastalığı; longitudinal
olarak yaygın miyelopati), akuaporine karşı antikorlar nedeniyle
D.
Lupus
ve bağ dokusu hastalıkları ve antifosfolipid antikorlarla birlikte miyelopati
E.
Paraneoplastik
miyelopati ve poliomiyelit
VİRAL MİYELİTLER
Enterovirüsler,
herpes zoster ve HIV bu kategoride yer alan önemli miyelit nedenleridir. Geniş
enterovirüs ailesi enterovirüs soylarının yanısıra A ve B tipi Coxsackie virüsleri,
ekovirüsleri, poliovirüsleri ve hepatit A virüsünü içerir. Bu virüslerin
birçoğu oluşturdukları enfeksiyonların yanısıra,
infeksiyöz nitelikte olmayan transvers miyelitlerle de ilişkilidir (Bakınız:
İnfeksiyöz Olmayan İnflamatuvar Miyelopatiler).
Akut anterior
poliomiyelit: Poliomiyelit
terimi Grekçe polios (gri) ve myelos (omurilik) kelimelerinden türetilmiştir
ve gri madde miyeliti anlamına gelir. Hastalık aseptik menenjit ve önboynuz
hücrelerinin harabiyetine neden olan bir miyelit oluşturur. İnsan poliovirüsleri
poliomiyelitin epidemiyolojik önemi olan başlıca kaynağıdır.
Coxsackie A ve
B, ekovirüsler ve hemorajik konjonktivit epidemileri yapmış olan enterovirus
70, 71, D68 gibi enterovirüslerin de benzer tablolar yaptığı gösterilmiştir.
Başarılı aşılama programlarının uygulandığı gelişmiş ülkelerde günümüzde
poliomiyelit olguları çok azalmıştır. Bu ülkelerde yeni görülen nadir poliomiyelit
enfeksiyonlarına aşılanmamış çocuklarda ya da
yeni aşılanmış çocuklarla temas eden aşılanmamış erişkinlerde rastlanmaktadır.
Aşılama programlarının yeterli şekilde uygulanamadığı ülkelerde poliomiyelit
enfeksiyonu önemini korurken, hastalığın sekelleri
ve geç komplikasyonları (post-polio sendromu için aşağıya bakınız) ciddi bir
tıbbi ve sosyal sorun olmayı sürdürmektedir.
Poliovirüs, pikornavirüs
ailesinin enterovirüsler grubundan küçük bir RNA virüsüdür. Üç antijenik
serotipi belirlenmiştir ve bunlardan biri ile olan enfeksiyon
diğerlerine karşı çapraz bağışıklık sağlamaz. Hücrelerin poliovirüse hedef
olması, sadece primatların hücre membranlarında bulunan ve virüsün bağlanmasını
sağlayan poliovirüs reseptörleri (PVR veya CD155) sayesinde olur. Bu reseptörleri
kodlayan gen 19. kromozoma lokalize edilmiştir
(19q13.2-q13.3). Başlıca rezervuar insan intestinal traktusudur. Bulaşma
fekal-oral yolla olur. İnfekte olanların %90-95’i asemptomatiktir, ya da
bunlarda sadece sistemik semptomlar (ateş, kırıklık,
kas ağrıları, boğaz ağrısı, gastrointestinal belirtiler) oluşur. Sinir sisteminin
tutulduğu az sayıdaki olguda da hastalık hafif bir aseptik menenjitten (nonparalitik
ya da preparalitik poliomiyelit) ağır felçlere (paralitik poliomiyelit) kadar
değişen farklı şiddette tablolar gösterir.
Nonparalitik veya
preparalitik poliomiyelit: Prodromal semptomlar halsizlik, ateş, başağrısı, kas ağrıları,
boğaz ağrısı, iştahsızlık, bulantı ve kusmadır. Bu yakınmalar sürer ya da
azalırken sinir sistemi tutulmasını gösteren bulgular ortaya çıkar. Bunlar
başağrısı ve ateş, sırt, ense ve uyluk ardı kaslarında ağrı ve gerginlik,
ense sertliği ve meningeal iritasyon bulguları, iritabilite ve huzursuzluktur.
BOS incelemesinde aseptik menenjit ile uyumlu bulgular elde
edilir. Hastalık bu tablodan ibaret kalabilir ya da paralitik aşamaya geçer.
Paralitik poliomiyelit: Kas zaafı, 2-5 günlük bir hastalık tablosunu izleyerek
akut (maksimum şiddetine 1-2 günde ulaşan) ya da daha yavaş şekilde yerleşir.
Felç gelişme riski yaş ilerledikçe artar; bebeklerde nadir, erişkinlerde çok
daha sık, çocuklarda ise bu ikisinin arasındadır. Genellikle bacakta daha
sık olmak üzere bir ekstremitenin hemen tümünü tutan gevşek bir felç söz
konusudur. İki ekstremite asimetrik veya nadiren simetrik olarak da tutulabilir.
Prodromal dönemde yapılan aşırı fiziksel egzersiz ya da lokal injeksiyonların, bu egzersiz ve injeksiyonların
yapıldığı ekstremitede felcin ortaya çıkmasını kolaylaştırdığı düşünülür.
Guillain-Barré sendromu ile karıştırılabilecek
şekilde ekstremite ve gövde kaslarının simetrik ve yaygın şekilde tutulduğu
olgulara rastlanabilir. Kuvvetsizlik gelişen ekstremitede fasikülasyonlar
görülebilir, tendon refleksleri azalmış ya da kaybolmuştur. Hasta bu ekstremiteye
ilişkin ağrı ve parestezilerden yakınabilirse de, objektif duyu kusuru yoktur.
Erişkin hastalarda kalıcı olmayan idrar retansiyonu görülebilir. Kas atrofisi
3. haftadan itibaren farkedilmeye başlar, 12-15. haftada maksimal olur. Bulber tutulması olan hastalarda yutma
ve solunum güçlüğü ile vazomotor kontrol bozuklukları (hipertansiyon, hipotansiyon,
dolaşım kollapsı) gelişebilir.
İnfeksiyona uğrayan
başlıca merkez sinir sistemi yapıları omurilik önboynuzlarının yanısıra
hipotalamus, talamus, beyinsapı motor çekirdekleri ve retiküler formasyonu ile vestibüler ve serebellar çekirdeklerdir.
Kas zaafının şiddeti hasara uğrayan önboynuz hücrelerinin sayısı ile orantılıdır.
Felçli ve atrofik kalan kasları innerve eden önboynuz hücrelerinin %10’dan
azı sağlam kalmış durumdadır.
Poliomiyelitin
akut döneminde BOS’ta viral bir meningoensefalitle uyumlu bulgular elde edilir.
Genellikle mononükleer hücrelerin hakim olduğu
bir pleositoz görülmekle birlikte, hastalığın ilk 72 saatlik döneminde polimorf
hücre baskınlığına rastlanabilir. BOS proteini normal ya da hafif artmış,
glikoz düzeyi normal bulunur. BOS’ta poliovirüsün PCR ile gösterilmesi ya
da poliovirüs spesifik IgM varlığı tanıyı kesinleştirir.
Virüs feçes ve boğaz sürüntüsünde de gösterilebilir. MR incelemelerinin
yapılabildiği çağda izlenen poliovirüse bağlı olmayan poliomiyelit olgularında
tutulan omurilik segmentlerinin ventralinde baskın T2 hiperintensitesi bildirilmiştir.
Poliomiyelit sekelli olguların tutulmuş kaslarında eski denervasyon atrofisine
ait bulgular gözlenebilir (Şekil 35.). Ayırıcı tanıda özellikle Guillain-Barré
sendromuna benzeyen olgular güçlük yaratır. Bu
tür olguların tanınmasında EMG ile multisegmanter spinal önboynuz tutulmasının
gösterilmesi yardımcı olur.

Şekil 35.
Solda baskın iki
yanlı alt dorsal ve lumbosakral segmentleri tutan sekel poliomiyelit olgusunun
T2 ağırlıklı transvers spinal MR incelemesinde solda baskın olarak iki yanlı
arka paraspinal kaslarında denervasyon atrofisi izleniyor.
Poliomiyelit için
bilinen antiviral bir tedavi yoktur. Yaygın aşı uygulaması ile toplumda başarılı
korunma sağlanır. Hastalığın akut döneminde bulber tutulması olan olgularda
solunum yardımı ve yoğun bakım şartlarının sağlanması gerekebilir. Bu dönemde
mortalite %5-10 arasındadır. Ağır seyreden olgularda intravenöz immün globülin
uygulaması değerlendirilebilir. Akut dönemi geçiren olgularda bulber belirtiler
çoğunlukla düzelir. Ekstremite felçleri de bir derece düzelme göstermekle
birlikte, ağır felç gelişen olgularda zaaf ve atrofiden oluşan sekeller kalır.
Bu hastalarda akut dönemde uygun ateller, daha sonra da egzersiz uygulamaları
ile kontraktür gelişimi engellenmeye çalışılır.
Post-polio sendromu: Poliomiyelit
geçiren ve az ya da çok sekelle iyileşip klinik durumu stabilize olan bazı olgularda birkaç dekad sonra yeni
gelişen kas zaafı ve işlev kaybı şeklinde ortaya çıkar. İlk enfeksiyonda hasara uğrayan önboynuz hücrelerinin innerve
ettiği kas liflerinin innervasyonunu da üstlenmiş olan sağlam önboynuz motor
nöronlarının zaman içinde fonksiyon dışı kalmalarının bu sendromu ortaya çıkardığı
düşünülmektedir.
Sivrisinekler
tarafından bulaştırılan bir Flavivirüs olan ve enfeksiyonu
alan olguların bir kısmında menenjit, ensefalit oluşturan Batı Nil virüsünün
spinal önboynuz hücrelerini tutarak poliomiyelite çok benzer bir tablo oluşturabildiği
bilinmektedir.
HIV enfeksiyonu: HIV enfeksiyonu taşıyan olgularda ortaya çıkan miyelopatilerde
tanı olasılıklarından birisi bu miyelitin varicella-zoster
virüsü (VZV), sitomegalovirus (CMV), toksoplazma,
sifiliz veya tüberküloz gibi bir oportünistik enfeksiyona bağlı olmasıdır.
Ancak doğrudan HIV enfeksiyonu ile ilişkilendirilmiş
miyelopatiler de vardır. AIDS olgularında klinikte saptanan viral miyelit
oranı düşüktür (yaklaşık %1). Buna karşılık AIDS hastalarında yapılmış patoloji
serilerinde miyelitle uyumlu bulgulara %11-22 oranında rastlanmaktadır.
Bu nedenle miyelitlerin HIV enfeksiyonu ile sıklıkla
birlikte olduğu, ancak diğer AIDS komplikasyonları tarafından maskelenerek
klinik planda zor tanındığı düşünülmektedir.
Klinikte bacaklarda
veya her dört ekstremitede haftalar içerisinde ilerleyen ve sıklıkla asimetrik
olan kuvvetsizlik vardır. Buna spastisite, bacaklarda belirgin, derin duyuda
yüzeyel duyulara oranla çok daha baskın olan duyu bozuklukları ve sfinkter
kusuru eklenir. Seviye gösteren yüzeyel duyu kusuru varlığı tümör basısı veya
epidural abse gibi alternatif tanıları düşündürmelidir. Tendon refleksleri
genellikle artmıştır. Eşlik eden bir polinöropati varsa azalabilir veya kaybolabilir.
Histopatolojik
olarak beyaz maddede miyelin kaybı, makrofaj infiltrasyonu ve süngersi değişiklikler
görülür. Lateral ve posterior kolonlar daha çok etkilenir. Beyaz maddedeki
mikrovakuolizasyon ve lipid yüklü makrofajlar subakut kombine dejenerasyonun patolojik bulgularına benzerlik gösterir.
Ancak bu hastaların folik asit ve vitamin B12 düzeyleri normal bulunmuştur.
Vakuolizasyonlar miyelin içi şişmeden kaynaklanır. Aksonlar miyelin kılıfına
oranla daha az etkilenir. Bu hastalığın oluşumunda HIV’in doğrudan rolü
olup olmadığı bilinmemektedir. Benzer klinik ve patolojik tablolara HIV
enfeksiyonu olmayan kanserli ve diğer nedenlere
bağlı immün yetersizliği olan hastalarda da rastlanabilmektedir.
Ayırıcı tanıda
AIDS seyrinde ortaya çıkan ve omuriliği tutabilen diğer enfeksiyonlar ve enfeksiyon dışı nedenlerin dışlanması gerekir. Bu amaçla
spinal MR ve BOS incelemesi yapılır. MR’da arka kordonlarda dorsal bölgede
belirgin T2 sinyal artışı izlenebilir. BOS’ta HIV ve diğer patojen mikroorganizmaların
(viral kültürlerde özellikle sitomegalovirüs, herpes simpleks tip 1 ve 2,
bakteri ve mantar kültürleri, kriptokok antijeni) araştırılması gerekebilir.
Arka kordon tutulmasını yansıtan anormal somatosensoriyel uyandırılmış potansiyellerin
varlığı tanıya yardımcı olur.
HIV miyelopatisi
için etkin bir tedavi yöntemi bilinmemekle birlikte antiretroviral tedavi
maksimize edilmelidir. Akut HIV enfeksiyonunda
da bir miyelit görülebilir ve bu durumda intravenöz kortikosteroid tedavisi
yararlı olur.
Diğer viral miyelitler:
Tropikal spastik
paraparezi: Birçok tropikal
ve subtropikal ülkede endemik olan bir hastalıktır. Etkeni olan insan T-lenfotropik
virüsü tip I (HTLV-I), erişkin T-hücre lösemi/lenfomasına neden olduğu gibi,
kronik progresif bir miyelopatiye de yol açar. İntravenöz uyuşturucu ilaç
kullanımı, kan transfüzyonu, cinsel temas ve annneden bebeğe geçişe (transplasenter
ya da anne sütü ile) bağlı sporadik olgular batı ülkelerinde de görülmektedir.
Omurilikte piramidal, spinoserebellar ve spinotalamik yolları tutan ve en
çok dorsal bölgede belirgin olan uzun traktus dejenerasyonu
ve demiyelinizasyon olur. Alt ekstremitelerde spastisite ile birlikte olan
kuvvetsizlik ve spastik mesane önde gelen belirtilerdir. Paresteziler, ağrı
ve objektif duyu kusuru da olabilir. BOS’ta hafif lenfositer hücre artışı,
normal protein ve glikoz düzeyleri görülür. Tanı serumda ve BOS’ta virüse
karşı antikorların gösterilmesi ile konur. MR incelemesinde omuriliğin atrofik
olduğu dikkati çeker, daha nadir olarak longitudinal olarak yaygın T2 hiperintensitesi
görülür. Oluşumunda otoimmün süreçlerin de önemli rol oynadığı düşünülen
bu hastalıkta, olguların immün modülatuvar tedavilerden (prednizolon, plazmaferez,
intravenöz gama globülin, interferon alfa) yararlanabildiği bildirilmiştir.
Danazol uygulaması sfinkter bozukluklarına yararlı olabilir. İntravenöz
puls metilprednizolon ağrılara karşı semptomatik tedavi olarak kullanılır.
Herpesvirüsler: İnsan herpesvirüsleri
ailesinde herpes simpleks tip 1 ve 2 (HSV-1, HSV-2), varicella-zoster virüsü
(VZV), Epstein-Barr virusü (EBV), sitomegalovirus (CMV) ve daha nadir olarak
insan herpesvirüsü 6 ve 7 (HHV-6 ve HHV-7) yer alır. Bu
virüsler infeksiyöz miyelit oluşturabilir ve nedensellikleri serolojik testlerin
yanısıra BOS’ta söz konusu virüsün PCR tekniği ile gösterilmesiyle belirlenir.
Varicella-zoster
virüsü spinal arka kök gangliyonunda latent olarak kalır ve reaktive olduğunda
periferik sinirler boyunca çevreye doğru yayılarak ağrılı cilt erüpsiyonlarına
neden olur. Nadir olarak santripetal yayılımla nekrotizan bir miyelopatiye
yol açar. Zoster miyeliti sıklıkla zona döküntüleri olmaksızın gelişir (Zoster
sine herpete), daha çok HIV enfeksiyonuna ve diğer
nedenlere bağlı bağışıklık yetersizliği olan hastalarda görülür. Bu hastalarda
miyelit daha sinsi ve ağır seyir gösterebilir. Spinal MR’da tutulan segmentlerde
arka boynuzlar ve arka kordonlarda T2 hiperintensitesi izlenebilir.
Herpes simpleks
tip 2, tip1’e oranla daha çok miyelit ve radikülite yol açar. Sakral dorsal
kök ganglionunda reaktive olarak multipl radikülit ve daha çok konus bölgesini
tutan bir miyelite neden olur. Lumbosakral köklerin poliradikülopatisi ve
komşu medulla spinalisin iltihabı ile giden bu tablo Elsberg sendromu adı ile bilinir ve en çok herpesvirüs
enfeksiyonuna bağlanır. Miyelitin asandan bir seyirle torakal ve servikal
segmentlere kadar yükselmesi ve hemorajik karakter alması mümkündür. Varicella-zoster
ve herpes simpleks virüslere bağlı miyelitler asiklovir ya da aynı aileden
diğer antiviral ilaçlarla tedaviye genellikle iyi yanıt verirler. Yüksek
doz intravenöz steroid kullanımı asandan miyelite dönüşme ihtimalini azaltabilir.
Epstein-Barr virüsü
ve sitomegalovirüs primer enfeksiyon sırasında transvers miyelite neden olabilir.
CMV miyeloradiküliti sıklıkla AIDS ya da transplantasyon
hastalarında olduğu gibi bağışıklık bozukluğu olanlarda latent virüsün reaktivasyonu
sonucu ortaya çıkar. Asimetrik ağrılı radiküler semptomlar, asandan paralizi ve sfinkter kusuru ile
seyreder. Spinal MR’da sinir köklerinin (önköklerde
baskın) kalınlaşması, kontrast tutması ve araknoidit
paterni görülebilir, ancak olguların yarısı kadarında MR normaldir, bu nedenle
miyelopati paterninde bulguları olan immün yetersizlikli hastalarda CMV miyeloradiküliti
akla getirilmelidir. BOS’ta nötrofil hakim bir pleositoz ve hafif hipoglikoraşi bulunur. Bu ağır seyirli tablonun tedavisinde IV gansiklovir kulanılır.
Diğer birçok virüsler
de transvers miyelit tablosuna neden olabilir. Transvers miyeliti olan hastaların
%20-40’ında bu tablo sırasında var olan ya da ona öncelik eden viral enfeksiyona ilişkin kanıt vardır. Bu olguların infeksiyöz
nitelikte olmayan inflamatuvar miyelitlerle (akut transvers miyelit) ayrılması
güçtür. Ancak bu olguların bir kısmında BOS’ta pleositoz, virüsün kültürü
ya da viral DNA parçalarının polimeraz zincir reaksiyonu ile gösterilmesi
viral miyelitin varlığı konusunda kanıt oluşturabilmektedir.
Bu kitabın hazırlandığı
sırada yaygın bir pandemi oluşturmuş olan COVID-19 virüsünün yarattığı nörolojik
tabloların içerisinde spinal meningoradikülomiyelopatiler oluşturabildiğine
dair bazı kısıtlı gözlemler mevcuttur. Bu tutulumların epidemiyolojik, klinik
ve laboratuvar özelliklerine ilişkin bilgilerin zaman içerisinde olgunlaşması
beklenir.
BAKTERİYEL MİYELİTLER
Sifiliz: Sifiliz ince
spiral şeklinde hareketli bir mikroorganizma olan Treponema pallidum
tarafından oluşturulan bir enfeksiyondur. İkinci
Dünya Savaşını izleyen yıllarda insidensi dramatik şekilde düşmekle birlikte,
son yıllarda immün yetersizliği olan ve olmayan kişilerde artan oranda erken
sifiliz bildirilmektedir. Bu da nörosifiliz dahil
geç sifiliz olgularında gelecekte bir artış olacağı öngörüsüne yol açmaktadır.
Sinir sistemi
sifilizinin genel karakteristikleri şöyle özetlenebilir (Kaynak 18): Treponema genellikle
inokülasyondan sonraki 3-18 ayda sinir sistemini istila eder. Nörosifilitik
enfeksiyonun ilk aşaması, tüm sifiliz enfeksiyonlarının
yaklaşık %25’inde görülen ve genellikle asemptomatik olan bir menenjittir.
Bu menenjit spontan regresyona uğrar, ya da bazı olgularda asemptomatik olarak
süregelir ve yıllar sonra parenkimal hasara neden olur. Tüm nörosifiliz
formları bir menenjit şeklinde başlar ve bu formlara az ya da çok aktif meningeal
iltihap eşlik eder. Sifiliz insanda görülen en kronik seyirli menenjiti oluşturur
ve sifilize özgü olduğu düşünülen birçok patolojik süreç tüberküloz ve kriptokok
menenjitleri gibi kronik seyirli olabilen diğer menenjitlerde de görülebilir.
Sifilitik menenjit, meningovasküler sifiliz, paralizi general, tabes dorsalis
gibi klinik sendromlar nadiren izole olarak görülür.
Hepsinin kaynağı sifilitik meningeal enfeksiyon
olduğundan, genellikle bu tablolardan iki ya da daha fazlası bir arada görülür.
BOS aktif sifiliz enfeksiyonunun varlığı konusunda
duyarlı bir indikatördür. Konjenital sifilizin klinik sendromları ve patolojk reaksiyonları edinsel formlarda
görülenlerin benzeridir. Sadece ortaya çıkma yaşları arasında farklılık vardır.
Etkili antibiyotiklerin
geliştirilmesinden önce sifiliz omurilik hastalığı etkenlerinin en sık görüleni
olarak bilinirdi. Sifiliz, medulla spinalisi farklı şekillerde etkileyebilir. Patolojik süreç meningovasküler ya da parenkimatöz şekilde
olabilir. Sifilitik gomlar omurilik içinde gelişebilir ya da komşu meninkslerden
büyüyerek basıya yol açabilir. Omurilik kompresyonu pakimenenjite ya da
sifilitik vertebral osteite sekonder olarak gelişebilir.
Tabes dorsalis: Omuriliği etkileyen
bu prototipik forma günümüzde nörosifiliz olgularının %5’inden azında rastlanmaktadır.
Genellikle enfeksiyon başlangıcından 15-20 yıl
sonra görülür. Klinik seyri üç faz halinde ele alınabilir. İlk faz “preataksik” ya da “şimşek gibi ağrı” dönemidir. Sinsi şekilde
başlayan ve aylar ya da yıllar süren bu aşamada keskin, batıcı, şimşek çakar
gibi ağrılardan oluşan ve saatler ya da günler süren krizler vardır. Ağrılar
daha çok bacaklarda görülmekle birlikte bütün vücudu dolaşabilir. İmpotans
ve sfinkter kusurları erkenden ortaya çıkabilir. Fizik muayenede alt estremitede
belirgin olarak derin tendon reflekslerinin kaybı, vibrasyon ve pozisyon duyusunun
azalması, Romberg belirtisi ve Argyll-Robertson pupillası
dikkati çeker. Erken tabeste dokunma duyusu korunmuş olmakla birlikte ağrı
duyusu bozuktur. Ulnar sinire, Aşil tendonuna ya da testislere basınç uygulanması
ile test edilen derin ağrı duyusu da bozulabilir. İkinci aşama “ataksik faz” olarak bilinir. 2-10 yıl süren bu evrede bacaklarda
belirgin şiddetli arka kordon ataksisi vardır. Tabetik ağrılar bu aşamada
genellikle artar. Hasta derin duyuların kaybına bağlı olarak güçlükle ve
görme duyusundan yardım alarak yürür. Yürürken bacaklarını hızla fırlatır
ve sertçe yere çarpar. Derin ağrı duyusunun kaybına bağlı tekrarlayıcı travmatik
hasar nedeniyle olguların %5-10 unda Charcot artropatileri oluşur.
Bunlara en çok kalça, diz ve ayak bileği eklemlerinde rastlanır. Ayaklarda
perforan ülserler ortaya çıkabilir. Üçüncü aşama “terminal”
ya da “paralitik” fazdır. Yaklaşık 2-10 yıl süren bu evrede
kaşeksi ve bacaklarda paralizi ile kabızlık ve idrar inkontinansından oluşan
otonom belirtiler vardır. Hasta genellikle dekübitüs enfeksiyonlarından
kaynaklanan sepsis ya da piyelonefrit tablosu içinde kaybedilir. Aktif enfeksiyonu olan olguların patolojik incelemelerinde
spinal arka kökler boyunca inflamasyon görülür. Arka kök ganglionu ve arka
kordonlarda daha çok sekonder dejeneratif değişiklikler görülür.
Sifilitik meningomiyelit
(Erb’in spastik paraplejisi): Kortikospinal
traktus belirtilerinin ön planda olduğu bir spinal sifiliz formudur. Hasta
genellikle ilk olarak bacaklarında güçsüzlük ve ağırlık hissinden yakınır.
Buna paresteziler eklenebilir. İmpotans ve sfinkter kusurları olabilir. Muayenede
spastik paraparezi ya da kuadriparezi ile uyumlu bulgular vardır. Objektif
duyu azalması hafiftir. Patolojik incelemede kalınlaşmış iltihaplı meninksler
görülür. Granülomatöz iltihap ve vasküler değişikliklerden oluşan omurilik
lezyonları daha çok servikal bölgede ve lateral kolonlardadır.
Tanı bütün nörosifiliz
formlarında olduğu gibi BOS bulguları ve serolojik testlerle konur. BOS’ta
mononükleer hücre (10-200/mm3), protein (40-200 mg/dL) ve gama
globulin (IgG) artışı olur. Genellikle BOS’ta oligoklonal bandlar bulunur. Serolojik testlerden nonspesifik (nontreponemal, reajin-RPR)
antikorları gösterenler Kolmer ve VDRL testleridir. Bunların BOS’ta pozitif
olmaları tanı koydurucudur. Ancak bu testler birçok nörosifiliz olgusunda
negatiftir. Bu gibi hastalarda ya da yanlış pozitiflikten şüphe edilen olguların
serumlarında spesifik treponemal antijenlere karşı
gelişen antikorlara yönelik testler uygulanır. Bunlar TPHA, FTA-ABS ve TPI
testleridir. Günümüzde muayeneye gelen nadir tabes dorsalis hastalarının bir
kısmında nörolojik yakınma ve bulgular süregelmekle birlikte, enfeksiyonun sönmüş olması nedeniyle BOS bulguları normaldir.
Tedavide günde
18-24 milyon ünite penisilin G, 4 saatte bir 3-4 milyon ünite olacak şekilde
intravenöz yoldan 14 gün süre ile uygulanır. Probenesidle birlikte prokain
penisilin kullanımı da önerilmiştir. Penisilini tolere edemeyen olgularda
seftriakson verilebilir. Hastaların klinik seyrinin takibi ve BOS bulguları
tamamen normale dönene kadar 6 ayda bir kontrol edilmesi gerekir. Ağrı krizleri
karbamazepine ve analjeziklere yanıt verebilir. Charcot eklemleri için atel
uygulaması veya füzyon girişimleri yapılabilir.
Tüberküloz: Tüberküloza bağlı
miyelopati genellikle tüberküloz spondilitine (Pott hastalığı)
sekonder olarak gelişir. Mikobakteriler vertebralara hematojen, lenfatik ya
da akciğerlerden direkt yayılım yolu ile ulaşır. En çok dorsal ve dorsolomber,
daha seyrek olarak servikal vertebralar tutulur. Buradan kaynaklanan abse
vaye kazeöz granülasyon dokusu omurilik ve/veya sinir kökleri üzerine epidural
bası oluşturur. Paravertebral dokular içinde de abse formasyonu
izlenebilir (Şekil 36). Bazı olgularda vertebra korpuslarının
ön bölümlerinde belirgin destrüksiyon ve çökme ile disk aralığının kaybı vertebra
grafilerinde izlenebilir. Bu hastalarda vertebra çökme ve deformasyonları
da omurilik üzerine bası oluşturabilir. İnfekte vertebraların üzerinde lokal ağrı ve duyarlılık olabilir. Hastada nöral yapılardaki
kompresyonun şiddet ve lokalizasyonuna göre omurilik ya da radiks basısı bulguları
görülebilir. İntramedüller yerleşimli tüberkülomlar çok nadir görülen omurilik
basısı nedenleridir.

Şekil
36 A, B ve C: Tüberküloz spondiliti
olgusunda sagital (A) ve transversal (B)
spinal MR kesitleri (T1 ağırlıklı, kontrastlı).
Kauda ekuina basısı ve psoas absesi görülmektedir. C. Başka
bir hastanın lateral akciğer grafisinde dorsal vertebra ön bölümlerinde çökme
ve intervertebral disk aralığı kaybı izlenmektedir (] işaretli).
Tüberküloz menenjiti
bazen merkezi sinir sistemi bulguları ile birlikte olan ya da olmayan bir
spinal tüberküloz menenjiti (tüberküloz araknoiditi) şeklinde seyredebilir.
Bu olgulardaki meningeal inflamasyon da tüberküloz menenjitini oluşturan mekanizmalarla
ortaya çıkar. Omurilik ve sinir kökleri yoğun iltihabi eksüda ve ardından
gelişen fibrotik değişikliklerin oluşturduğu bası ve pial arterlerin tıkanmasına
bağlı infarktlar nedeniyle lezyona uğrar. Klinik tablo genellikle omurilik
basısı bulgularına eklenen multipl radiküler tutulma ve bazen silik kalabilen
genel enfeksiyon belirtilerinden oluşur. BOS’ta
tüberküloz menenjitinde görülen bulgular vardır. Bazı hastalarda protein düzeyi
çok ileri derecede artmıştır.
Spinal araknoiditler diğer kronik
seyirli menenjitlere, subaraknoid kanamaya veya miyelografi, spinal ve epidural
anestezi, spinal kanala yönelik cerrahi girişimler gibi iyatrojenik nedenlere
bağlı olarak ta gelişebilir. Kronik araknoidal iltihaba sekonder bağ dokusu
artışı, omurilik ve sinir köklerinin fibrotik bandlar ve kistik BOS lokülasyonları
tarafından sıkıştırılmasına bağlı bir miyeloradikülopati gelişmesine yol açar.
Genellikle yavaş gelişen bir paraparezi, alt ekstremiteler ve perianal bölgede
duyu kaybı, radiküler ağrılar ile sfinkter kusuru söz konusudur. Tendon refleksleri
genellikle oldukça yaygın ve asimetrik olarak azalmış veya kaybolmuştur.
Tanı, iki yanlı, genellikle yavaş seyirli asimetrik poliradikülopati bulguları
ve spinal görüntüleme incelemeleri ile konur (Şekil 37).

Şekil
37 A ve B. Uzun zaman önce
yağda eriyen kontrast madde ile miyelografi yapılmış
olan hastada spinal araknoidit. Birbirini izleyen T2 ağırlıklı iki sagital
MR kesitinde orta-alt lomber bölgede dural kese içerisinde düzensiz ve yer
yer birbirine yapışık görünümde olan sinir kökleri arasındaki beyin omurilik
sıvısı kısmen örtülmüş görünmektedir.
OMURGA İNFEKSİYONLARI
Omurga enfeksiyonları,
anatomik olarak görüldükleri bölgeye göre; disk mesafesi, epidural vb. gibi,
ya da etkenin tipine göre; nonspesifik-spesifik
olarak sınıflandırılabilirler. Spesifik enfeksiyonlara
tüberküloz ya da bruselloz örnek olarak verilebilir.
Omurga osteomiyeliti
omurga enfeksiyonlarının en sık formudur. Penetran
travmalar, ve bu bölgeye uygulanan cerrahi işlemlerden
sonra görülebileceği gibi hematojen yolla da osteomiyelit gelişebilir. Bu
grubun içerisinde yer alan diskitis de benzer mekanizma ile gelişir.
Spinal
epidural abse:
Omuriliği
etkileyen enfeksiyon hastalıkları arasında üzerinde
önemle durulması gereken ciddi bir acil cerrahi durumdur. Olguların %50’den
fazlasında etken Staphylococcus aureustur. İnfeksiyon epidural aralığa
vertebra ostemiyelitinden komşuluk yolu ile ya da uzak bir enfeksiyon (akciğer enfeksiyonu, endokardit, deri enfeksiyonları
vb.) odağından hematojen yolla ulaşır. İltihabın burada yerleşmesini genellikle
hafif derecede olan bir sırt-bel travması kolaylaştırabilir.
Kronik hastalık durumları ve intravenöz ilaç bağımlılığı diğer kolaylaştırıcı
etkenlerdir. Epidural abseler diskusektomi operasyonlarına ya da çeşitli nedenlerle
yapılan lomber ponksiyonlara sekonder olarak da gelişebilir.
Abse
bölgesinde vertebralar üzerinde lokal ağrı, radiküler
ağrılar, bazen ense sertliği, başağrısı ve ateş olur. Özellikle hareket ile
artan ağrı önemli bir bulgudur.
Genellikle
hızlı yerleşen bir paraparezi (veya pleji), sfinkter bozukluğu ve seviye gösteren
duyu kusuru olur. Sedimentasyon yüksekliği ve lökositoz tanıya yol gösterebilir.
Tanı kontrastlı spinal MR ile konur.
Abse
cerrahi girişimle acil olarak boşaltılmalı, ek olarak uygun antibiyoterapi
6-8 hafta uygulanmalıdır. Müdahalede gecikilmesi halinde nörolojik tablo kalıcı
olabilir.


Şekil
38 A ve B. Spinal epidural
abse. T2 ağırlıklı transvers kesitlerde epidural abse (gri ok) tarafından
spinal kanalın ön ve yanına doğru sıkıştırılan omurilik (yatay beyaz ok) görülmektedir.
9B’deki siyah nokta posterior paraspinal yumuşak dokular içindeki enfeksiyonun neden olduğu hiperintens sinyal değişikliğine
işaret etmektedir.
İNFEKSİYÖZ OLMAYAN
İNFLAMATUVAR MİYELOPATİLER (Otoimmün Miyelitler)
Akut transvers
miyelite omuriliğin birkaç
segmenti ya da daha geniş bir kesimi boyunca uzanan, daha çok beyaz maddeyi
tutarak oldukça yaygın şekilde inflamasyon, demiyelinizasyon ve bazen nekrotik
değişikliklere neden olan patolojik süreçler yol açar. İnfeksiyon ve aşılanma
sonrası gelişen miyelitler, multipl skleroz seyrinde ortaya
çıkan miyelitler, nöromiyelitis optika spektrumuna (NMOS) dahil tablolar, sarkoidoz ve kollajen doku hastalıkları
ile birlikte olan miyelopatiler de bu grup içinde ele alınabilir. Akut idyopatik transvers miyelit terimi ise, aynı patolojik
sürecin gösterilebilen neden olmaksızın geliştiği durumlar için kullanılır.
Bu tanıya varabilmek için Tablo 5’te gösterilen akut miyelopati
nedenlerinin dışlanmış olması gerekir.
Tablo 5. Akut ve subakut transves miyelitlerin ayırıcı tanısı (Kaynak 24’ten)
|
Omurilik Basıları |
·
Spondiloz
ve diğer yapısal omurga hastalıkları ·
Ekstramedüller
bası nedenleri (metastaz, abse, hematom) |
|
Merkez sinir sisteminin inflamatuvar demiyelinizan
hastalıkları |
·
Multipl
skleroz ·
Nöromiyelitis
optika spektrumu hastalıkları ·
Miyelin
oligodendrosit glikoprotein-IgG-ile ilişkili hastalık ·
Glial
fibriler asidik protein-IgG-ilişkili meningoensefalomiyelit ·
Akut
disemine ensefalomiyelit ·
İdyopatik o
Postinfeksiyöz o
Postvaksinal |
|
İnfeksiyona bağlı |
·
Viral ·
Bakteriyel ·
Fungal ·
Parazitik |
|
Sistemik iltihabi hastalıklar |
·
Nörosarkoidoz ·
Sistemik
lupus eritematozus ·
Sjögren
sendromu ·
Diğer
bağ dokusu hastalıkları ·
Behçet
hastalığı |
|
Vasküler hastalıklar |
·
Anterior
ve posterior spinal arter infarktları ·
Hematomiyeli ·
Fibrokartilaj
embolisi |
|
Neoplastik hastalıklar |
·
Primer
omurilik tümörleri ·
Metastatik
tümörler ·
Paraneoplastik |
|
Tipik olarak kronik seyirli olan hastalıkların akut
ortaya çıkışları |
·
Subakut
kombine dejenerasyon ·
Dural
arteriovenöz fistül ·
Birlikte
olan birden çok patoloji |
Akut transvers
miyelitte klinik tablo saatler, günler veya birkaç hafta içinde ilerleyip
yerleşen asandan (alt ekstremitelerden gövdeye, bazen daha sonra ellere yayılan)
uyuşukluk hissi ve kuvvetsizlik ile sfinkter kusurundan oluşur. İlk günlerde
sırt ağrısı sıktır. Bu yerleşim şekli ve hızlı gelişen akut transvers miyelitlerde
spinal şok nedeniyle alt ekstremitelerde tendon reflekslerinin alınamaması
Guillain-Barré sendromu ile karıştırılmasına neden
olabilir. Akut transvers miyelitte genellikle gövde üzerinde net bir duyu
seviyesi ve belirgin sfinkter kusuru olması, birçok kez nörolojik bulguların
asimetrik, taban derisi refleksinin ise ekstansör bulunması bu iki sendromu birbirinden ayırt ettirir. Elektrofizyolojik
testler ayırıcı tanıya yardımcı olur.
Bu klinik tablo
ile getirilen bir hastada ilk yapılması gereken, cerrahi tedavisi mümkün olan
bir omurilik basısını araştırmaktır. Bu amaçla tercih edilen inceleme, alanı
nörolojik bulguların işaret ettiği düzeye göre ayarlanmış kontrastlı bir spinal MR incelemesidir. Vertebra grafilerine
ve diğer görüntüleme yöntemlerine daha nadir durumlarda ya da MR incelemesi
olanağı bulunmadığında başvurulur. Akut transvers miyelitli bir hastanın MR
incelemesinde omurilik içinde bir veya birkaç segment boyunca uzanan (bazen
de umulmadık şekilde longitudinal
olarak omuriliğin çok uzun bir kesimini etkileyen), T2 ağırlıklı kesitlerde
hiperintens olan ve kontrast madde tutabilen sinyal
değişikliği odakları görülebilir. Lezyon bölgesinde omurilik genişlemiş olabilir.
Bu durumda intramedüller bir tümörün ayırıcı tanısı gerekir. BOS normal olabilir
ya da milimetreküpte 10-100 mononükleer hücre ve hafif protein artışı görülebilir.
BOS glikoz düzeyi normaldir. Ayırıcı tanı amacı ile serolojik testler, BOS’ta
bakteri ve virüs kültürleri, IgG indeksi ve oligoklonal band araştırmaları
yapılır.
Postinfeksiyöz
ve postvaksinal miyelitlerde
bazı viral enfeksiyonlar ya da aşılamalarla zamansal
bir ilişki vardır. Bu enfeksiyon ve aşılamaların
insan vücuduna sunduğu antijenlere karşı oluşturulan bağışıklık yanıtının,
özellikle medulla spinalisin miyelinli yapılarını hedef alarak hastalığı geliştirdiği
düşünülmektedir. Akut transvers miyelitli hastaların yaklaşık üçte birinde
önceki birkaç hafta içinde geçirilmiş viral enfeksiyonlar
kaydedilir.
Postinfeksiyöz
miyelit tanısı koyarken bir enfeksiyonun nörolojik belirtilerle tesadüfen zamansal
ilişki gösterebileceği, ya da multipl skleroz ve NMOS’a bağlı lezyonların
belirti vermesini kolaylaştırabileceği göz önünde bulundurulmalı, Tablo
2’deki ayırıcı tanı olasılıkları dikkatle gözden geçirilmelidir. Nörolojik
belirti ve bulguların ortaya çıktığı sırada var olan ateş, infeksiyöz bir
miyeliti ya da spinal epidural abseyi düşündürmelidir
Hemen tüm insan
virüslerinin miyelite öncülük edebildiği bildirilmiştir. Epstein-Barr ve sitomegalovirüs
gibi büyük DNA virüsleri, hepatit B, varicella,
entero- ve rinovirüsler en sık karşılaşılanlardır. Mycoplasma
pneumonia, hastalığı tetiklediği bildirilen tek bakteriyel patojendir.
Ancak bu bakterinin doğrudan enfeksiyonla miyelit
yaptığına ilişkin kanıtlar da vardır. Postvaksinal miyelitlerden çiçek ve
kuduz aşıları sorumlu tutulmuştur. Çiçek aşısı günümüzde uygulanmamaktadır.
Kuduz aşısının beyin dokusu içeren kültürler yerine insan doku kültürlerinde
üretilmesi ile bu aşıya bağlı miyelitler de hemen hemen ortadan kalkmıştır.
Miyelit gelişimi ile ilişkisi olduğu bildirilmiş diğer aşılar arasında kızamık,
kızamıkçık, hepatit B ve kabakulak aşıları sayılabilir. Postinfeksiyöz ya
da postvaksinal miyelitler genellikle birkaç gün gibi kısa bir sürede yerleşirler.
Haftalar süren ve ardından az ya da çok iyileşmenin görüldüğü tek bir atak
halinde seyrederler ve tekrarlamazlar.
Miyelit, multipl sklerozun
(MS) en sık tutulum
şekillerinden biridir, diğer merkez sinir sistemi lezyonları ile birlikte
olabilir ya da izole klinik sendrom olarak ortaya
çıkabilir (Bakınız: Merkez Sinir Sisteminin Miyelin Hastalıkları).
Bu hastalıkta ortaya çıkan spinal demiyelinizan lezyonlar genellikle küçüktür
(1-2 omurilik segmenti yüksekliğinden az) ve sıklıkla omuriliğin periferinde yerleşirler (Şekil 39).
Bu nedenle daha çok tam olmayan bir Brown-Séquard sendromu
ya da Lhermitte belirtisi gibi parsiyel miyelit ataklarına neden olurlar.
Seviye gösteren duyu kusuru, belirgin sfinkter kusuru gibi ağır belirtilerin
olmaması, BOS’ta yüksek IgG indeksi ya da oligoklonal bantların varlığı ve
kranial MR’da MS’e özgü lezyonlar mevcut miyelit tablosunun MS’e bağlı olduğunu
en kuvvetle düşündürecek verilerdir. BOS’ta hafif hücre ve protein artışı
olabilmekle birlikte milimetreküpte 50’den fazla hücre varlığı alternatif
tanıları düşündürmelidir.

Şekil
39 A ve B. Multipl sklerozlu
bir hastanın T2 ağırlıklı sagital (A) ve transversal (B) MR kesitlerinde servikal medulla spinalis yerleşimli demiyelinizan
lezyonlar (oklar).
Uzun süre MS’in
bir varyantı olduğu düşünülen nöromiyelitis optika ya da Devic hastalığı, günümüzde optik nevrit ve karakteristik ‘longitudinal olarak yaygın transvers miyelit’i (longitudinally
extensive transverse myelitis=LETM) oluşturan ayrı bir inflamatuvar demiyelinizan
hastalık grubu olarak ele alınmaktadır. LETM, MR incelemesinde omuriliğin
3 vertebra segmenti yüksekliğinden daha fazla bir kesimini tutar. Patolojik
incelemede omurilikte santral yerleşimli, demiyelinizasyonun yanısıra nekroz,
polimorf ve eozinofil lökositler, hiyalinize damarlar ve immünglobulin, kompleman
birikimleri içerdiği görülen lezyonlar, genellikle simetrik şiddetli paraparezi
ve sfinkter kusuruna sebep olur. Paroksismal tonik spazmlar, tutulan segmentlerin
dağılımında kaşıntı bu hastalarda daha sıktır. Hastaların bir kısmının öyküsünde
daha önce geçirilmiş, nedeni açıklanamayan bulantı, kusma ve hıçkırık atakları
vardır (4. ventrikül tabanında area postrema bölgesinin tutulmasına bağlı
‘area postrema sendromu’). Kranial MR incelemesinde
tipik MS plakları görülmez ya da bu hastalığa özgül olmayan beyaz madde değişiklikleri
izlenir. BOS’ta hafif lenfosit artışından polimorf nüveli lökositlerden zengin
belirgin bir pleositoza kadar değişen hücre artışı ve protein yüksekliği bulunabilir. Oligoklonal bantlar MS seyrinde gözlenen miyelopatilere
oranla çok daha seyrektir (%20-30). Astrositlerin ayaksı çıkıntılarındaki
su transport proteinlerinden olan akuaporin-4’e karşı antikorların bu hastalığı
ortaya çıkaran başlıca etmen olduğu gösterilmiştir. Serumda
anti-akuaporin-4 antikorların (anti-AQP4 veya NMO-IgG) özellikle hücre temelli
yöntemlerle gösterilmesi günümüzde bu hastalık için tanı kriteri ve yüksek atak tekrar riskinin belirteci olarak
kullanılmaktadır, ataktan sonra 1 yıl içerisinde yineleme riski yaklaşık
%60’tır. Bununla birlikte, “nöromiyelitis optika spekrumu” terimi, benzer
klinik ve MR özellikleri olan daha geniş bir hastalık grubunu ifade etmektedir. Anti-AQP4-IgG antikoru negatif olan olguların %30 kadarında
anti-miyelin oligodendrosit glial protein (antiMOG-IgG) antikor pozitifliği
bulunur. Anti-glial fibriler asidik protein antikoru pozitifliği ile giden
LETM olguları da vardır.
LETM bulgusu sadece
NMOS grubu hastalıklarda değil, sarkoidoza, paraneoplastik mekanizmalara,
omurilik infarktlarına, B12 vitamini yetersizliğine ve diğer nedenlere bağlı
miyelopatilerde de görülebildiğinden, tanının klinik ve radyolojik tutulum
paternleri ve antikor testleri ile iyi desteklenmesi gerekir (Şekil
40).

Şekil
40. Akciğer karsinomu
öyküsü olan bir hastada muhtemelen paraneoplastik kökenli longitudinal olarak
yaygın transvers miyelopati bulgusu. A (Yağ baskılamalı T2) ve B (TSE T2):
sagital kesitlerde servikal ve dorsal omuriliğin geniş bir kesimini tutan
lezyon görülüyor. C, D: TSE T2 transversal kesitler (Dr. Sara Zarko Bahar
koleksiyonundan).
Transvers miyelit
tablosu ile hekimin karşısına çıkabilen sistemik inflamatuvar
hastalıklar arasında sistemik lupus eritematozus, sarkoidoz,
Sjögren sendromu ve Behçet hastalığı sayılabilir
(Bakınız: Sistemik Hastalıkların Nörolojik Komplikasyonları, Merkez Sinir Sisteminin Miyelin Hastalıkları).
Skleroderma ve mikst bağ dokusu hastalığı da
araştırılması gereken romatolojik hastalıklardandır. Transvers miyelit
tanısı alan tüm hastalar, bu sistemik otoimmün hastalıkların klinik ve serolojik
bulguları açısından değerlendirilmelidir. Bununla
birlikte, NMOS grubunda yüksek oranda (ilgili kollajen doku hastalığı bulunmaksızın)
ANA, anti ds-DNA, anti-SSA, anti-SSB gibi otoantikorların pozitif olabildiğini
hatırlamak, bu nedenle transvers miyelite yol açan bir hastalık tanısını
sadece antikor varlığına dayanarak değil, diğer klinik bulguların da desteğiyle
koymak gerekir.
Sarkoidoz olgularının %5-10 kadarında nörolojik tutulum olur ve bunların yarısı
kadarında başlangıç nörolojik bulgularladır. Sarkoid miyelopatisi AQP4 seropozitif
NMOS olgularına göre daha yavaş bir subakut seyirle gelişir ve ağrılı-duysal
belirti ve bulguları baskın bir nörolojik tablo ortaya çıkarır. MR incelemelerinde
sarkoidozun oluşturduğu LETM, dorsal subpial kontrast
tutulması paterni gösterir. Bu bulgu santral kanal çevresinde kontrast tutulması ile birlikte olursa üç dişli mızrak
(trident) görünümü alır, MS ve NMOS’a bağlı miyelopatilerin aksine uzun süre
ve klinik remisyona rağmen aylarca devam edebilir. Sarkoidoz tanısında serum
ve BOS ACE düzeyleri duyarlı ve özgül değildir. Tanı yüksek şüphecilikle,
deri, lenf düğümü, akciğer gibi diğer organların tutulmasını saptamaya çalışarak
ve sinir sistemi dışındaki uygun dokulardan biyopsi alarak kazeöz olmayan
granülomların gösterilmesi ile konur. Akciğer PET-BT incelemesi (yapılamıyorsa
akciğer BT) hiler lenfadenopatileri göstermek için verimli inceleme yöntemleridir.
Behçet hastalığının parenkimal
tutulumunun omurilik lezyonları oluşturması nadirdir. Bunlarda LETM ya da
omuriliği daha kısa segmentlerde tutan lezyonlar görülebilir. Karakteristik
kranial MR bulguları tanıya yardımcı olur. Spinal MR incelemelerinde yine
karakteristik bir bulgu olarak, merkezi hipointens, çevresi hiperintens olan
ve kontrast tutabilen görünümde ‘Bagel bulgusu’
tanımlanmıştır (Şekil 41).

Şekil
41. Behçet hastalığının
akut miyelopati epizodunda ‘bagel ‘bulgusu. Üstte:
T2 ağırlıklı ve kontrastlı T1 ağırlıklı sagital
kesitler, altta: sagital kesitlerdeki okların hizasından geçen T2 ağırlıklı
transversal kesit. (Kaynak 22’den, yazarların izniyle).
Akut transvers
miyelitlerin tedavisinde intravenöz yolla yüksek doz kortikosteroidler kullanılır
(örneğin, metilprednizolon 1000mg/gün, 5 gün süre ile). Ağır seyirli ve steroid
tedavisine yanıtsız olgularda plazmaferez ya da kombine tedaviler (kortikosteroid,
plazmaferez ve intravenöz siklofosfamid gibi) yararlı olabilmektedir. Nörolojik defisitlerin prognozu hastadan hastaya değişir.
Çok hızlı şekilde ve ağrı ile birlikte yerleşen, nörolojk kaybın ağır olduğu
olgularda prognoz daha kötüdür. Multipl skleroz tanısına
varılan ya da tekrarlayıcı merkezi sinir sistemi hastalığı gelişme riski yüksek
görülen hastalarda yeni ataklara karşı uygun önleyici tedaviler planlanır.
Burada, MS’e bağlı olarak geliştiği düşünülen miyelitlerle NMOS grubu hastalıkların
ayırt edilmesi önem taşır. Çünkü ikinci gruptaki hastalara tekrarlamayı önlemek
amacıyla immün supresan tedaviler uygulanırken, MS’te kullanılan hastalık
seyrini modifiye edici ilaçlardan ((beta interferon,
natalizumab, fingolimod, alemtuzumab gibi) kaçınılır (Bakınız: Merkez Sinir Sisteminin Miyelin Hastalıkları).
OMURİLİĞİN METABOLİK
VE TOKSİK HASTALIKLARI
Genellikle farklı
hızlarda progresyon gösteren simetrik omurilik hasarı ve bazen buna eşlik
eden polinöropati (miyelonöropati) ile seyreden tablolardır.
Birçoğunda beyaz madde traktuslarının seçilmiş ve uzunluğa bağımlı hasarı ortaya çıkar.
OMURİLİĞİN SUBAKUT KOMBİNE DEJENERASYONU (NÖRO-ANEMİK SENDROM)
Dünyada en sık rastlanan metabolik miyelopati olan bu tablo, 1900
yılında Russel ve ark. tarafından, omurilik arka
ve yan kordonlarının megaloblastik anemi ile birlikte olan dejenerasyonu
şeklinde tanımlanmış, ancak ön planda B12 vitamini eksikliğine bağlı olduğu
daha sonra anlaşılmıştır. B12 vitamini yetersizliği toplumda, özellikle yaşlı
popülasyonda oldukça yaygın durumdadır. Bu vitaminin
yetersizliğine gastrik parietal hücreler tarafından salgılanan intrensek
faktörün eksikliği ya da daha nadir olarak malabsorbsiyon oluşturan gastrointestinal
hastalıklar (çölyak hastalığı, geniş gastrik ve ileal rezeksiyonlar, barsak
kör lupları vb), diphyllobothrium latum infestasyonu gibi durumlar neden olur (Tablo 6). Metformin ve H2-reseptör antagonistlerinin
kronik kullanımı, nitröz oksid maruziyeti veya kötüye kullanımı, B12 yetersizliği
tablosunu kolaylaştırabilir. Yaşlı kişilerde atrofik gastrite bağlı akorhidri
B12 absorbsiyonunu bozabilir. B12 vitamini eksikliği olan annenin sütü ile
beslenen bebeklerde de görülebilir. Nörolojik belirti ve bulguları olan hastaların
bir kısmında B12 vitamini yetersizliğinin hematolojik belirtisi olan megaloblastik
anemi görülmez.
Tablo 6. B12 vitamini yetersizliğinin belli başlı nedenleri (Kaynak 7 ve 17’den değiştirilerek)
|
Diyetle yetersiz
alım |
Sıkı vejetaryen
diyet, malnutrisyon |
|
İntrensek faktör
yetersizliği |
Pernisiyöz anemi,
gastrektomi, gastrik atrofi |
|
Emilim bozukluğu |
Crohn hastalığı,
çölyak hastalığı, geniş ileum rezeksiyonu |
|
Konjenital hastalık |
Transkobalamin
yetersizliği |
|
Kronik ilaç kullanımı |
H-2 antagonistleri, proton pompa inhibitörleri, antidiyabetik
ilaçlar (metformin) |
|
Diğer nadir hastalıklar |
Kronik pankreatit,
tiroid hastalığı, diphyllobothrium latum infestasyonu |
B12 vitamini
homosisteinin metionine, metilmalonik asitin süksinil koenzim-A’ya ve metiltetrahidrofolatın
tetrahidrofolata dönüştürümesinde görev alır. Bu işlevler DNA sentezi, eritrosit
yapımı ve nöronların işlevlerinin korunmasını sağlar. B12 vitamininin ön planda miyelin hasarı ile giden sinir sistemi
hastalığına nasıl sebep olduğu tam olarak bilinmemektedir, ancak miyelin kılıfı
için önemli maddelerden olan metilmalonil CoA’nın süksinil CoA ya dönüşmesinde
temel koenzim olduğu, S-adenozil-L-metionin aracılığı ile miyelin bazik protein
metilasyonunda ve böylece lamellar miyelin yapısının stabilitesinin sağlanmasında
rol aldığı gösterilmiştir. Yetersizliğinden beyin, omurilik, optik
sinirler ve periferik sinir sistemi etkilenir. En ağır hasar omurilikte, özellikle
servikal ve üst dorsal bölgenin arka ve lateral kordonlarında ortaya çıkar.
İlk olarak miyelin kılıflarında şişme, intramiyeliner vakuoller ve miyelin
lamellerinde ayrılma ortaya çıkar. Patolojik süreç devam ederse miyelin dejenerasyonunu gliozis ve akson hasarı izler.
Hastalar ekstremitelerinde
paresteziler, yorgunluk hissi ve ağırlıktan yakınır. Hastalık ilerledikçe
spastik-ataksik yürüyüş ortaya çıkar. Sfinkter kontrol kusurları ve erektil
disfonksiyon sıktır. Nörolojik muayenede arka kordon ve piramidal traktusların
tutulmasına ait bulgular ile bazen buna eklenen polinöropatinin bulguları
saptanır. Kognitif ve davranışsal bozukluklar ile görme kusurları tabloya
eklenebilir. Tedavisiz kalan hastalar ağır paraparezi ile tekerlekli iskemle
veya yatağa bağımlı hale gelebilirler.
Nörolojik bulguları
ile subakut kombine dejenerasyon düşünülen bir
hastada megaloblastik aneminin bulunması tanı koydurucu olur. Bu tanıdan şüphe
edilen tüm hastalarda B12 serum düzeyine bakılmalıdır. 100 pg/100 mL’den düşük
serum düzeyleri genellikle nörolojik bulgularla birliktedir. Bazı hastalarda
hematolojik değerler ve serum B12 düzeyi normalken de nörolojik belirtilerin
ortaya çıkabileceğini unutmamak, şüpheli olgularda serum homosistein ve metilmalonik
asit düzeylerine bakmak gerekir Kobalamin, metilmalonik asit ve metionin/homosistein
metabolizmasının koenzimi olduğundan enzimatik blok nedeni ile B12 eksikliğinde
bu maddelerin düzeylerinde artış görülür. Ancak homosisteinin herediter homosisteinemi,
L-DOPA kullanımı ve böbrek yetersizliğinde, metilmalonik asidin ise volüm kaybı, böbrek yetersizliği ve metilmalonik asidüride
artabileceğini hatırlamak gerekir. MR incelemesinde omurilikte arka kordonlarda
servikal ve üst dorsal bölgede baskın olan ve genellikle ters V harfi şeklinde
izlenen sinyal artışı görülebilir (Şekil 42, Tablo 7’de metabolik ve genetik nedenlere bağlı omurilik tutulmalarının
radyolojik ayırıcı tanısı özetlenmiştir). Somatosensoriyel
uyandırılmış potansiyeller arka kordon iletimindeki aksamayı göstererek klinik
bulguları hafif olguların saptanmasına ya da tedavi yanıtının izlenmesine
yardımcı olabilir. EMG eşlik eden polinöropatinin, görsel uyandırılmış potansiyeller
subklinik optik nöropatinin ortaya konmasında yararlı olabilir.
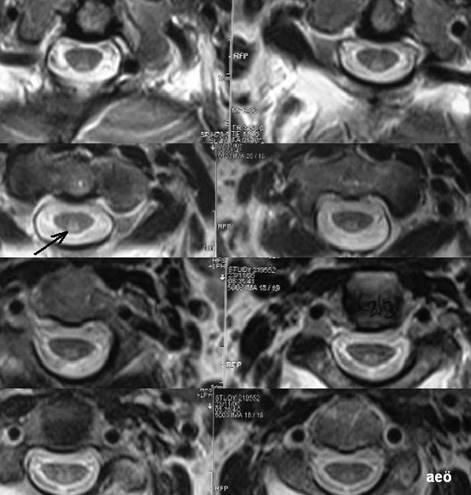
Şekil
42. Omuriliğin subakut
kombine dejenerasyonu. Birbirini izleyen T2 ağırlıklı
transversal MR kesitlerinde omurilik arka kordonunda sinyal artışı izleniyor
(ok).
Erken tanı konup
tedavi edilmesi halinde nörolojik defisitleri geri dönüşümlü olabilen, geç
tedavi edilen olguların ise ağır sekelli kaldıkları bu hastalığın tanısı birçok
kere yüksek derecede şüpheci bir klinik yaklaşımla mümkün olur. Laboratuvar
sonuçları negatif kalan, ancak klinik bulguları subakut kombine dejenerasyonu düşündüren hastalarda deneme tedavisi
yapılması önerilir. Tedavide IM 1000 mg/gün siyanokobalamin
uygulanır. Bu doz, vitaminin vücutta depolanmasını sağlamak amacıyla ilk 7-14
günde her gün, sonraki 1 ay içinde haftada bir, daha sonra ise devamlı olarak
ayda bir uygulanır. Uzun süreyle yüksek dozda uygulanan oral tedavinin de
(2000 mg/gün) etkili
olduğu bildirilmiştir. B12 vitamini tedavisi ile aynı zamanda başlanan folat
tedavisi hematolojik tabloyu düzeltmekle birlikte nörolojik belirtileri kötüleştirebilir.
Bu nedenle, B12 tedavisinin başlangıcından en az 2 hafta sonra tedaviye folat
eklenmelidir.
Nitrözokside anestezi
veya rekreasyonel amaçla uzun süreli ve tekrarlayıcı olarak maruz kalınması,
özellikle B12 depoları yetersiz kişilerde akut-subakut yerleşimli bir miyelopatiye
yol açar. Bunun nedeni nitrözoksidin metilkobalaminin merkezindeki kobaltı
geri dönüşsüz olarak okside etmesidir. Tedavisinde B12 vitamini ve metionin
kullanılır. Bakır yetersizliğinde de subakut kombine dejenerasyona
benzer progresif bir miyelopati bildirilmiştir.
FOLAT YETERSİZLİĞİ
Suda eriyen B
vitamini grubundan olan folat pürin, timidin ve aminoasitlerin sentezinde
rol oynar. Malabsorbsiyona neden olan durumlar, alkolizm, metotreksat ve trimetoprim
folat emilimini bozar. B12 vitamininden daha seyrek olarak eksikliği miyelonöropati,
optik nöropati ve kognitif bozukluklara yol açar. Tanısı plazmada düşük folat
ve artmış homosistein düzeyleri ile konur. Tedavisine 3mg/gün oral dozla
başlanır, cevap alındıktan sonra 1mg/gün ile devam edilir.
BAKIR EKSİKLİĞİNE
BAĞLI MİYELONÖROPATİ
Bakır, kemik iliği
ve nöronların işlevlerine ilişkin bazı temel enzimatik süreçlerdeki elektron
transferinde kofaktör olarak rol oynayan bir elementtir. Eksikliği bariatrik
cerrahi benzeri gastrik rezeksiyonlar ve emilim bozukluğuna yol açan iltihabi
barsak hastalığı, çölyak hastalığı gibi durumlarda ortaya çıkar. Bir diğer
neden yüksek miktarda oral çinko alımıdır (reçetesiz satılan gıda takviyeleri,
soğuk algınlığı ilaçları ve çinko içeren takma diş yapıştırıcılarının devamlı
kullanımı). Çinko enterositlerde şelatör metalotioninlerin ekspresyonunu arttırır
ve bu maddelere bakırın afinitesi çinkoya göre daha fazla olduğu için bağlanmış
şekilde enterositlerde kalan bakır feçesle atılır.
Bakır eksikliğinde
ortaya çıkan hematolojik tablo megaloblastik anemi veya pansitopenidir. Nörolojik
açıdan ortaya çıkan miyelonöropatinin özellikleri B12 vitamini eksikliğinde
görülenden farksızdır. Serumda bakır ve serüloplazmin değerleri düşük, çinko
fazlalığına bağlı olan olgularda çinko seviyesi yüksektir. İdrar bakır düzeyi
ise düşüktür (Wilson hastalığında genellikle artmış olduğunu hatırlayınız).
Tedavisinde 8mg/gün oral bakır verilmesi, haftada bir 2 mg düşülerek 2mg/gün
idame tedavisi ile devam edilmesi tavsiye edilir. Oral çinko alımının azaltılması
da gerekebilir.
E VİTAMİNİ EKSİKLİĞİNE
BAĞLI MİYELOPATİLER
E vitamini yağda
eriyen bir vitamindir ve antioksidan özelliği membran peroksidasyonuna engel
olur. Erişkinlerde eksikliği malabsorbsiyon sendromlarında
ya da alfa tokoferol transfer proteininin genetik defektleri, abetalipoproteinemi
ya da şilomikron sentez ve sekresyonundaki bozukluklar nedeniyle olur. Klinik
tabloyu yürüyüş ve denge bozukluğu, refleks kayıpları ve derin duyu bozukluğuna
yol açan bir spinoserebellar sendrom, polinöropati
ve piramidal tutulum oluşturur. Pigmentli retinopati, miyopati, bakış bozuklukları
ve hareket bozuklukları da olabilir. Tanısı düşük serum vitamin E düzeyleri
ile konur, ancak eksikliğe karar verebilmek için elde edilen düzeylerin serum
trigliserid ve kolesterol düzeylerine göre düzeltilmesi gerekir. Tedavi oral
E vitamini desteği ile yapılır.
HEPATİK MİYELOPATİ
Karaciğer yetersizliğine
neden olan tablolarda spontan gelişen veya cerrahi olarak yapılan portosistemik
şantlara bağlı olarak gelişir. Karaciğere uğramadan dolaşıma geçen amonyak
ve nitrojenli yıkım ürünleri sinir sistemi hasarına neden olur. Nörolojik
tablo yavaş gelişen spastik paraparezi ve nadiren duysal belirtilerden oluşur.
Omurilik hasarına bağlı bulgular sıklıkla hepatik ensefalopati
atakları ile birlikte olur, ancak yalnız başına da görülebilir. MR incelemesinde
lateral ve bazen anterior kortikospinal yollar T2 ağırlıklı kesitlerde
hiperintens görünebilir. Hepatik miyelopatinin erken tanısı önemlidir çünkü
tablo karaciğer transplantasyonuna yanıt verebilir.
TOKSİK MİYELOPATİLER
Miyelopati veya miyelonöropatiye yol açan toksik nedenler arasında
nitröz oksit
intoksikasyonu, organofosfat intoksikasyonları (ikinci progresif fazda polinöropati
ile birlikte), latirizm ve konzo
ile Küba miyelonöropatisi sayılabilir. Optik nöropati, polinöropati, işitme
kaybı ve dorsal miyelopati ile giden sonuncu tablo 1990’ların başlarında Küba’da
yaygın şekilde görülmüş, beslenme yetersizliğine bağlı olduğu düşünülmüşse
de aşırı alkol ve tütün kullanımı ile yüksek miktarda şeker alımına da bağlanmıştır.
Tablo 7. Metabolik ve
genetik nedenlere bağlı omurilik tutulmalarında radyolojik bulgular (Kaynak
13’ten)
|
Spinal MRI |
Hastalık/Neden |
Spinal düzey |
Kranial MRI’de tipik bulgular |
|
Dorsal+lateral kolonlarda
selektif BMH |
B12 vit yetersizliği |
Servikal/dorsal |
Genellikle normal |
|
|
E vit yetersizliği |
Servikal |
Normal |
|
|
Nitröz oksit intoksikasyonu |
Servikal/dorsal |
Genellikle normal |
|
|
İntratekal metotreksat |
Servikal/dorsal |
Yaygın serebral lökopati
olabilir |
|
|
Hiperhomosisteinemi
ile giden genetik hastalıklar |
Servikal/dorsal |
Normal/daha sık olarak
serebral atrofi ve yaygın BMH, bazal ganglia DWI sinyal artışı (CblC hast) |
|
|
LBSL |
Longitudinal yaygın |
BMH periventriküler,
piramidal bulbus, intraparenkimal trigeminal traktus, serebellar, internal
kapsül, splenium |
|
|
HBSL |
Longitudinal yaygın |
Fokal, orta derece
periventriküler BMH |
|
|
ADLD |
Longitudinal yaygın;
tüm spinal beyaz madde |
Progresif BMH kortikospinal
traktus, serebellar, üst serebeller pedünkül, korpus kallosum |
|
|
Spinal CTX |
Longitudinal yaygın |
Normal, hafif periventriküler
ve dentat hiperintensite |
|
|
APBD |
Servikal |
Aşağıya bakınız |
|
|
Biotidinaz eksikliği |
Servikal/dorsal |
Aşağıya bakınız |
|
|
Alexander hastalığı* |
Medulla oblongata/servikal |
Aşağıya bakınız |
|
Belirli bir traktusu
tutmayan hiperintensite |
Biotidinaz eksikliği |
Servikal ve üst dorsal;
longitudinal yaygın; tekrarlayan transvers miyelit |
Normal veya forniks,
mamiller cisimler, optik sinirler, kortikospinal traktus, serebellum, beyinsapı,
kontrast tutabilir |
|
|
Alexander hastalığı* |
Medulla oblongata/servikal |
Aşağıya bakınız |
|
|
Mitokondrial hastalık
(OPA1 mutasyonları, LHON) |
Multipl parsiyel
miyelit |
Ön görme yollarında
atrofi ve sinyal değişikliği, MS fenotipinde BMH |
|
Gadolinium tutulması |
Alexander hastalığı* |
|
Yukarıya bakınız |
|
|
Biotidinaz eksikliği |
Yukarıya bakınız |
Yukarıya bakınız |
|
|
Genetik ve edinsel hiperhomosisteinemi |
Servikal/dorsal |
Yukarıya bakınız |
|
|
Nitröz oksit zehirlenmesi |
Servial/dorsal |
Yukarıya bakınız |
|
|
İntratekal metotreksat |
Servikal/dorsal |
Yukarıya bakınız |
|
Sinyal değişikliği
olmaksızın omurilik atrofisi |
Adrenomiyelonöropati/ALD |
Genel atrofi |
Normal; bazen BMH (SPG2,
SPG5, SPG10, SPG11,SPG15, SPG35) ; korpus kallosum atrofisi (SPG11,SPG15) |
|
|
APBD |
Fokal veya genel
atrofi |
Kortikospinal traktus BMH; konfluan
yeya multifokal BMH: periventriüler (oksipital baskın), temporal loblar,
eksternal ve internal kapsül (arka), arka çukur. |
|
|
Genetik HSP |
Genel atrofi |
Normal; bazen BMH (SPG2,
SPG5, SPG10, SPG11, SPG15, SPG35) veya korpus kallosum atrofisi
(SPG11,SPG15 ) |
|
|
Friedreich ataksisi |
Servikal atrofi |
Normal veya hafif serebellar atrofi |
|
|
PLS/ALS |
Genel omurilik atrofisi |
Normal;kortikospinal traktus hiperintensitesi |
|
|
Alexander hastalığı |
Fokal atrofi (medulla
oblongata ve servikal omurilik) nadiren dorsal omuriliğe uzanır |
Medial
lemniskus ve kortikospinal traktusta selektif sinyal değişikliği; beyinsapı,
orta serebellar pedünkül, dentat hilusunda uzun süreli kontrast tutulumu; pial beyinsapı hiperintensiteleri;
serebral supratentorial bulgular hafif, hafif posterior periventriküler
BMH; bazal ganglia anomalisi erişkinde nadir. |
*: Başlıca radyolojik bulgular
bulbomedüller bileşkededir.
ADLD, erişkin
başlangıçlı autosomal dominant lökodistrofi; ALD, adrenolökodistrofi; ALS,
amiyotrofik lateral skleroz; APBD, erişkin poliglukozan cisimciği hastalığı;
Cbl C, kobalaminC; DWI, difüzyon ağırlıklı sekans; HBSL, ‘hypomyelination
with brainstem and spinal involvement and leg spasticity;’ HSP, herediter
spastik paraparezi; LBSL, ‘leukoencephalopathy with brainstem, spinal cord
involvement and lactate elevation’; CTX, serebrotendinöz ksantomatoz; BMH,
beyaz madde hiperintensitesi PLS:primer lateral
skleroz, LHON: Leberin herediter optikn nöropatisi.
SİSTEMİK KANSERLERİN
SEYRİNDE GÖRÜLEN MİYELOPATİLER
(Ayrıca
bakınız: Nöro-Onkoloji)
Sistemik malin
hastalıkların seyri sırasında gelişen miyelopatiler arasında metastazlara
bağlı olanlar, diğer nedenlere bağlı miyelopatilere oranla çok daha sıktır.
Bu nedenle, malin hastalığı olan kişilerde hızlı ya da yavaş progresif seyirli
ve özellikle sırt ve ense ağrısı ile birlikte olan bir miyelopati geliştiğinde
öncelikle omurilik basısı araştırmaya yönelik görüntüleme incelemeleri yapılmalıdır
(Şekil 43). Metastatik bir miyelopatinin sistemik kanserin
ilk belirtisi olabileceği de unutulmamalıdır. Spinal kanal içine diğer bir
metastaz şekli tümörün leptomeninksler üzerindeki yayılımıdır (leptomeningeal metastaz veya meningeal karsinomatoz). Bu durumda
merkez sinir sisteminin çok odaklı tutulmasınını yansıtan bulguların yanısıra
yaygın ve asimetrik radiküler bulgularla karşılaşılır (Şekil
44).

Şekil
43. C7
vertebra korpusunun metastaza bağlı çökmesi ve epidural omurilik basısı. T1
(A) ve T2 (B) ağırlıklı sagital kesitler.

Şekil
44. Leptomeningeal
metastaz. Sagital T1 ağırlıklı kontrastsız (A), T1 ağırlıklı
kontrastlı (B), T2 ağırlıklı (C), Transversal T1 ağırlıklı kontrastsız (D)
ve T1 ağırlıklı kontrastlı (E) MR kesitlerinde, lumbosakral
sinir kökleri üzerinde nodüler şekilde kontrast tutan metastatik lezyonlar
görülmektedir.
Radyasyon miyelopatisi: Medulla spinalisin
ışınlama alanına girdiği radyoterapi uygulamalarından
kaynaklanan iyatrojenik bir hastalıktır. İnsidensi total radyasyon dozu, fraksiyon başına doz, tedaviler arasındaki zaman, radyasyona
maruz kalan doku volümü ve birlikte verilen kemoterapiye bağlıdır. Total
dozu 6000 rad’ın altında kalan ve günde 200 rad’ı aşmayan uygulamalarda miyelopatiden
sakınılabildiği gösterilmiştir. Sinir dokusunun radyasyona bağlı doğrudan
hasarı ve omuriliği besleyen damarlardaki değişikliklerin miyelopatiden sorumlu
olduğu ileri sürülmüştür.
Radyasyonun omurilik
üzerine bilinen akut bir etkisi yoktur. Geç dönemde ortaya çıkan omurilik
hasarları erken ve geç gecikmiş miyelopati olarak sınıflandırılabilir. Erken gecikmiş radyasyon miyelopatisi radyasyon uygulamasından
haftalar sonra ortaya çıkar. Ekstremitelerde boyun fleksiyonuyla artan paresteziler
ve Lhermitte fenomeni
görülür. Medulla spinaliste demiyelinizasyon ve oligodendrositlerdeki azalmaya
bağlı olarak geliştiği düşünülmektedir. Tam iyileşme kuraldır ve steroid
tedavisi yararlı olabilir. Bu tablo ile daha geç gelişen miyelopatilerin
ortaya çıkışı arasında bir ilişki yoktur.
Geç gecikmiş radyasyon
miyelopatisi (Şekil 45) iki ayrı formda görülür. Progresif miyelopati
şeklinde olanı radyasyon tedavisinden 12-15 ay sonra ortaya çıkar. Klinik
tablo genellikle bir Brown-Sequard sendromu şeklinde
başlar ve tam bir transvers miyelopatiye doğru yavaş progresyon gösterir.
Patolojik incelemede omurilik gri ve beyaz maddesini tutan nekroz alanları
görülür. Progresif alt motor nöron tipi zaaf ile giden form ise radyasyondan
3-14 ay sonra ortaya çıkar. Önboynuz hücrelerindeki patolojik değişikliklere
bağlıdır. Ekstremitelerde asimetrik atrofi, kuvvetsizlik ve fasikülasyonlarla
seyreder. Radyasyon miyelopatilerinde başlıca ayırıcı tanı sorununu metastatik
tümörler oluşturur. Ağrısız seyir radyasyon miyelopatisi tanısını kolaylaştırmakla
birlikte uygun spinal görüntüleme yöntemlerine başvurulması gerekir. Geç gecikmiş
radyasyon miyelopatisinin tedavisinde kortikosteroidler, varfarin, pentoksifilin
ve E vitamininden, hiperbarik oksijen uygulamalarından yararlanan bazı hastalar
bildirilmiş olmakla birlikte, nörolojik tablonun progresif seyrini etkilediği
gösterilmiş bir tedavi yöntemi mevcut değildir.

Şekil
45.
Servikal
omurilikte radyasyon miyelopatisi. T2 ağırlıklı sagital MR kesitinde tüm servikal
bölgede genişlemiş olan omuriliğin içinde hiperintens sinyal değişikliği izleniyor.
Paraneoplastik
miyelopatiler: Paraneoplastik
nörolojik sendromlar, bir sistemik malin hastalığın
seyri sırasında sinir dokusunda gösterilebilir bir tümör infiltrasyonu, metastaz
ya da tümör dışı diğer nedenler olmaksızın ortaya çıkarlar. Birçoğunda hücre
içi immün hedeflere karşı oluşturulmuş antikorlar mevcuttur. Çok nadir olan
paraneoplastik miyelopatiler yalnız başlarına ya da ensefalomiyelit, serebellar
dejenerasyon ve periferik nöropati gibi diğer paraneoplastik
nörolojik sendromlarla birlikte olabilir. Bilinen sistemik tümörü olan hastalarda
ya da bu tümör saptanmadan önce ortaya çıkabilirler. En
çok meme, küçük hücreli akciğer kanseri, timoma, lenfoma veya lösemi ile
birlikte olabilir. En sık görülen şekli nekrotizan bir miyelopatidir. Klinik
tablo Brown-Sequard sendromu şeklinde asimetrik
başlayabilir, bilateral simetrik şekle dönüşerek arefleksik paraplejiye
doğru subakut veya sinsi şekilde ilerler. Akut seyirli nekrotizan bir miyelopati
de bildirilmiştir. Diğer bir paraneoplastik miyelopati formu başlıca lenfomalarla
birlikte olur ve önboynuz hücrelerinin dejenerasyonuna
yol açar. Klinikte öncelikle bacakları tutan, alt motor nöron tipinde subakut
seyirli ilerleyici kuvvetsizlik görülür.
BOS’ta hafif mononükleer
hücre ve protein artışı ile oligoklonal bandlar görülebilir. MR olguların
2/3’üne anormaldir. Longitudinal olarak yaygın T2 hiperintensitesi ile traktus
tutulumu paterninde (traktopati) hiperintensite görülür. Yine bu paternde
kontrast tutulumu olabilir. En
sık birlikte olan paraneoplastik antikorlar amfifizin, kollapsin yanıt mediatörü
5-IgG (CRMP5/anti-CV2), ANNA1 (anti-Hu), ANNA2 (anti-Ri) ve ANNA3’tür. Altta
yatan kanserin tedavisi ve eklenen immün modülatuvar tedavi nörolojik tabloda
bir derece düzelme veya stabilizasyon sağlayabilirse
de progresyonu tamamen engelleyemez.
MEDULLA SPİNALİSİ
ETKİLEYEN HEREDOFAMİLYAL HASTALIKLAR
Bir
çok
genetik nörodejeneratif hastalığın belirti ve bulgularının bir kısmı medulla
spinalisi oluşturan yapıların hasarına bağlıdır. Burada omurilik tutulmasının
ön planda olduğu bir hastalık grubundan söz edilecektir.
Herediter
spastik parapleji (HSP) (Familyal
spastik parapleji, Strumpell-Lorrain sendromu):
1880’de Strumpell’in tanımladığı, daha sonra Lorrain tarafından etraflı şekilde
tartışılmış olan bu sendromun prevalansı 2-10/100.000 olarak bildirilmiştir.
Bacaklarda çok yavaş ilerleyen simetrik spastisite ve kuvvetsizlik, yürüme
güçlüğü, artmış tendon refleksleri ve ekstansör taban derisi refleksinden
oluşan bir klinik tablo söz konusudur. İdrar aciliyeti gibi sfinkter kusurları,
alt ekstremite distallerinde uyuşmalar ve bozulmuş vibrasyon duyusu gibi duysal
semptomlar bulunabilir. Komplike olmayan tiplerinde
sadece bu belirti ve bulgulara rastlanırken, komplike formlarında
epileptik nöbetler, demans, kas atrofileri, ekstrapiramidal bulgular, periferik
nöropati ve katarakt gibi ek anormallikler görülür.
Kortikospinal
traktuslar ve daha az oranda arka kordonlarda, bu traktusların distal kesimlerinde
en belirgin olan aksonal dejenerasyon söz konusudur.
HSP’nin genetik geçişi ileri derecede heterojendir. Dominant geçişli formlar
resesiflere göre daha sıktır (Tablo 8).
Tablo
8.Herediter
spastik paraparezilerin sınıflanması (Kaynak 19’dan)
|
Belirti ve bulgulara göre Harding sınıflaması |
|
|
Saf
(komplike olmayan) HSP |
Spastik
paraparezi, sfinkter kusurları ve hafif-orta duyu bozukluğu ile birlikte |
|
Komplike
(Kompleks) HSP |
Spastik
paraparezi + ek sistemik ve nörolojik bellirti ve bulgular |
|
Spastisitenin başlangıç yaşına göre
Harding sınıflaması |
|
|
Tip
I |
Erken
başlangıç (<35 yaş) |
|
Tip
II |
Klasik
(>35yaş) |
|
Geçiş paternine göre |
|
|
Otozomal
dominant HSP |
SPG3A,
SPG4, SPG6, SPG8, SPG9, SPG10, SPG12, SPG13, SPG17, SPG19, SPG29, SPG31,
SPG33, SPG36, SPG37, SPG38, SPG41, SPG42, SPG72, SPG73 |
|
Otozomal
resesif HSP |
SPG5,
SPG7, SPG11, SPG14, SPG15, SPG18, SPG20, SPG21, SPG23, SPG24, SPG25, SPG26,
SPG27, SPG28, SPG30, SPG32, SPG35, SPG39, SPG43, SPG44, SPG45/SPG65, SPG46,
SPG47, SPG48, SPG49, SPG50, SPG51, SPG52, SPG53, SPG54, SPG55, SPG56, SPG57,
SPG58, SPG59, SPG60, SPG61, SPG62, SPG63, SPG64, SPG66, SPG67, SPG68, SPG69,
SPG70, SPG71, SPG72, SPG74 |
|
X-e
bağlı HSP |
SPG1,
SPG2, SPG16, SPG22, SPG34 |
|
Mitokondrial
HSP |
MT-ATP6,
MT-TI,
MT-CO3,
MT-ND4
|
|
İntrasellüler fizyopatolojik mekanizmalara
göre |
|
|
Membran
trafiği ve organel şekillenmesi |
SPG3A,
SPG4, SPG6, SPG11, SPG15, SPG18, SPG20, SPG31, SPG59, SPG60, SPG61, SPG62,
SPG69, SPG72 |
|
Aksonal
transport |
SPG4,
SPG10, SPG30, SPG58 |
|
Mitokondri
işlev bozukluğu |
SPG7,
SPG20, SPG31 |
|
Lipid
metabolizması bozukluğu |
SPG5,
SPG26, SPG28, SPG35, SPG39, SPG46, SPG54, SPG56 |
|
Miyelinizasyon
bozukluğu |
SPG1,
SPG2, SPG39, SPG42, SPG67 |
HSP’nin
doğal gidişini değiştirecek bilinen bir tedavi yoktur. Bununla birlikte klinik
gidiş oldukça iyidir. Ergenlikten sonra başlayan olgularda genellikle yavaş
bir progresyon izlenirken erken çocuklukta başlayanlarda fark edilir bir progresyon
görülmeyebilir. Komplike olmayan HSP’lerde üst ekstremitelerde ve bulber
kaslarda kuvvetsizlik, konuşma ve yutma güçlüğü, kranial sinir tutulmaları,
kas atrofisi ve fasikülasyonlar, periferik nöropati bulguları görülmez. Böyle
bulguların görüldüğü hastalarda diğer tanı olasılıklarını düşünmek gerekir.
ÜST EKSTREMİTE
DİSTALİNİN JÜVENİL MÜSKÜLER ATROFİSİ (Hirayama Hastalığı)
Hirayama tarafından
1959’da tanımlanan bu hastalıkta elde ve önkolda yavaş ilerleyen, unilateral
veya asimetrik şekilde bilateral kas kuvvetsizliği ve atrofisi ortaya çıkar.
Genellikle hızlı boy atma dönemindeki gençlerde görülür (onlu ve erken yirmili
yaşlar). Önkoldaki atrofiden genellikle C6 innervasyonlu brakioradialis
kası kurtulur (oblik amiyotrofi). Duyu kusuru yoktur veya motor belirti ve
bulgulara oranla çok geri plandadır. Klinik tabloya yol açan spinal önboynuz
hasarından, özellikle boyun fleksiyonu sırasında dural kesenin öne doğru aşırı
deplasmanı nedeniyle omuriliğin ezilip düzleşmesi
ve bundan kaynaklanan iskemik değişikliklerin sorumlu olduğu düşünülmektedir
(Şekil 46).

Şekil
46. Hirayama hastalığı.
T1 (A) ve T2 (B) ağırlıklı sagital MR kesitlerinde
orta-alt servikal omurilikte atrofi ve hiperintens sinyal değişikliği (T2
ağırlıklı)
izlenmektedir. Omuriliğin sağ tarafında belirgin olan incelme (C, T2 ağırlıklı transversal kesit), boyun fleksiyonunda dural
kesenin öne doğru aşırı deplasmanı ile birlikte
artmakta, posterior epidural aralık genişlemektedir (D ve E). F ve G: Sağ önkol ve elde
atrofi. Önkoldaki atrofiden brakioradialis kasının etkilenmemiş olduğuna dikkat
ediniz.
Motor nöron hastalıklarının
çeşitli formlarında da üst ekstremiteleri tutan ilerleyici alt motor nöron
hasarı bulguları görüldüğünden, bu iki tablonun ayırt edilmesi güçtür. Bununla
birlikte, Hirayama hastalığında alt motor nöron tutulması bulguları bacaklara
ve kranial alana yayılmaz, piramidal bulgular görülmez ve hastalığın ilerlemesi
(sürekli progresyon gösteren motor nöron hastalıklarının aksine) birkaç
yıl progresyon gösterdikten sonra genellikle durur (5 yılda olguların %73’ünde).
Motor nöron hastalıklarında EMG ile yaygın önboynuz hasarı bulguları gözlenirken,
Hirayama hastalığında bu bulgular servikal segmentlere sınırlı kalır. Ayırıcı
tanıda prognozu kötü olan dejeneratif önboynuz hastalığı bulunduğu için, üst
ekstremitede asimetrik kuvvetsizlik ve atrofi ile başvuran genç olgularda
bu iyi prognozlu hastalığın düşünülmesi önem taşımaktadır. Benzer dağılımda
kas atrofileri yapan siringomiyeliler ise, tipik duyu kusurunun önde gelen
bir bulgu olması ile ayırt edilir.
Hirayama hastalığının
tedavisinde progresyonun önlenmesi için omurganın stabilizasyonunu
ve spinal dekompresyonu amaçlayan operasyon yöntemleri tanımlanmıştır. Bununla
birlikte, olguların büyük kısmında progresyon bir aşamada spontan olarak
durabilmektedir. Bu nedenle, nörolojik tablonun ilerleyici olduğu dönemde
aşırı kol ve boyun hareketine neden olan egzersiz ve işlerin engellenmesi,
hareketi kısıtlayıcı boyunluklar verilmesi de progresyonu engelleyebilir.
Dipnot
Bu bölümün hazırlanmasına zevk
ve heyecanla çalışmakta olan sevgili Prof. Dr. Ömer Faruk Ünal’ı zamansız
şekilde kaybettik. Kendisine ait kısımları içeren dosyaları ailesinin desteği
ile bilgisayarından alarak düzenledik. Bu arada, alıntı olması mümkün bazı
çizimlerin kaynaklarını bulamadığımız için bu kaynakları belirtemedik. Bu
eksikliğin hoş karşılanacağını umuyoruz.
Faruk Hoca’nın bilgisayar dosyalarına
ulaşmamız konusundaki yardımları için Sayın Sinan Ünal’a ve Doç. Dr. Pulat
Akın Sabancı’ya teşekkür ederiz.
Kaynaklar
1.
Byrne
TN, Waxman SG. Spinal cord compression. Philadelphia: FA Davis; 1990.
2.
Steinmetz MP,
Benzel EC. Benzel’
Spine Surgery.
Elsevier;
2017.
3.
Cho TA, Bhattacharyya S: Approach to myelopathy. Continuum
(Minneap Minn) 2018;24 (2, spinal cord disorders): 386-406
4.
Denis F: The three column spine and its significance in the classification
of acute thoracolumbar spinal injuries. Spine 1983; 8: 817-831
5.
Ginsberg L. Myelopathy: Chameleons and mimics. Pract Neurol 2017;17:6-12
6.
Greenberg MS. Handbook of Neurosurgery. Thieme; 2010
7.
Hauser SL., Ropper AL. Diseases of the
spinal cord. İçinde: Hauser SL, Josephson SA. Harrison’s Neurology in Clinical Medicine. New York: McGraw Hill; 2017. s: 490-504
8.
Hirayama K: Juvenile muscular atrophy of distal upper extremity. Internal Medicine 2000;39:283-290
9.
Jung JM., ve ark. The long-term reoperation
rate following surgery for lumbar stenosis: A nationwide sample cohort study
with a 10-year follow-up. Spine 2020. Doi: 10.1097/BRS.0000000000003515
10.
Kaya U. Acil Nöroşirürji
Problemleri, Dahili ve Cerrahi Hastalıklar. İstanbul: Yenilik Basımevi; 1976
11.
Kramer
CL. Vascular disorders of the spinal cord. Continuum
(Minneap Minn) 2018;24(2, spinal cord disorders):407-426
12.
Kumar N. Metabolic and toxic myelopathies. Semin Neurol 2012;32:123-136
13.
Marelli
C, ve ark: Spinal cord involvement in adult-onset metabolic and genetic diseases. J Neurol Neurosurg Psychiatry 2019;90:211-218.
14.
Matgé G1, Berthold C, Gunness VR, Hana A, Hertel FJ. Stabilization with the dynamic cervical implant: a novel treatment approach following cervical discectomy
and decompression. Neurosurg Spine. 2015;22:237-245
15.
Menezes AH, Sonntag
VKH. Principles of Spinal Surgery. New York: McGraw-Hill; 1996.
16.
Pestronk A. Spinal cord disorders. http://neuromuscular.wustl.edu/spinal.html
17.
Ropper A, Samuels
MA, Klein JP, Prasad S. Adams and Victor’s Principles of Neurology 11th Ed.
New York: McGraw-Hill; 2019.
18.
Schwendimann
RN. Metabolic and toxic myelopathies. Continuum (Minneap Minn) 2018; 24(2,
spinal cord disorders): 427–440.
19.
de Souza PVS, de Rezende Pinto WBV, de Rezende Batistella GV, Bortholin
T & Bulle Oliveir AS. Hereditary Spastic Paraplegia: Clinical and Genetic
Hallmarks. Cerebellum 2017; 16:525–551.
20.
Tarcan B. Omurilik Travmaları, Nöroloji, İstanbul Tıp Fakültesi Klinik Ders
Kitapları, İstanbul: Taş Matbaası; 1981.
21.
Tettenborn B, Hägele-Link S. Spinal cord disorders. Eur Neurol
2015;74:141–146
22.
Uygunoğlu U ve ark: Myelopathy in Behçet’s Disease. The bagel sign. Ann Neurol 2017;82:288
23.
Ünal F, Turantan İ, Barlas O, Hepgül K, Döşoğlu M: Pediatric atlanto-occipital
articulation trauma. Neuro-Orthopedics 19: 39-44, 1995
24.
Wingerchuk
DM. Immune mediated mtyelopathies. Continuum (Minneap Minn) 2018;24(2, Spinal cord disorders): 497-522.
25.
Zalewski NL, Flanagan EP. Autoimmune and paraneoplastic myelopathies. Semin Neurol 2018;38:278-289