Kranial Nöropatiler
Yazan: A. Emre Öge
Son güncelleştirme tarihi: 19.01.2020
Kranial sinirlerin kısa anatomileri ile lezyona uğradıklarında ortaya çıkan başlıca belirti ve bulgular kitabın Semiyoloji Bölümü’nde anlatılmaktadır (Bakınız: Sinir Sistemi Semiyolojisi, Kranial Sinirler). Bunlardan göz hareketleri ve görme bozukluğuyla ilgili olanlar başlıca semiyoloji bölümünde ve ilgili konularda değerlendirilmiş, VIII. Kranial sinirle ilişkili önemli semptomların bir kısmından Vertigo ve Dengesizlik bölümünde bahsedilmiştir. Burada ön planda V. sinirle ilgili ağrı ve duyu kusuru tabloları ile VII. sinire ilişkin yüz felçleri ve istemsiz yüz hareketleri ele alınacak, çok sayıda kranial sinirin bir arada tutulduğu tablolardan ayrıca bahsedilecektir.
V. Kranial
Sinir (N. Trigeminus)
Anatomi
Duyusal ve motor lifler taşıyan karışık bir sinirdir. Duyusal parçası yüz ve başın büyük kısmının, paranazal sinüslerin, korneanın, burun ve ağız mukozasının, gingiva ve dişlerin, ön ve orta kafa çukuru durasının duyusunu sağlar. Duyusal liflerin hücre gövdeleri sağ ve sol parasellar bölgede Meckel kovuğu içinde oturan Gasser* ganglionunda (semilunar ganglion) yer alır. Bu hücrelerin merkezi uzantıları sinirin duyusal kökünü oluşturur (Şekil 1). Ponsa girdikten sonra bu liflerden yüz ve çiğneme kaslarının proprioseptif duyularını taşıyanlar n. trigeminusun mezensefalik çekirdeğine (çene refleksinin aferentleri), dokunma duyusu ile ilgili kısa asendan lifler ponstaki asıl duyusal çekirdeğe giderler. Ağrı ve ısı duyusu ile ilgili olan uzun desendan lifler pons-medulla oblongata bileşiminden aşağıya doğru üst servikal segmentlere (C2-C3 düzeylerine) kadar komşu spinal nukleusla birlikte uzanır (Şekil 2). Üst servikal bölgedeki spinal nukleus, medulla spinalisin Lissauer traktusu ve substantia gelatinosa’sının devamı niteliğindeyken ponstaki asıl duyusal çekirdek medial lemniskus çekirdeğinin devamıdır.
*Johann Lorentz Gasser (1723-1765). Viyana’lı
anatomist. N. Trigeminusun duyusal ganglionu 1765 yılında Antonius Hirsch
tarafından tıp fakültesi mezuniyet tezinde tanımlanmıştır. Hirsch bu gangliona
hocası Gasser’in adını vermiştir.
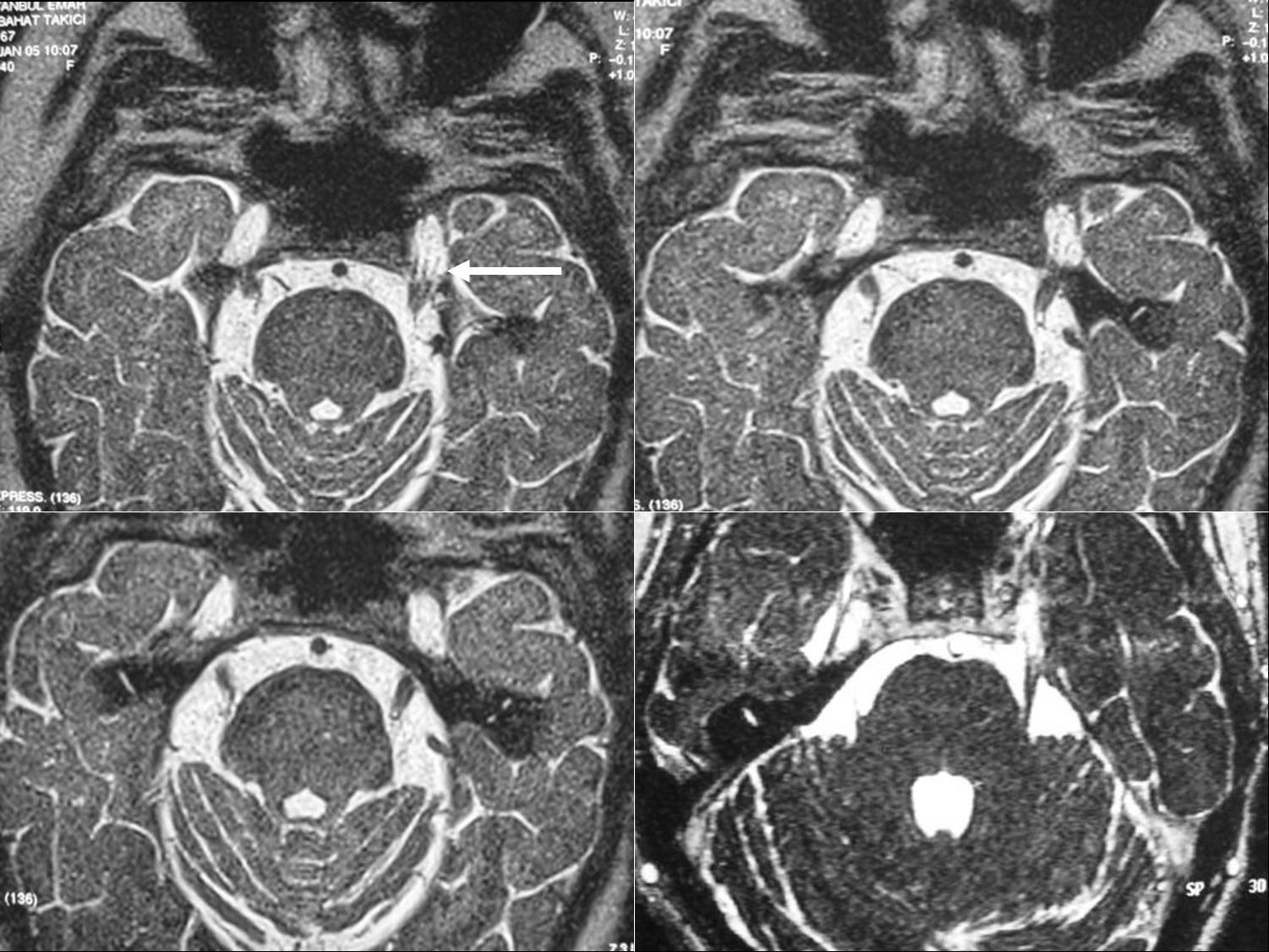
Şekil 1. T2 ağırlıklı ardışık transversal MR kesitlerinde
Meckel kovuğunun içinde Gasser ganglionu ve trigeminal sinirin dalları (ok)
ile sinirin geriye beyin sapına doğru seyri izleniyor.
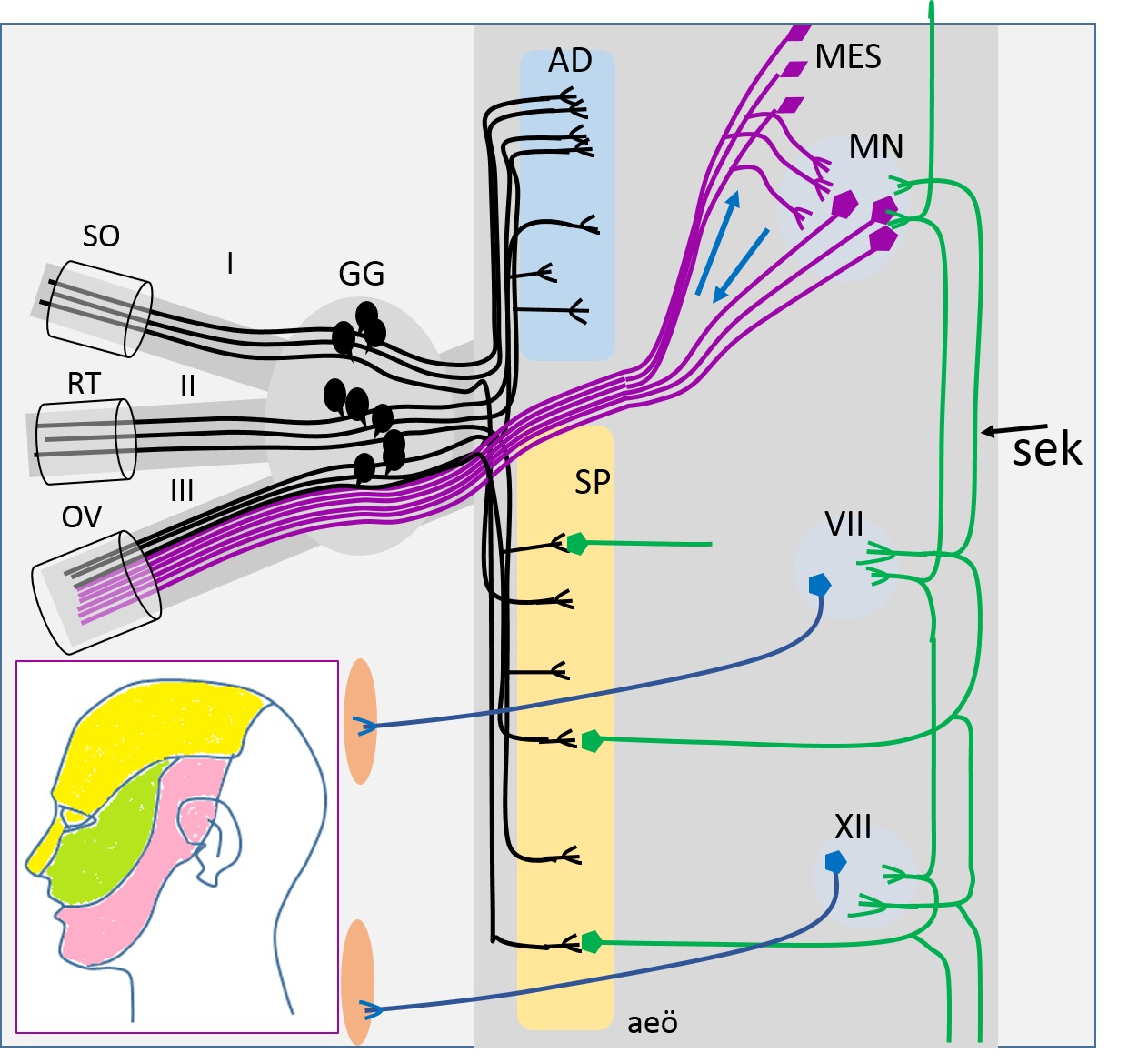
Şekil 2. Trigeminal sinire ait
yapıların beyinsapı içerisindeki dağılımı. AD: Asıl duyusal çekirdek, GG:
Gasser ganglionu, MES: mezensefalik çekirdek, MN: Motor çekirdek, OV: Foramen
ovale, RT: Foramen rotundum, SO: Supraorbital fissür, SP:
Spinal traktus ve çekirdek, SEK: sekonder trigeminal lifler, VII ve XII:
İlgili sinirlerin motor çekirdekleri. Sol alttaki
çerçeve: trigeminal sinirin üç dalının yüzdeki duyu alanlarının dağılımı.
Cajal’ın özgün çizimleri (1909) ve Carpenter’in modifikasyonlarına dayanılarak
yeniden çizilmiştir.
Asıl duyusal çekirdek ve spinal
çekirdekteki ikinci sıra nöronların aksonları çaprazlaşarak karşı tarafta
trigeminotalamik traktus içinde yükselir. Bu traktus spinotalamik traktusun
medialinde, medial lemniskusun lateralinde yer alır. Buna ek olarak, ikinci
sıra trigeminal nöronlar iki yanlı fasial ve hipoglossal çekirdeklere, salivator
ve küneat nukleuslara projeksiyonlar yapar. Bunlardan fasial çekirdeklerle
olan bağlantıları kornea/göz kırpma reflekslerinin yaylarını oluşturur.
Gasser ganglionundaki duyusal
hücrelerin periferik uzantıları n. trigeminusun üç dalını oluşturur. Bunlardan
oftalmik dal kavernöz sinüsten geçip superior orbital fissür yoluyla orbitaya
girer, orbita tavanına yakın seyrederek supraorbital fissürden çıkıp alına
dağılır. Maksiller dal kavernöz sinüsten geçtikten
sonra foramen rotundum yolu ile kafa tabanından subtemporal fossaya çıkar.
Bunun maksillaya giren uç dalı, bu kemiği, sinüsü ve üst dişleri innerve ettikten
sonra infraorbital foramen yoluyla yanak derisine çıkar. Mandibuler dal kavernöz
sinüse girmeden Meckel kovuğunun altından foramen ovale yolu ile infraorbital
fossaya çıkar. Mandibulaya giren dal bu kemik içindeki kanalını takip eder
ve bu kemiği ve alt dişleri innerve ettikten sonra mental foramen yoluyla
çene ucunda cilde dağılır.
N. trigeminusun motor çekirdeği
ponsta yer alır. Bu çekirdekten çıkan lifler Gasser ganglionunun altından
geçerek mandibuler dala katılır ve çiğneme kaslarını innerve eder. Çene refleksinin
aferent dalını n. trigeminusun proprioseptif aferentleri, eferent dalını motor
lifleri, merkezi bağlantılarını ise mezensefalik çekirdek ve motor çekirdek
arasındaki bağlantılar oluşturur.
N. Trigeminusu Etkileyen Hastalıklar
Trigeminal
Nevralji (Ayrıca bakınız: Başağrısı)
Tablo 1. Etyolojilerine Göre Trigeminal
Nevralji Tipleri (Kaynak 2’ye
dayanılarak)
Primer Trigeminal
Nevralji
İdyopatik Trigeminal
Nevralji: Nörovasküler ilişki yok ya da nörovasküler ilişki olmakla birlikte
trigeminal sinir kökünde morfolojik değişiklik yok
Klasik Trigeminal
Nevralji: Nörovasküler ilişki var, trigeminal sinir kökünde morfolojik değişiklik
oluşmuş
Sekonder Trigeminal
Nevralji
Nörovasküler
ilişki dışındaki majör bir nörolojik nedene bağlı Trigeminal nevralji. Multipl
skleroz, serebello-pontin köşe kitlelerinin basısı gibi.
Trigeminal nevralji (TN) yüzün
bir tarafını ve genellikle alt yarısını tutan (V2, V3
duyu alanları) saniyeler veya bir-iki dakika süren, elektrik ya da şimşek
çarpması şeklinde saplanan çok şiddetli ağrılarla karakterizedir. Genellikle
haftalar, aylar süren atak dönemlerinde bu ağrılar gün ve gece boyu birçok
kez tekrarlar. Hasta ağrı nedeniyle yüzünü kasar, buruşturur, bu nedenle
tabloya ağrılı tik (tic douloureux) adı verilmiştir. Ağrılar spontan
olarak ortaya çıkabileceği gibi, konuşma, gülme, çiğneme gibi hareketlerle
de ortaya çıkabilir. TN’nin oldukça karakteristik bir özelliği yüz, dudaklar,
dil veya gingiva üzerinde bir noktaya dokunulmasının ağrıyı tetiklemesidir
(tetik noktası). Ağrı ataklarının arasında hasta genellikle tamamen
ağrısızdır, fakat özellikle uzun yıllardır süregelen TN’lerde ataklar arasında
süregelen daha künt bir ağrı olabilir. TN’de haftalar, aylar süren ağrılı
dönemler ve aralarında kısmi ya da tam remisyon dönemleri olabilir.
TN’ye ilişkin
ilk tarihsel gözlemler İbni Sina, Hippokrates, Galenus ve Arataues’a kadar
uzanmakla birlikte, bu tablo hakkındaki ilk doğru tanımlama 1671 yılında
bir trigeminal nevralji hastası olan doktor ve düşünür J.L. Bausch hakkında
yapılmıştır (J.M. Fehr ve E. Schmidt tarafından). Başka bir ünlü filozof
ve doktor, John Locke**, 1677 yılında Northhumberland kontesinin hastalığı
ile ilgili mektuplarında tablonun çok net bir klinik tanımlamasını yapmıştır.
TN’in klinik çerçevesinin çizilmesinde daha sonra Wepfer, Nicolaus André
(‘tic douloureux’ adını vermiştir), John ve Samuel Fothergill’in adları görülür.
TN’ye eşlik eden yüz kasılması uzun süre akıl karıştırmış ve bu tabloda hem
V. hem VII. sinirin rol oynadığı düşünülmüştür. Charles Bell’in çalışmaları
bu iki sinirin farklı işlevlerini belirledikten sonra, TN tümüyle V. sinire
lokalize edilmiştir. Nöroşirurjiyen Walter Dandy 1930’larda
TN oluşumunda trigeminal sinir köküne damar basısının rolünü göstermiştir.

**John Locke (1632 –
1704). İngiliz düşünür ve hekim. Aydınlanma çağının en etkili düşünürlerinden
olduğu kabul edilir ve liberalizmin babası olarak bilinir. Çalışmaları epistemoloji
ve politik felsefenin gelişimini büyük oranda etkilemiştir. Yazılarından Voltaire, Jean-Jacques
Rousseau ve ‘Amerikan
Devrimcileri’ etkilenmiştir. Klasik cumhuriyetçilik ve liberalizm teorisine
katkıları Amerika Birleşik Devletleri Bağımsızlık Bildirgesi’ne yansımıştır.
Locke’un bilinç teorisi, insanın önceden var olan bilgi ve fikirlerle doğmadığını,
doğuşta insan bilincinin boş bir yazı levhası (‘tabula rasa’) olduğunu, bilginin
algı ile kazanılan tecrübeler yoluyla edinildiğini ileri sürmüştür. (https://www.wikizeroo.org/index.php?q=aHR0cHM6Ly9lbi53aWtpcGVkaWEub3JnL3dpa2kvSm9obl9Mb2NrZQ)
Avrupa Nöroloji Akademisi’nin
(EAN) yeni yayınlanan TN rehberine göre (Bendtsen L. ve ark., 2019), TN’ler
pve sekonder TN olarak iki gruba ayrılır. Olguların çoğunluğunu oluşturan
primer TN’ler en çok orta-ileri yaşta kişilerde görülür ve hastaların %60’ı
kadındır. Primer TN’lerin incelemelerinde trigeminal sinirin beyinsapına giriş
bölgesinde bir nörovasküler bası ve sinirde bu basıya bağlı yapısal değişiklikler
görülen olgular klasik TN, böyle bir damar ilişkisi görülmeyen ya da varsa
bile sinirde yapısal değişiklik saptanmayan olgular idiopatik TN olarak
sınıflanır (Tablo 1). Klasik TN’de baskı yapan damar baziler arterin
dallarından birisi (sıklıkla superior serebellar arter) veya kıvrımlı bir
vendir. Sekonder TN’lerde semptomların nedeni trigeminal sinire bası oluşturan
bir yer kaplayıcı lezyon ya da multipl skleroz plağıdır. Klinik planda sekonder
TN’lerin daha genç hastalarda görüldüğü, daha sıklıkla iki yanlı olabildiği
(MS olgularında), V. sinir alanında objektif duyu kusuru ve TN dışındaki diğer
nörolojik bulgularla birlikte olabildiği bilinmekle birlikte, primer ve sekonder
TN’yi klinik planda birbirinden kesin olarak ayırt etmek mümkün değildir.
Bu nedenle, her ne kadar TN bir klinik tanı olsa da, primer ve sekonder TN
ile idiopatik ve klasik primer TN’leri birbirinden ayırmak için yeterli görüntüleme
incelemeleri yapılmalıdır. Sekonder TN nedenlerini göstermek için genellikle
arka çukur yapılarını araştıran standart bir kranial MR incelemesi yeterli
olur. Ancak, klasik TN’ye yol açan damar basısı etkilerini ortaya koymak
için yüksek çözünürlüklü ve kontrastlı 3D MR sekanslarının uygulanması tavsiye
edilmektedir. MR incelemesinin yapılamadığı ya da kontrendike olduğu durumlarda
BT incelemesi ile sekonder TN nedenleri araştırılmaya çalışılabilir. Aynı
amaçla elektrofizyolojik olarak çalışılan trigeminal reflekslerden yararlanılması
da tavsiye edilmektedir, fakat trigeminal somatosensoriyel uyandırılmış potansiyeller
primer ve sekonder TN’leri ayırmada pek yararlı bulunmamıştır.
Hem primer hem sekonder TN’nin
ağrıya yönelik tedavisinde ilk olarak başvurulması gereken ilaç tedavisidir.
Trigeminal nevralji ‘nöropatik ağrı’ kategorisinde değerlendirilebilecek bir
ağrı olduğundan ilk başvurulacak olanlar antikonvulzif ilaçlardır (Bakınız:
Nöropatik
Ağrı). Bunlar arasında
karbamazepin altın standart oluşturur. Günlük doz 200-1200 mg arasında değişmektedir
ve yavaş şekilde titre edilmesi gerekir. Başlıca istenmeyen etkileri baş dönmesi,
sersemlik, dengesizlik, kemik iliği ve karaciğer toksisitesidir. Bazı hastalarda
bu yan etkiler nedeni ile tedavi sürdürülemez, birçok hastada ise uzun vadede
ilaç etkisi azalır veya kaybolur. Karbamazepin tedavisinin 5-10 yıl içerisinde
etki kaybı oranının yaklaşık %50 olduğu ifade edilmiştir. Okskarbazepinin
etkinliği karbamazepine benzerdir ancak muhtemelen daha az yan etkiye yol
açmaktadır. Bu ilk sıra ilaçların etkilerini kaybetmeleri ya da yan etkileri
nedeni ile kullanılamamaları durumunda yalnız başına ya da ilave olarak kullanılmak
üzere lamotrijin, gabapentin, pregabalin, baklofen ve difenilhidantoin de
tavsiye edilmiştir. Botulinum toksin tip A uygulaması da yararlı olabilir.
Hastalara ağrılarının sıklık ve şiddetine göre ilaç dozlarını yavaş şekilde
ayarlama konusu öğretilmeye ve uygulatılmaya çalışılmalıdır.
TN’nin akut ve şiddetli ağrı
dönemlerinde hastaların hospitalize edilerek antikonvulzif ilaç dozlarının
titre edilmesi, rehidrasyon sağlanması ve monitorizasyon altında IV fenitoin
ya da lidokain uygulamasının gerekli olabileceği EAN rehberinde belirtilmektedir.
İlaç tedavisinin yetersiz kaldığı
olgularda cerrahi tedaviler gündeme gelir. Bunlar arasında mikrovasküler dekompresyon
(MVD) ameliyatları klasik TN olgularında en az yan etki ile en uzun remisyonu
sağlamaları sayesinde ön plana çıkmışlardır. ‘İdyopatik’ olarak sınıflanan
olguların önemli bir kısmının da bu ameliyatlardan yararlanmaları mümkün
olmakla birlikte, klasik TN’lerin MVD’den yararlanma oranı daha yüksektir.
Trigeminal sinir köküne uygulanan ‘gama knife’ cerrahisi, muhtemelen daha
az etkili ve tekrarlama oranı daha yüksek bir tedavi olmakla birlikte, komplikasyon
oranı MVD’ye oranla daha düşüktür. Tekrarlama oranları daha yüksek, bir kısmının
komplikasyonları daha fazla olan nöroablatif cerrahi tedaviler (internal nöroliz,
radyofrekans termokoagülasyon, balon kompresyonu ve gliserol rizolizi gibi),
MVD’nin ön plana çıkması ile daha az kullanılır ve daha çok idyopatik TN
grubuna sınırlı hale gelmiştir.
Diğer Trigeminal
Nöropatiler
Trigeminal sinirin beyinsapı
içindeki yapıları, yukarıda görüldüğü gibi, çok geniş bir alana yayılmıştır.
Bu nedenle beyinsapı içinde yer alan lezyonlar genellikle bu sinirin fonksiyonlarının
bir kısmını etkiler ve bulguları diğer beyinsapı yapılarının tutulmalarına
ait belirti ve bulgularla birlikte olur. Trigeminal sinirin tüm nükleer yapılarını
tutan bir lezyon varlığında ise, bu lezyonun genişliği nedeniyle, bilincin
ve hayatın sürdürülmesi pek mümkün değildir. Buna karşılık, sinirin ekstraaksiyal
seyrinde etkilenmesi, tutulduğu lokalizasyonla (preganglionik, ganglionik,
postganglionik dallar) uyumlu belirti ve bulgular ortaya çıkarır (Tablo
2). Bunlar, sinirin tutulan dalına /dallarına ve lezyonun yapısına/ağırlığına
göre değişen ağrı, uyuşma ve hipoestezi ile motor liflerin etkilenmesi halinde
çiğneme kaslarının atrofisi ve ağız açıldığında çenenin deviasyonudur.
Tablo 2. Trigeminal nöropati nedenleri
(Kaynak 1’den,
değiştirilerek)
Nükleer lezyonlar
(beyinsapı)
- Multipl skleroz
- İnme
- Siringobulbi
- Glioma
- Lenfoma
Preganglionik lezyonlar
- Akustik nöroma
- Meningioma
- Kronik menenjit
- Metastaz
- Kavernöz karotis anevrizması
Gasser ganglionu lezyonları
- Trigeminal nöroma
- Herpez zoster
- İnfeksiyon (otitis media ve mastoiditten yayılım)
Periferik sinir lezyonları
- Nazofarinks karsinomu
- Travma
- Sjögren sendromu
- Kollajen-vasküler hastalıklar
- Sarkoidoz
- Lepra
- İlaçlar (stilbamidin, trikloretilen)
- İdyopatik trigeminal nöropati
Trigeminal siniri etkileyen
infeksiyöz ve inflamatuvar nedenlerin başında Herpes Zoster infeksiyonu
gelir. Zona döküntüleri pratik olarak hemen daima trigeminal sinirin oftalmik
dalına sınırlıdır (herpes zoster ophthalmicus). Genellikle döküntüler,
sinirin dağılım alanındaki ağrının başlangıcından itibaren 4-5 gün içinde
ortaya çıkar (Şekil 3). Bazı hastalarda ağrı günler ve haftalar içinde
azalıp kaybolurken, bazılarında ve özellikle yaşlılarda aylarca devam eden,
şiddetli sürekli bir yanıcı ağrı ve buna eklenen aralıklı saplanıcı ağrılar
olur (postherpetik nevralji). Döküntülerin olduğu deri dokunmakla hassastır.
Akut dönemde asiklovir ve benzeri antiviral tedaviler döküntülü dönemin süresini
ve akut dönem ağrısını azaltabilir. Ancak ağrının kronik hale gelme eğilimini
azaltmada muhtemelen etkisizdir. Ağrı tedavisinde, ‘nöropatik ağrı’ tedavisinde
kullanılan antikonvulzif ilaçlar ile amitriptilin ve fluoksetin başta olmak
üzere antidepresan ilaçlar verilir. Lokal ağrı azaltıcı uygulama olarak kapsaisin
ve ketamin krem ya da aspirin tabletlerinin ‘soğuk krem’de ezilip ağrılı
bölgeye sürülmesi önerilmiştir.
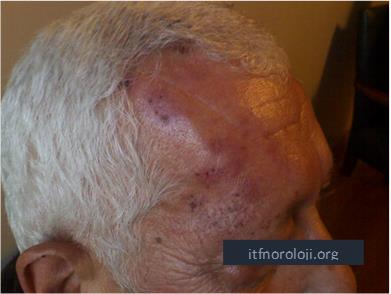
Şekil 3. Trigeminal sinir oftalmik dalının dağılım alanında zona
döküntüleri
Orta kulak infeksiyonları
ve petroz kemik osteomiyelitleri trigeminal sinirin ganglionunu ve/veya
kökünü tutabilir, bu arada VI. siniri de etkileyebilirler (Gradenigo
sendromu).
Trigeminal sinirin ganglionu
veya dalları kafa kaidesinin özellikle orta kafa çukuru bölgesini etkileyen
kitleler tarafından baskıya uğratılabilir veya infiltre edilebilir. Bunlar
arasında meningiomlar, vestibüler ve trigeminal schwannomlar, kordomalar,
kolesteatomlar ve metastatik tümörler sayılabilir. Kemik metastazları maksilla
veya mandibula içindeki trigeminal sinir dallarını tutarak çene ucu veya yanakta
unilateral uyuşukluk ve duyu kusuruna neden olabilirler (uyuşuk çene
ve uyuşuk yanak sendromları). Trigeminal sinir dallarını aynı lokalizasyonda
travmatik kemik kırıkları ya da dişlerden köken alan apseler de etkileyebilir.
Bunlara ait öyküsü olmayan hastalarda “uyuşuk çene/yanak” bulgularının olması
yüz kemiklerine metastazlarını akla getirmelidir. Kavernöz sinüsü tutan lezyonlar,
(tromboz ve tromboflebit dahil) sinüsten geçen diğer kranial sinirlerin yanında
V. sinirin oftalmik ve maksiller dallarını etkileyebilir.
Ön planda duyusal semptomlarla
seyreden tek veya iki yanlı trigeminal nöropatiler Sjögren sendromunda ve
sistemik lupus eritematozus, skleroderma ve mikst bağ dokusu hastalığı gibi
kollajen vasküler hastalıklarla birlikte görülebilir, hatta bu hastalıklarla
ilgili diğer sistemik belirtiler ortaya çıkmadan önce gelişebilir. İzole,
genellikle tek taraflı, sınırlı seyirli ve altında yatan bir neden gösterilemeyen
(idyopatik) trigeminal nöropatilerin de var olduğu bilinmektedir. Ancak, böyle
bir tanıya varabilmek için hastanın olası nedenler açısından uygun şekilde
araştırılmış (Tablo 2) ve trigeminal nöropatinin izole-sınırlı seyir
açısından yeterli süre ile izlenmiş olması gerekir.
VII. Kranial
Sinir (N. Facialis, Yüz Siniri)
Anatomi
N. Facialisin
en önemli işlevi, yüzün bir tarafındaki tüm mimik kasların innervasyonudur.
Motor çekirdek pons tegmentumunda yer alır ve mimik kasları innerve eden alt
motor nöronları içerir (Şekil 4). Bunların
aksonları önce beyinsapı içerisinde geriye doğru giderek VI. sinir çekirdeğinin
çevresinde döner (VII. sinirin internal genusu-bunların dördüncü ventrikül
tabanında oluşturduğu kabartı colliculus facialis adını alır) ve tekrar
anterolaterale yönelerek serebello-pontin açıdan ponsu terk eder. Serebello-pontin
sisternayı VIII. sinirle birlikte geçen n. facialis, meatus acusticus
internustan bu sinirle birlikte girer ve petroz kemikte kendi kemik kanalı
içinde seyreder (canalis n. facialis-Fallop kanalı). Sinir
bu kanalın içinde içkulak vestibülünün çevresinde öne ve aşağıya dönerken
dış genusunu yapar, bu genu bölgesinde n. facialisin duyusal liflerinin ganglionu
yer alır (genikülat ganglion). Sinir petroz kemiği stilomastoid foramenden
terk eder, öne dönerek parotis bezinin içinden geçer ve dallara ayrılarak
yüzün mimik kaslarına ulaşır.
VII. sinirin
sekretomotor lifleri beyinsapındaki üst salgılatıcı çekirdekten (n. salivatorius
superior) kaynaklanır, beyinsapını n. intermediusla terk eder, sonra n. facialise
katılarak büyük yüzeyel petrozal sinir yoluyla gözyaşı bezini, korda timpani
ve lingual sinir yoluyla submandibuler ve sublingual tükürük bezlerini innerve
eder. Dinin ön 2/3’ünden tat duyusunu getiren lifler lingual sinir ve korda
timpani yoluyla n. facialise katılırlar ve beyinsapında n. tractus solitariusta
sonlanırlar. N. facialisin genellikle dışkulak yolunun önbölümünü içeren çok
küçük bir somatik duyu alanı vardır.
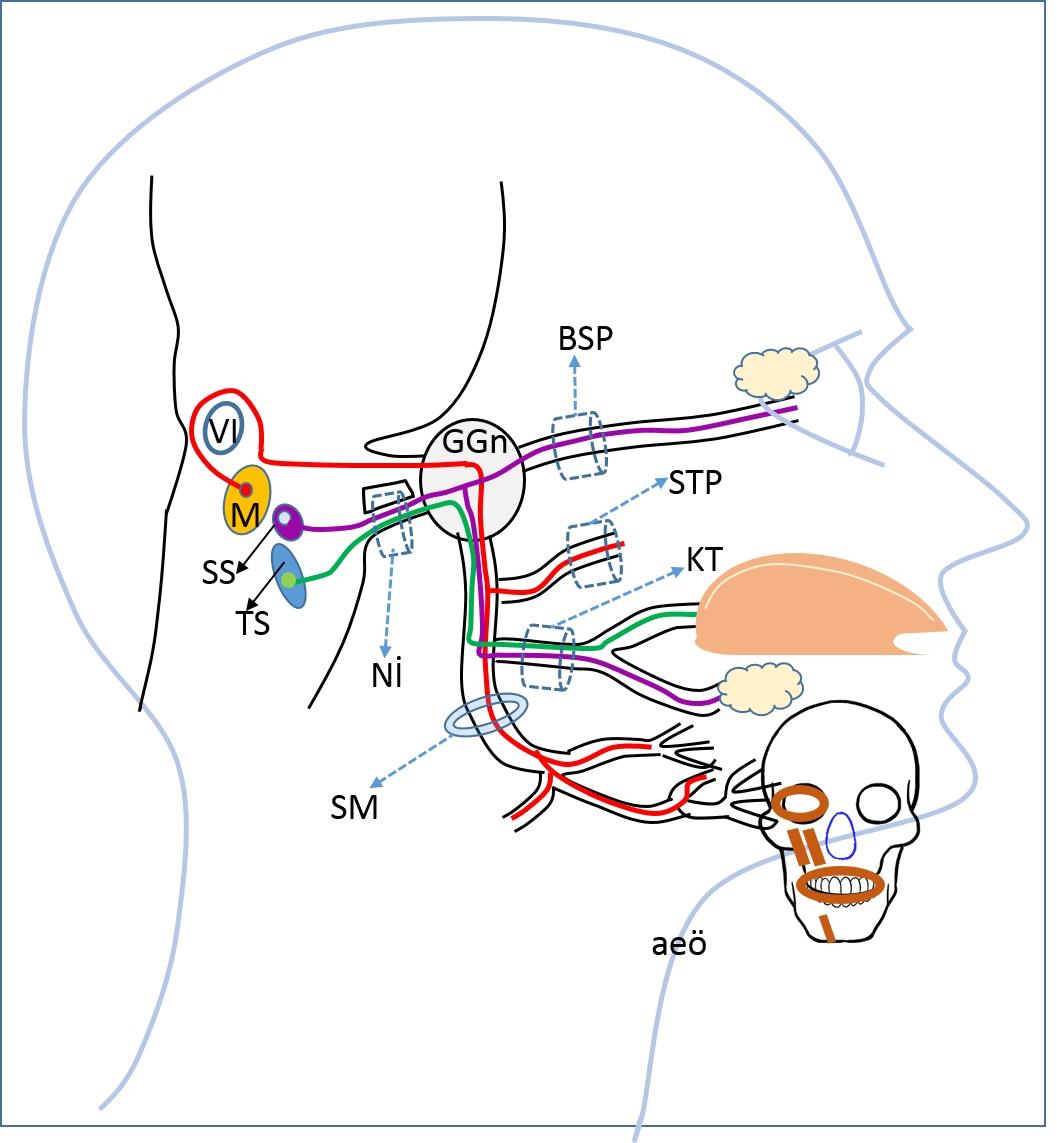
Şekil 4.
VII. Sinir yapıları. BSP: Büyük yüzeyel
petrozal sinir, GGn: Genikülat ganglion, KT: Korda timpani M: Motor çekirdek, Nİ:İntermedius siniri, SM: Stilomastoid foramen, SS: Superior
salivatuvar (üst salgılatıcı) çekirdek, STP: Stapes kasına giden motor sinir,
TS: Traktus solitarius çekirdeği, VI: VI. Sinir çekirdeği.

*Sir Charles Bell. İskoçyalı cerrah
ve anatomist. Mimik kasların fasial sinir tarafından innerve edildiğini göstermiş,
bu sinirin lezyonu ile deney hayvanı ve insanda ortaya çıkan yüz felcini tarif
etmiştir. Bell, spinal ön köklerin motor fonksiyonu olduğunu da göstermiştir (Bell-Magendie kanunu spinal ön köklerin sadece motor,
arka köklerin duyusal olduğunu ifade eder). Adı ‘idyopatik’
yüz felcine, Bell fenomenine ve m. serratus anterioru innerve eden n. thoracicus
longus’a verilmiştir (Bell’in eksternal solunum siniri).
Resim: https://www.wikizeroo.org/index.php?q=aHR0cHM6Ly9lbi53aWtpcGVkaWEub3JnL3dpa2kvRmlsZTpDaGFybGVzQmVsbDAwMS5qcGc
N. Facialis Hasarlarının Klinik Sonuçları
N. facialisin nukleusunu veya nukleusun distalindeki
sinir liflerini tutan lezyonlar periferik tipte yüz felcine neden olurlar.
Bu lezyonlar mimik kaslara giden innervasyonun son ortak yolunu tuttukları
için, sinirin bazı parsiyel lezyonları hariç, genellikle yüzün üst ve alt
yarısını eşit ve belirgin şiddette tutarlar. Merkez sinir sisteminin özellikle
inen motor yolarını tutan lezyonları, hemipleji/hemiparezi başta olmak üzere
MSS hasarının belirti ve bulgularına yol açarken, n. facialis çekirdeğine
inen üst motor nöronların hasarına da neden olabilirler. Bu durum hastanın
hemiparezisinin yanında ikinci planda kalan merkezi tipte yüz felcine
ya da yüzü içeren hemipareziye neden olur. Bu tabloda kuvvetsizlik
alt yüz yarısı kaslarında belirgindir, hastanın alın hareketleri, alın çizgilerinin
derinliği korunur, göz kapatılabilir, sıkılması karşı tarafa oranla biraz
zayıf kalsa bile büyük oranda korunmuştur. Merkezi tipteki yüz felcinde üst
yüz yarısı kaslarının innervasyonunun önemli oranda korunması, motor çekirdeğin
bu kasları innerve eden bölümünün her iki hemisferden innervasyon almasıyla
açıklanmaktadır. Periferik tipteki yüz
felcinde (Bakınız: Sinir Sistemi Semiyolojisi,
Felçler, Şekil 3.3) yüzün alt yarısındaki kasların kuvvet kaybı
nazolabial oluğun derinliğinin azalmasına, ağız köşesinin (aynı tarafa ve
yukarı doğru çeken kasların felci nedeniyle) daha medialde ve aşağıda yer
almasına ve ağzın karşı tarafa doğru çekilmesine neden olur. Yüzün üst yarısındaki
kasların kuvvetsizliği nedeni ile (tam ya da tama yakın felçlerde) göz kapatılamaz,
zorlu şekilde kapatılmaya zorlanırsa açık kalan göz kapağının ardında göz
küresinin yukarıya doğru hareketi gözlenir (Bell* fenomeni). Frontal kasların felci nedeni ile kaş, yukarı hareketi
kısıtlanmış, bazen hafif aşağı çökmüş durumdadır. Aynı nedenle o taraftaki
alın çizgileri düzleşmiştir (Şekil 5). Burada dikkat edilmesi gereken
nokta, tam periferik yüz felci olan bir hastanın bile levator palpebra kasını
gevşeterek üst göz kapağına hafif bir kapama hareketi yaptırabileceği ve
total yüz felcinin kısmi felç ya da merkezi tipte yüz felci olarak değerlendirilmesine
yol açabileceğidir. Bu nedenle hastanın semptomatik tarafta alın çizgilerinin
silinip silinmediğine ve o taraf mimik kaslarında aktif kasılma hareketinin
olup olmadığına dikkatle bakmak gerekir.
N. facialis korda timpaninin ayrılma noktasının üstünde
lezyona uğrarsa, periferik yüz felcine ek olarak aynı taraftaki dil yarısında
tat alma kusuru ortaya çıkar. Hastalar bunu çoğu kez kendiliğinden fark etmez,
tat bozukluğu sorularak veya muayene ile ortaya çıkarılır. Lezyon daha yukarıda
stapes kasına giden dalın proksimalinde yer alıyorsa (Şekil 4) hastanın
pes sesleri daha gürültülü duymasına (hiperakuzi) neden olabilir. Periferik
yüz felci ile gelen hastalarda tat bozukluğu ve hiperakuzi varlığının sorgulanması
lezyonun yerini belirlemeye yardımcı olabilir.

Şekil 5.
Hastadan kaşlarını yukarıya doğru kaldırması
istenmiştir. Sağda kaş hareketinin olmadığına ve alın çizgilerinin kaybolduğuna
dikkat ediniz.
N. Facialisi Etkileyen Hastalıklar
Periferik yüz felcinin açık
ara ile en çok karşılaşılan şekli Bell felci’dir. Bunu kafa travmalarına bağlı
olan fasial sinir lezyonları, infeksiyöz ve inflamatuvar nedenlere bağlı
olanlar, sinirin intrakranial veya ekstrakranial seyrinde tümoral basıya/infiltrasyona
uğraması ile ortaya çıkanlar, diyabet ve gebelik gibi etkisi tartışmalı metabolik
durumlar ve bazı daha nadir durumlar (sarkoidoz, Wegener hastalığı, Sjögren
sendromu, Melkersson-Rosenthal sendromu, lösemi, boyunda karotis arter diseksiyonu
gibi) izler.
Bell
Felci
Bu hastalığa Sir Charles Bell’in* adının verilmesi fasial sinirin anatomisinin bilinmesi konusundaki belirleyici katkıları nedeniyledir. Bell felci, bir taraftaki yüz sinirinin spontan ve akut şekilde ortaya çıkan (genellikle 72 saatten kısa sürede yerleşir) izole (başka nörolojik tutulum bulgusu ile birlikte olmayan) felcidir. Önceleri ‘idyopatik’ yüz felci olarak da isimlendirilen bu durum artık Bell felci olarak anılmaktadır. Oldukça sık rastlanılan bir hastalık tablosu olan Bell felci (insidans 20-40/100 000) cinsiyet ve tutulan taraf açısından önemli farklılık göstermez, yaşlılıkta insidansı biraz daha artar. Bell felcinin nedeni konusunda ileri sürülen görüşler arasında inandırıcılığa en yakın olan iki tanesi, reaktive olan herpesvirüs infeksiyonuna bağlı olması ve Guillain-Barré sendromunun sınırlı bir formu gibi seyretmesine yol açan otoimmün bir patogeneze dayanmasıdır. Diğer muhtemel nedenler arasında Fallop kanalının genel veya kısmi yapısal darlığı ile sinirin iskemisi sayılmıştır. Bu faktörlerin hiçbirisinin etyolojideki rolü kesinleşmediği gibi, tarihsel olarak birçok uygarlığın soğuğa maruz kalmaya bağladığı (‘paralysie faciale a frigore’) Bell felcinde iklimsel etkilerin rolü de açıklık kazanmamıştır.
Bell felcinin başlangıcında ya da öncesindeki bir iki gün içinde kulak ardında, mastoid çıkıntı üzerinde ağrı olabilir (bu ağrı bazen çok şiddetli olur). Bazı hastalarda ise felç ağrısız başlar, hasta ayna karşısına gittiğinde ya da içtiği sıvılar ağzının kenarından aktığında felcini fark eder (ve sıklıkla inme geçirdiği korkusu ile hemen doktora başvurur, bu durum doktora erken başvurulmasını ve tedaviye erken başlanmasını sağlayan olumlu bir faktördür). Felç genellikle birkaç gün içerisinde yerleşir, bazı hastalarda daha uzun sürede yerleşebilmesine rağmen uzun süreli bir progresyonla yerleşim başka nedenlerin araştırılmasını gerektirir. Hastanın felçli dönemde başlıca sorunu yüzünün estetik durumu (ve bu durumda kalma korkusu) iken, fonksiyonel olarak sıvıların ağız içinde korunamayıp felçli taraftan akması, yiyeceklerin ağız içinde iyi manipüle edilememesi (dişler ve yanak arasında birikmesi), göz yaşarması (alt göz kapağının gevşemesi nedeni ile gözyaşının gözyaşı kanalına sevk edilememesi nedeni ile), gözün açık kalmasına bağlı rahatsızlık hissi ve kornea lezyonu oluşması riski gibi sorunları da vardır.
Bell felci, sinirde oluşan hasarın ağırlığına göre değişen ve genellikle aylar süren bir iyileşme süreciyle spontan düzelme gösterir. Olguların %85 kadarı sekelsiz iyileşir, geri kalanında farklı oranlarda sekel kalır. İlk muayene edildiğinde periferik yüz felci kısmi olan, yani hasta yüz yarısındaki mimik kaslarında bir miktar hareket fark edilebilen hastaların felci sonraki günlerde sık takip edilir ve 10-12 gün parsiyel kaldığı gözlenirse bu hastaların sekelsiz tam bir düzelme göstereceği söylenebilir (bazı hastaların klinik bulguları ilk muayeneden sonraki birkaç gün içinde progresyon gösterebilir). Felç başlangıcından sonraki ilk 3 hafta içerisinde düzelmeye başlayan hastalar da tam düzelme gösterirler. Klinik olarak hasta yüz yarısında tam felç gelişen hastaların bir kısmı sekelsiz tam düzelme gösterirken bir kısmı sekelli olarak iyileşir.
Yüz siniri, hasardan geriye kalan sekelin tolere edilebilmesi açısından diğer sinirlerden farklılık gösterir. Birçok sinir için yeterli bulunabilecek düzeydeki kısmi bir işlevsel iyileşme yüz sinirinde olduğunda, eğer yüzde kayda değer bir görünüm kusuruna yol açıyorsa, hasta için önemli sosyal sorunlar oluşturur. Bu nedenle periferik yüz felçlerinde hedeflenen, hastanın sekelsiz tam bir düzelme göstermesidir. Yüz felçlerinden geriye kalan sekeller ikiye ayrılır: geriye kalan kısmi yüz felci ile yüz felci sonrası kontraktür ve sinkineziler. Hemen tüm olgularda Bell felci az veya çok düzelme gösterir. Ancak bazı olguların yüz kaslarında geriye kalan kuvvetsizlik estetik ve bazen fonksiyonel yönden rahatsızlığa neden olabilir (gözün tam kapanamaması nedeni ile devam eden kornea sorunları gibi). Bazı olgularda ise felç geçiren tarafın daha gergin ve ağır hissedilmesi, nazolabial telemin o tarafta daha derin olması ile kendini gösteren ve ‘kontraktür’ olarak isimlendirilen bir durum gelişir. Bu durum sürekli bir tonik kas aktivitesine bağlıdır ve yanlış olarak felç geçirilen tarafın karşı taraf olduğu izlenimi doğurur. Bu hastalarda yüz felci sonrasi sinkinezi adı verilen bir başka klinik tablo daha görülebilir (Şekil 6). Bu durumda felçli taraftaki mimik kasların bir grubuna istemli hareket yaptırıldığında aynı sinirin innerve ettiği bir başka grup kasta kasılma ortaya çıkar. Örneğin ıslık çalma veya konuşma sırasında göz kısılabilir ya da göz kırpma hareketi felç tarafında ağız köşesinin çekilmesine yol açabilir. Bu durumun, yüz sinirinin hasar sonrası tamir sürecinde bir grup kasa innervasyon götürmesi gereken liflerinin distale doğru rejenere olurken farklı bir grup kasa yönlenmesinden (hatalı reinnervasyon) kaynaklandığı düşünülür. Ancak bu durumda yüz sinirinin çekirdeğindeki motor hücrelerde gelişen uyarılabilirlik artışının rolü olabileceği de düşünülmektedir. Eğer hatalı rejenerasyon n. facialisin sekretuvar lifleri arasında olursa hastanın yiyecek düşünmesi veya görmesi ile gözlerinin yaşarması (gustatuvar göz yaşarması-timsah gözyaşı sendromu) veya aynı nedenle yüzün o tarafında terleme (gustatuvar terleme-Frey sendromu*) ortaya çıkabilir (Bu ikinci durum parotis cerrahisi sonrası yüz felçlerinde daha sık görülür).
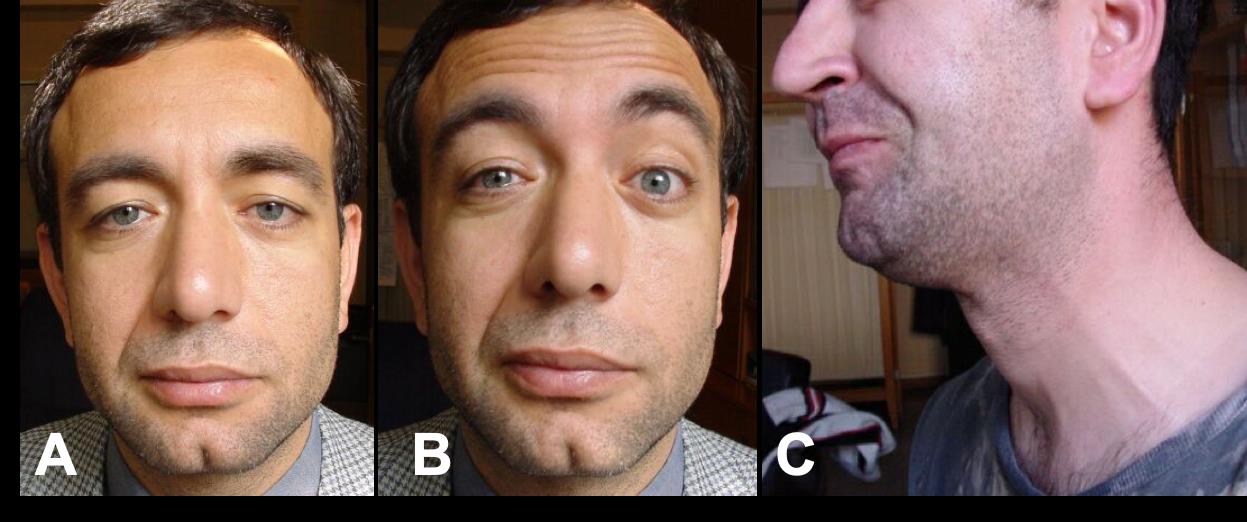
Şekil 6.
A: Sağ taraftan Bell felci geçirmiş ve
sekelli olarak iyileşmiş hastada sağ taraftaki nazolabial oluğun derinleşmiş
olan görünümü (kontraktür) ilk bakışta hastanın sol taraftan felç geçirdiğini
düşündürüyor. B: Hastadan kaşlarını kaldırması istendiğinde sağ göz kısılıyor
ve sağ ağız köşesi sağa, yukarı doğru çekiliyor (sinkinezi). C: Sol tarafta
sinkinezisi olan hastanın gözlerini sıkması istendiğinde ağız köşesi sola
doğru çekilirken sinkineziye sol platisma kası da katılıyor.

*Lucja Frey (1889-1942?). Polonya’nın ilk kadın nörologlarındandır.
Varşova Üniversitesini bitirmiş, buradaki nöroloji kliniğinde çalışırken 1923-1928
yılları arasında 43 makale yayınlamış, bu arada gustatuvar terleme sendromunun
anatomik ve fizyolojik niteliklerini ‘aurikülotemporal sinir sendromu’ olarak
tarif etmiştir. Daha sonra Lwow’a taşınan Frey, muhtemelen 1942 yılında,
ne yazık ki Naziler tarafından başka 400 tıp personeli ile birlikte ortadan
kaldırılmıştır (Reich SG, Grill SE. Neurology 2005;65:E24).
Bell felcinin ayırıcı tanısı periferik tipte yüz felcine neden olan ve Bell felcine göre daha nadir olan diğer nedenlerle yapılır. Bell felcinin tipik ortaya çıkış şekli olan, spontan başlangıçlı izole periferik yüz felcinin en çok 72 saat içerisinde yerleşmesine dikkat edilecek olursa diğer nedenlere bağlı olan periferik yüz felci olma ihtimali çok azalır. Buna karşılık Bell felci tanısından şüphe edilmesini gerektiren alarm işaretleri görüldüğünde bu olasılıklara yönelik araştırmaların hızla yapılması gerekir (Tablo 2). Bu tabloda görülen Bell felci tanısından şüphe ettirecek ve başka tanıları düşündürecek klinik bulgular ve seyir özellikleri olmadıkça kranial görüntüleme yapılmasına gerek duyulmaz. BOS incelemesi de ancak Lyme, HIV (ve nadiren herpes zoster) infeksiyonları, multipl kranial sinir felçlerine yol açan meningeal infeksiyon, inflamasyon ya da karsinomatozis olasılıkları söz konusu olduğunda gündeme gelir.
Klinik nörofizyoloji incelemeleri periferik fasial paralizilerin tanısında ve prognozlarının belirlenmesinde birçok yararlı bilgi sağlayabilir. Ancak, yine de, verecekleri sonuçlar tipik bir Bell felcinde uygulanacak tedavi üzerinde büyük bir değişiklik oluşturmayacağından her hastada yapılmaları gerekmez.
Tablo
2. Bell felcinin ayırıcı tanısı ve bu tanıdan şüphe edilmesi gereken
durumlar
Yavaş yerleşim
Siniri bastıran-infiltre eden bir neden
Tekrarlayan yüz felci1
Kafa travması2
Vertigo, işitme kaybı, tinnitus
VII ve VIII. sinirleri birlikte etkileyen nedenler,
H. Zoster infeksiyonu, serebello-pontin sisterna kitlesi, petroz kemiği etkileyen
lezyonlar
Bilateral yüz felci
Multipl kranial sinir felcine yol açan lezyonlar,
sarkoidoz3, Guillain-Barré sendromu
Diğer kranial sinirlerin tutulması
Multipl kranial sinir felcine yol açan lezyonlar,
beyinsapını tutan merkez sinir sistemi lezyonları
Ekstremitelerde kuvvetsizlik,
bulber bulgular
Dağılımlarına göre beyinsapını tutan merkez sinir
sistemi lezyonları, nöromüsküler hastalıklar
Servikal adenopati
Parotis şişmesi
Parotis tümörleri, sarkoidoz3
Otitis media
Dış kulak yolu, timpan zarı, orofarinkste veziküller
Ramsay Hunt sendromu4
Yüzde şişme, oluklu (skrotal) dil
Melkersson-Rosenthal sendromu1
Lyme hastalığı için endemik bölge, deri döküntüleri,
Lyme hastalığı için diğer belirtiler5
HIV infeksiyonu riski
Yüzde cilt kanseri, parotis tümörleri
Sistemik kanser
Doğuştan beri var olan ve düzelme göstermeyen yüz
felci6
Konjenital fasiyal paraliziler, Möbius sendromu varyantları
1.
Bell felci
%7 oranında aynı tarafta veya karşı tarafta tekrarlar. Ancak tekrarlayan periferik
yüz felci olan hastalarda n. facialisi tutabilecek diğer nedenler araştırılmalıdır.
Bu nedenlerden çok nadir, ancak ünlü olan bir tanesi, tekrarlayan yüz felçleri,
olup geçen yüz ve dudak şişmeleri ve derin oluklu dille karakterize olan
Melkersson-Rosenthal sendromudur (Şekil 7).
2.
Kafa travmaları
pek çok seride periferik fasiyal paralizinin en sık ikinci nedenidir. Yüz
felci kafa travmasından hemen sonra veya günler içerisinde gelişir. Bu nedenle
ayırıcı tanı sorunu olmaz. Ancak bazı hastalarda başlangıçta var olan travmaya
bağlı bilinç bozukluğu, ağır genel durum ve nörolojik defisitler düzeldikçe
fark edilir. Bazı hastalarda görüntüleme yöntemleri travmanın petroz kemikte
yol açtığı fraktür hattı ve diğer lezyonları gösterebilir. (Şekil 8)
3.
Nörolojik
tutulum sarkoidoz olgularının %5’inde görülür (yarısında ilk klinik belirtidir)
ve periferik fasial paralizi bunların en sık görülenidir. Özellikle bilateral
yüz felçlerinde düşünülmelidir. Sarkoidoza bağlı ateş,
parotis şişmesi, anterior uveit ve yüz felci ile seyreden sendrom uveoparotid
ateş (Heerfordt sendromu) adıyla bilinmektedir)
4.
Akut periferik
yüz felci ile gelen her hastada bu bölgeler H. zoster veziküllerinin varlığı
açısından dikkatle incelenmelidir (Şekil 9). Zoster infeksiyonuna
bağlı periferik yüz felci Ramsay Hunt sendromu adı ile anılır. Periferik yüz
felcine sekizinci sinir tutulumunu düşündüren baş dönmesi, kulak çınlaması
gibi belirtilerin eklenmesi bu sendromu daha çok düşündürmelidir. Döküntüsü
olmadan yüz felcine neden olan Zoster infeksiyonları olduğu da bilinmektedir
(Zoster sine-herpete).
5.
Endemik
bölgelerde yaz aylarında görülen periferik yüz felçlerinin %25’inin Lyme hastalığına
bağlı olduğu gösterilmiştir. Bu yörelerde özellikle çocuk hastalarda ve iki
yanlı yüz felçlerinde düşünülmelidir.
6.
Bunların
perinatal travmaya bağlı yüz felçlerinden ayrılması güçlük taşıyabilir. Birçok
olguda Möbius sendromunun diğer bulguları yoktur. Bu şekildeki yüz felçleri
genellikle o taraftaki mimik kas gruplarının bir kısmına sınırlı ve yıllar
boyunca stabildir. Ağır derecede olabilen asimetriye rağmen sinkinezi gelişmez.
Elektromiyografide zayıf kasların olması gereken lokalizasyonda denervasyon
bulgusu ya da herhangi bir başka kas aktivitesi görülmez.
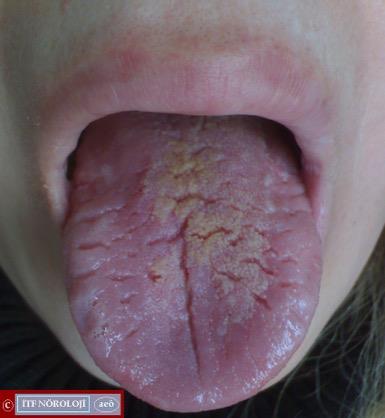
Şekil 7. Melkersson-Rosenthal
sendromu. Derin oluklu dil ile üst dudaktaki ödemli görünüm ve renk değişikliğine
dikkat ediniz.
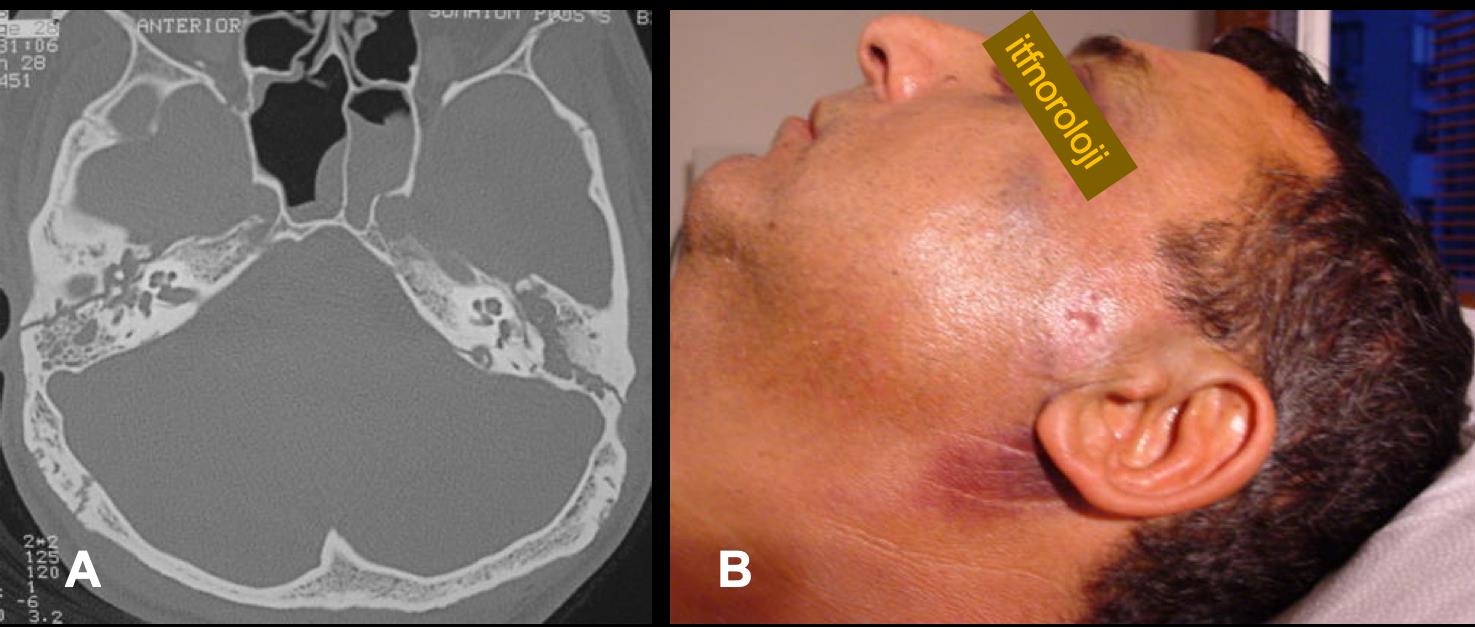
Şekil 8.
A: Travmaya bağlı iki yanlı yüz felci
olan hastanın BT kesitinde her iki petroz kemikten geçen fraktür hatları.
B: Travmatik yüz felci olan hastada mastoid çıkıntı üzerinde cilt altı kanaması.
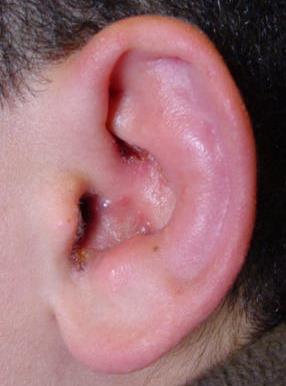
Şekil 9. Ramsay Hunt
sendromunda dış kulak yolu ve kulak kepçesinde döküntüler.
Nadir olarak periferik ve santral yüz felçlerinin
klinik olarak ayırt edilmesi güç olabilir. İğne elektromiyografisi ve motor
iletim incelemeleri ile ilgili yüz kaslarını innerve eden motor aksonların
kaybının gösterilmesi, periferik tipte yüz felcinin tanınmasına yardımcı olabilir.
Bu amaçla kullanılabilecek motor iletim bulguları 5. günden itibaren, iğne
elektromiyografisi bulguları ise haftalar sonra ortaya çıkar. N. facialisi oluşturan motor liflerin intraaksiyal bir
lezyon tarafından beyinsapının içinde ya da sisternal, petrozal ve periferik
segmentlerde tutulduğunun ayırt edilmesinde transkranial manyetik uyarım yöntemi
yararlı olabilir (sisternal segmentin akut lezyonlarında
manyetik uyarılabilirliğin azalması, merkez sinir sistemi lezyonlarının
bazılarında merkezi iletim süresinin uzaması).
Elektrofizyolojik incelemelerin asıl yararlı olduğu
alan, Bell felcinde prognoz belirleme, yani sekelli olarak iyileşecek hastaların
ayırt edilmesidir. Bu hastalar tam yüz felci ile gelen ya da takip sırasında
felci tama dönüşen olgulardır. Bu amaçla, klinik olarak görülemeyen hafif
kas aktivitesinin iğne elektromiyografisi ile gösterilmesi sinir bütünlüğünün
bir derece korunduğuna işaret ederken, başlangıçta kayıp olup hızla alınır
hale gelen göz kırpma refleksi de iyi prognozu göstermede kullanılabilir.
Prognoz belirlemek için kullanılan en basit ve güvenilir yöntem kayıt elektrodlarının
sağ ve sol taraf yüz yarısında mimik kaslar üzerine simetrik şekilde olarak
yerleştirilmesi (en çok m. nasalis kullanılır) ve yüz sinirinin tragus önünden
ya da stilomastoid fossadan supramaksimal uyarımı ile yapılır. Değerlendirme,
elde edilen bileşik kas aksiyon potansiyellerinin (BKAP) büyüklüklerinin ölçülmesi
ile yapılır. Felç olan tarafta BKAP karşı tarafın %10’undan daha küçükse
(yani hasta tarafta yaklaşık %90 veya daha fazla akson hasarı varsa) hastanın
sekelli olarak iyileşeceği öngörülür. Bu yöntem KBB literatüründe ENoG veya
EEMG olarak bilinmektedir. Yüz felci sonrası sinkinezilerin gelişimi için
hasta tarafta daha iyimser amplitüd oranlarının (%40 kadar) bile yeterli olabileceği
gösterilmiştir.
Yüz felci sonrası sinkinezilerde, sinkinezinin elektrofizyolojik
karşılıkları gösterilebilir. Bunlardan birisi iğne elektrod bir mimik kas
içerisinde iken başka mimik kasların aktivasyonu ile o kasta senkron motor
ünite aktivitesinin ortaya çıkmasıdır. Diğer yöntem, kayıt elektrodu yine
bir mimik kas içerisinde iken başka bir mimik kası innerve eden bir fasiyal
sinir dalının uyarılması ile anormal bir geç yanıtın kaydedilmesi, ya da kayıt
elektrodu bir perioral veya mental mimik kasta iken supraorbital sinirin uyarılması
ile göz kırpma refleksinin alt yüz yarısı kasına yayıldığının gösterilmesidir.
Bu anormal yanıtların n. facialis üzerindeki bir noktadan mı yoksa sinirin
çekirdeğinden mi kaynaklandığı tam olarak bilinmemektedir (Şekil
10). Benzer sinkinetik bulgular hemifasiyal spazmda da bulunur, ancak
yüzün diğer istemsiz hareketlerinde (blefarospazm, miyokimi, tik vb) görülmez,
bu nedenle elektromiyografi yüzün istemsiz hareketleri için iyi bir ayırıcı
tanı yöntemi olarak kullanılabilir.
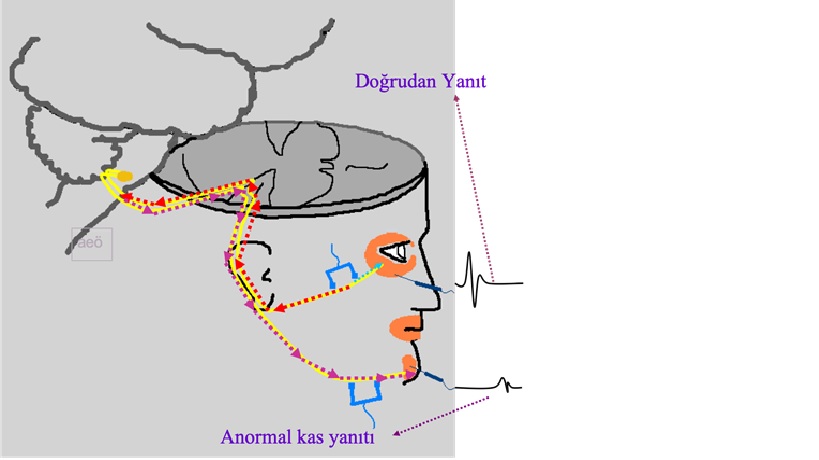
Şekil 10. Anormal kas yanıtı. N. facialisin zigomatik dalının
uyarılması ile bu dalın innerve ettiği orbicularis oculi kasından erken latanslı
doğrudan yanıt kaydediliyor. Merkeze doğru giden uyarım ise, felç sonrası
sinkinezisi veya hemifasial spazmı olan hastada proksimal bir noktadan dönerek
mandibuler dal innervasyonlu kasta geç latanslı anormal bir motor yanıtın
alınmasına neden oluyor.
Bell felcinin tedavisinde yararı kanıtlanmış tek
tedavi kortikosteroid uygulamasıdır. Kontrollü çalışmalar kortikosteroidlerin
iyileşme hızını ve sekelsiz iyileşme oranını arttırdığını göstermiştir. Bu
çalışmalarda kullanılan prednizolon dozu 10 gün süre ile 2X25 mg veya 5 gün
60 mg, sonra 10. güne kadar günde 10 mg düşürülmesi şeklindedir. Tedaviye
antiviral ajan eklenmesinin sekelsiz iyileşme oranını değiştirdiğine yönelik
bilgiler halen yetersizdir. Ancak, sinkinezi gibi geç komplikasyonları azalttığına
ilişkin bazı bilgiler mevcuttur ve bu ajanlar giderek daha sık olarak verilmektedir.
Bu amaçla kullanılabilecek ilaçlar asiklovir, valasiklovir, famsiklovir ve
brivudin’dir. Emilimi asiklovirden daha iyi olan valasiklovir poliklinikten
takip edilen hasta için daha iyi bir seçim olabilir (3X1000mg, 7-10 gün).
Fasiyal sinirin cerrahi dekompresyonunun Bell felcinin prognozuna olumlu katkısı
olduğuna dair bilimsel kanıt yoktur.
Felcin ilk birkaç gününde hastanın ağrılarına (mastoid
çevresi ağrıları uygulanmaya başlayan steroidlerden veya nadiren eklenmesi
gereken düşük doz nonsteroid antiinflamatuvarlardan yararlanırlar) ve gözün
açık kalmasından kaynaklanan sorunlarına yönelinir. Göz gündüz sık aralıklı
damlalarla ve gece kullanılan yağlı jel ve damlalarla nemli tutulur ve/veya
geceleri kapatılabilir. Gereğinde bir oftalmologdan yardım alınır. İlk günlerden
sonra yüz kasları ve yüzün yumuşak dokularına pasif egzersizler yaptırmak
ve sonra ayna karşısında aktif egzersizlere geçmek yardımcı olur. Yüz felci sonrası sinkineziler bu hareketleri azaltmaya
yönelik egzersizlerden ya da dikkatle uygulanan botulinum toksini uygulamasından
yararlanabilirler.
Hemifasial
Spazm
Bir yüz yarısındaki düzensiz klonik spazmlarla karakterize istemsiz bir harekettir. Genellikle perioküler kaslardan başlayıp alt yüz yarısına yayılır, klonik kasılmalar her kasılmada bu kasılmaya katılan tüm kaslarda aynı anda görülür, başlangıçta göz çevresinde daha ince ve seyrek kasılmalar halinde iken aylar ve yıllar geçtikçe daha sık ve o yüz yarısındaki kasların büyük kısmını tutan kasılmalar halini alır, hatta zaman zaman daha uzun süreli tonik kasılmalar görülür (Bakınız: Sinir Sistemi Semiyolojisi, İstemsiz Hareketler). İstemsiz hareketler yüz kaslarının konuşma, ıslık çalma gibi istemli hareketleri sırasında belirginleşir, sıkıntı-gerginlik hallerinde artar. Klonik ve tonik klonik kasılmalar aylar-yılar içinde artış gösterebilir ya da bir aşamadan sonra aynı kalır, ancak seyrinde kayda değer bir remisyon görülmez. Vasküler kökenli olan olgularda (aşağıya bakınız) hastanın bilinci tamamen yerindedir ve eşlik eden başka bir nörolojik bulgu yoktur. N. facialisin muayenesinde de genellikle mimik kasların kuvvetsizliği görülmez. Ancak olguların bir kısmında yukarıda yüz felcinin sekelleri arasında anlatılan farklı mimik kaslar arasında sinkinezi bulguları (ve bunların elektrofizyolojik karşılıkları) saptanabilir. Bu nedenle hasta için önemli bir sağlık sorunu oluşturmaz, ancak yüzünde oluşan kronik şekil bozukluğu ciddi bir sosyal sorun yaratır, az sayıda hasta ayrıca istemsiz hareketleri hissedip onlardan rahatsızlık duyar.
Hemifasiyal spazmın nedeni, olguların büyük kısmında fasiyal sinirin beyinsapına girdiği bölgede kıvrımlı bir damarın kronik basısıdır. Bu bölgedeki kronik fokal demiyelinizasyon ve ona eşlik eden diğer patofizyolojik süreçler (efaptik iletim ve ektopik eksitasyon) bası bölgesinden elektriksel deşarjların ortaya çıkmasına veya (daha az olasılıkla) beyinsapındaki n. facialis çekirdeğinin aşırı uyarılabilir hale gelerek deşarj üretmesine yol açarlar. Bu cins basıları arka çukurdaki doliko-ektatik arterler daha kolay yaptığından hemifasiyal spazm daha çok orta yaşın üstündeki hipertansif kişilerde görülür. Daha az sayıdaki hastada hemifasiyal spazmın nedeni ponto-serebellar sisternada yer alan yer kaplayıcı bir lezyondur. Bu nedenlerle her hemifasiyal spazm olgusuna arka çukur yapılarını ayrıntı ile inceleyen parenkimal ve anjiografik MR görüntülemeleri yapılmalıdır.
Hemifasiyal spazmın ayırıcı tanısında yüz felci sonrası sinkineziler (sinkinezi fazla ise göz kırpmaya eşlik eden ağız çekilmeleri spazm zannedilebilir, ‘yüz felci sonrası hemifasiyal spazm’ olarak yanlış şekilde isimlendirilen olguların çok büyük kısmı bu gruptadır), blefarospazm, tikler, fasiyal miyokimi ve yüzü içeren fokal nöbetler yer alır (Bakınız: Sinir Sistemi Semiyolojisi, İstemsiz Hareketler).
Hemifasiyal spazm tedavisinde karbamazepin, klonazepam, gabapentin gibi antikonvulzif ilaçlar ve baklofen denenebilir, fakat genellikle çok az etkili olurlar. Uygun mimik kaslara uygun aralıklarla uygulanan botulinum toksini ile genellikle iyi sonuç alınır. Bu tekrarlayıcı uygulamadan sıkıntı duyan, genç, tıbbi olarak uygun ve bir arka çukur ameliyatı olmaya istekli hastalarda bası yapan damarın fasiyal sinirden cerrahi olarak uzaklaştırılması genellikle kalıcı çözüme ulaşılmasını sağlar.
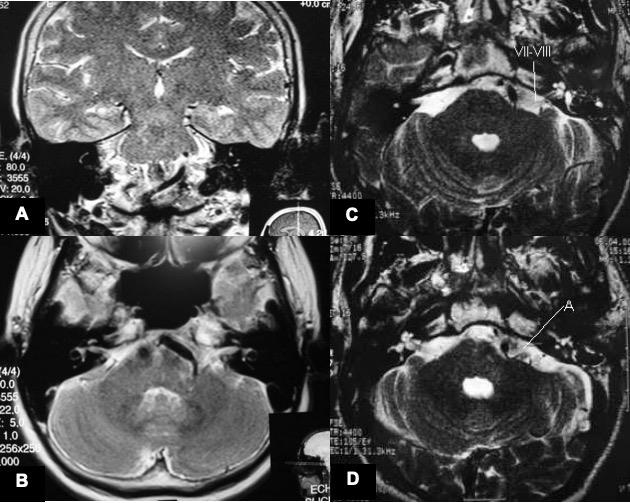
Şekil 11. Hemifasial spazmda
T2A MR kesitleri. A ve B: Sol pontoserebellar
köşede sinir kökü giriş bölgesine doğru kıvrımlanan baziler arter izleniyor. C: Sol pontoserebellar köşede ponstan internal akustik
kanala doğru uzanan VII-VIII sinir kompleksi işaretlenmiş. D: Bu sinirlerle
yakın ilişkisi olan damar kıvrımı görülmekte (A).
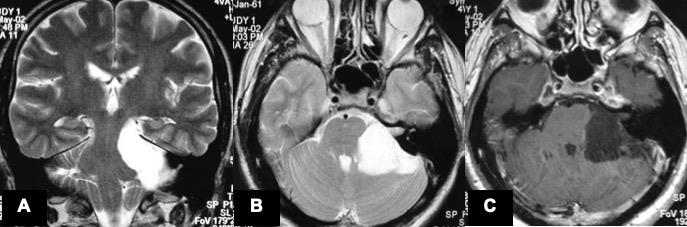
Şekil 12. Sol pontoserebellar köşede sadece hemifasiyal spazma
neden olmuş kistik lezyon (A: T2A transversal, B: T2A koronal, C: T1A kontrastlı
transversal kesit).
Fasial
Miyokimi
Yüz kaslarının bir grubunun üzerindeki deride fark edilen ince, düzensiz, sürekli seyirme şeklinde hareketlerdir. Başladıklarında aynı kas grubu üzerinde günlerce devam edebilirler.
Bir ağrı ve duyu kusuruna da neden olmadıklarından hasta tarafından bile genellikle tesadüfen fark edilirler.
Fasial miyokimi iki farklı lokalizasyondaki nedenlere bağlı olarak ortaya çıkar: beyinsapı içi lezyonlar ve periferik nöropatiler. Fasial miyokimiye yol açan beyinsapı lezyonu genellikle bir multipl skleroz (MS) plağıdır (Şekil 13). Bu nedenle fasial miyokimi en sık olarak MS hastası olan bir genç bireyde, daha nadir olarak ta MS’in ilk belirtisi olarak ortaya çıkar. Bazı hastalarda fasiyal miyokimiye aynı tarafta yüz kaslarında gerginlik ve nazolabial telemin derinleşmesi ile giden fasial kontraktür eşlik eder (yukarıda Bell felci sekelleri arasında anlatılmıştır). Benzer bir klinik tablo beyinsapı içinde yer kaplayan lezyonlarda da görülür, bu nedenle fasial miyokimi ile gelen tüm hastalarda kranial MR incelemesi yapılmalıdır.
N. Facialisin periferik segmentlerini tutarak fasial miyokimiye yol açan nedenler nadirdir. Bunlar arasında en sık rastlanan, Guillain-Barré sendromunun seyri sırasında yüz kaslarında görülebilen ve sıklıkla iki yanlı olan miyokimilerdir. Hastanın mevcut polinöropatiye ait daha genel belirti ve bulguları olduğundan bunların ayırıcı tanısı sorun yaratmaz. Diğer nedenlere bağlı fasial miyokimiler genellikle tek yanlıdır). Nadiren siniri petroz kemik segmentinde ya da daha distalde tutan yer kaplayıcı lezyonlar miyokimiye neden olabilirler (Şekil 13).
Merkezi nedenli (beyinsapı lezyonlarına bağlı) fasial
miyokimilerin iğne elektromiyografisinde birbirinden bağımsız çok sayıda elektriksel
boşalımın ya da boşalım grubunun yoğun deşarjları görülür. Buna karşılık
sinirin periferik segmentlerindeki nedenlere bağlı fasiyal miyokimilerde,
diğer periferik sinir lezyonlarına bağlı miyokimilerde olduğu gibi (radyasyon
pleksopatisi, edinsel demiyelinizan polinöropatiler, nadiren tuzak nöropatileri)
oldukça izole şekilde ayırt edilebilen ritmik boşalım grupları izlenir.
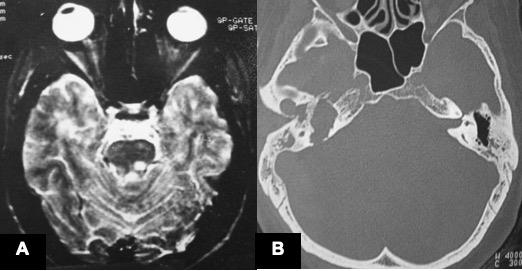
Şekil 13. A: Sol
fasial miyokimisi olan multipl sklerozlu hastanın T2A transversal MR kesitinde
sol pons tegmentumunda plak gürülüyor. B: Sağda mimik kaslarında hafif kuvvetsizlik
ve miyokimiler olan hastanın BT kesitinde sağ petroz kemiği haraplayan kolesteatom
görülmekte.
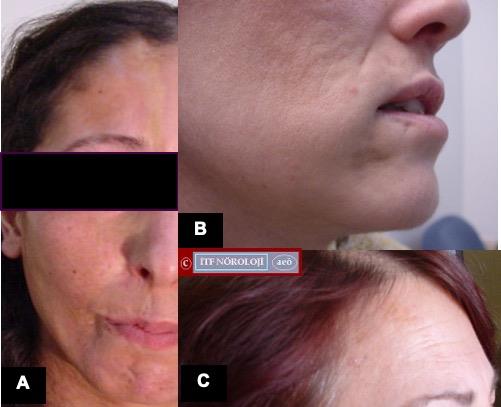
Şekil 14. Parry-Romberg Sendromu. A: Sağda saç sınırından
çene ucuna kadar devam eden paramedian atrofik lezyon, B: Dudak altında sağda
lokal atrofik lezyon, C: Sağda alından saçlı deriye doğru devam eden atrofik
lezyon. A ve B aynı tarafta hemimastikatuvar spazmla gelmiştir.
Parry-Romberg
Sendromu (Fasial Hemiatrofi)
Yüzün bir tarafında ya da nadiren iki yanlı olarak
deri-derialtı dokusunun genellikle lineer, bazen de noktasal olarak atrofiye
uğraması ile seyreden bir tablodur. Yüzeyel dokuların atrofisi nedeniyle alttaki
derialtı dokusu daha koyu renkli görünür. Atrofi bölgesine giren saçlar ve
bazen dişler kaybedilebilir. Alttaki kas ve kemik dokusu genellikle etkilenmez.
Görünümü nedeni ile lokalize skleroderma ya da morphea olarak
da isimlendirilen bu lezyonlar, bir lipodistrofi formudur. Ancak vücut üzerindeki
dağılım özellikleri bir nöral faktörün de etkili olduğunu düşündürür. Genel
olarak nörolojik bir bulgu görülmez. Nadir olarak, aynı taraftaki hemisfere
atfedilecek fokal nöbetler, migren atakları, trigeminal nevralji gibi durumlar
bildirilmiş olmakla birlikte, bunların morphea ile ilişkisi iyi bilinmemektedir.
Morphea ile ilişkisi oldukça iyi bilinen nadir bir sendrom hemimastikatuvar
spazm’dır. Bu tabloda aynı taraftaki çiğneme kaslarının, devamlı şekilde
seyirip kasıldığı gözlenir. Bu hareketler unilateral ve sadece çiğneme kaslarına
sınırlı olmaları, bu kasların büyük kısmını içermeleri ve devamlı olmaları
ile yüzü içeren diğer istemsiz hareketlerden ayrılırlar. Morphea nedeni ile
subtemporal fossanın yumuşak dokularında ortaya çıkan atrofi ve sertleşmenin,
çiğneme kaslarına giden V. sinir dallarını sıkıştırarak hemimastikatuvar spazma
yol açtığı düşünülmektedir.
Multipl Kranial
Sinir Felçleri
Birden çok kranial sinir beyinsapının içindeki ve dışındaki lezyonlar tarafından hasara uğratılabilir. Beyinsapı içi (intrameduller) lezyonlara ait bulgular, bu sinirlerin seyrine ait anatomik bilgilerden yararlanılarak lezyonun yerinin lokalize edilmesine yardımcı olur (VI. ve VII. kranial sinir felçlerinin birlikte olmasının aynı tarafta pons tegmentumuna işaret etmesi gibi). Beyinsapı içerisindeki lezyonlar, bekleneceği gibi, uzun traktusları tutarak çapraz beyinsapı sendromlarına ve bu nispeten dar alanda yer alan diğer çekirdek ve bağlantıları etkileyerek oldukça zengin nörolojik tablolara neden olurlar (Bakınız: Sinir Sistemi Semiyolojisi).
Beyinsapının dışında yer alan (ekstrameduller) ve multipl kranial sinir felcine yol açan nedenler arasında, subaraknoid mesafede birbiri ardına bu sinirleri infiltre eden ya ya inflamasyona yol açan etkenler (kronik seyirli menenjitler ve meningeal karsinomatozis gibi), kranial sinirlerin doğrudan infeksiyonları veya otoimmün sürece bağlı hasarları (viral veya parainfeksiyöz kranial nevritler), kafa tabanından infiltrasyon ve lokal yayılım yoluyla kranial sinirleri etkileyen ya da sinirler boyunca taşınan çoğu habis yapılı lezyonlar, dura ve dural sinüslerin infeksiyon ve inflamasyonları (kavernöz sinüs tromboz ve tromboflebitleri, Tolosa-Hunt sendromu) sayılabilir (Tablo 3). Nedene bağlı olarak, birden çok kranial sinir ardarda birkaç gün içerisinde hızla, ya da haftalar-aylar boyunca yavaş bir şekilde etkilenebilir. Uzun traktuslar ve beyinsapı içindeki bağlantılar erken dönemde etkilenmediği veya az zarar gördüğü için bunlara ait nörolojik bulgular yoktur veya siliktir. Ağır ve yaygın menenjit, meningeal infiltrasyon tablolarının ileri dönemlerine kadar bilinç bozuklukları da nadirdir. Yaygın meningeal tutulum varlığında tendon reflekslerinin kaybı, epileptik nöbetler gibi diğer belirti ve bulgular gelişebilir. Tablo 3’te görüldüğü gibi, multipl kranial sinir felçlerine neden olan etkenler geniş bir spektruma yayıldıklarından, genellikle önce ayrıntılı bir anamnez ve nörolojik muayene ile tutulumun seyir ve alanı belirlenir, uygun görüntüleme yöntemleri (konrastlı kranial ve birçok kez spinal MR) ve gereğinde beyin omurilik sıvısı incelemeleri (biyokimyasal, sitolojik ve gereğinde mikrobiyolojik, serolojik) ile araştırmalar sürdürülür. Birçok kez nörolojik tabloya neden olan primer patolojik süreci ortaya koymak için tahmin edilen nedenlere yönelik daha genel araştırmaların yapılması gerekir.
Tablo 3. Multipl kranial sinir felcinin ekstrameduller nedenleri
(Kaynak 11’den)
Meningeal süreçler
Karsinomatöz ve lenfomatöz menenjitler, sarkoidoz,
Wegener granülomatozu
İnfeksiyöz radikülitler
Tüberküloz, funfal, sfiliz, Lyme
İdyopatik pakimenenjit
Kafa tabanında kranial sinirleri etkileyenler
Solid tümör metastazları ve lenfoma infiltrasyonları
Lokal yayılım
Nazofarenks tümörü, kordoma, sarkoma
Travma
Vasküler olaylar
Karotis arter diseksiyonu, juguler ven trombozu
Kemiklere ilişkin bozukluklar
Paget, baziler invaginasyon, Arnold-Chiari, diğer
Sinir içi nedenler
İğ hücreli, bazal hücreli, parotis ve skuamöz hücreli
kanserlerin perinöral yayılımı
Granülomatöz ve infeksiyöz hastalıklar
Listeria, sarkoidoz, Wegener granülomatozu, difteri,
HIV, Lyme hastalığı, CMV infeksiyonu (AIDS ile birlikte), Sjögren sendromu,
idyopatik
Herpes Zoster, diğer viral ve post-infeksiyöz inflamatuvar
(GBS) lezyonlar
Mikst bağ dokusu hastalığı
İdyopatik
Orbital olmayan sinirleri tutan Tolosa-Hunt benzeri
sendromlar
Postinfeksiyöz, parainfeksiyöz
KAYNAKLAR
1.
Beal MF, Hauser SL. Trigeminal
Neuralgia, Bell’s Palsy, and Other Cranial Nerve Disorders. İçinde: Hauser
SL, Josephson SA. Harrison’s Neurology in Clinical
Medicine. New York, McGraw Hill, 2017. s: 481-506
2.
Bendtsen L ve ark. European
Academy of Neurology Guideline on Trigeminal Neuralgia. Eur J Neurol 2019;
26: 831–849
3. Cajal SR. Histologie du système nerveux de l'homme & des vertébrés, Paris, Maloine, 1909 (https://archive.org/details/histologiedusyst01ram/page/n5)
4. Celik M, Forta H, Vural Ç. The development of synkinesis after facial nerve paralysis. Eur Neurol 2000;43:147-151
5.
Carpenter MB. Human Neuroanatomy
7th Ed, Baltimore, Williams&Wilkins, 1976. s: 356
6.
Eboli P1, Stone JL, Aydin S, Slavin KV. Historical characterization of trigeminal neuralgia. Neurosurgery 2009; 64:1183–1187
7. Gagyor I, Madhok VB, Daly F, Sullivan F. Antiviral treatment for Bell's palsy (idiopathic facial paralysis). Cochrane Database Syst Rev. 2019;9:CD001869.
8.
Heckmann JG, Urban PP, Pitz
S, Guntinas-Lichius O, Gágyor I. The Diagnosis and Treatment of Idiopathic
Facial Paresis (Bell's Palsy). Dtsch Arztebl Int 2019;116:692-702
9.
Oge AE, Yayla V, Demir GA,
Eraksoy M. Excitability of facial nucleus and related brainstem reflexes in
hemifacial spasm, post-facial palsy synkinesis and facial myokymia. Clin
Neurophysiol 2005;116:1542-1554
10. Reich SG. Bell’s palsy. Continuum (Minneap Minn) 2017;23:447–466
11.
Ropper A, Samuels MA, Klein
JP, Prasad S: Adams and Victor’s Principles of Neurology 11th Ed. New York,
McGraw-Hill, 2019. s: 1389-1397
12.
May M, Schaitkin BM. The
Facial Nerve, New York, Thieme, 2000.
13.
Zhang W, Xu L, Luo T, Wu
F, Zhao B, Li X. The etiology of Bell's palsy: a review. J Neurol 2019 . doi:
10.1007/s00415-019-09282-4.