KAFA
İÇİ BASINCI DEĞİŞİKLİKLERİ
Yazanlar:
Pulat Akın Sabancı, Betül Baykan, Talat Kırış
Son
Güncelleştirme tarihi: 23. 03. 2019
Kafa
içi basınç artması sendromu (KİBAS) pek çok nörolojik ve nöroşirürjikal hastalığın
gelişim sürecinde bir son ortak yol olarak karşımıza çıkar. Nadiren kendiliğinden
iyileşmeler görülse de genelde ilerleyici bir tablodur. KİBAS’a yol açan
hastalık ve/veya KİBAS’ın kendisi tedavi edilmezse hastanın ölümüne veya
körlük gibi nörolojik bir sekel gelişmesine yol açabilir. Bir sendrom olarak
KİBAS’ı ele almadan önce intrakranyal basınç (İKB) ile ilgili temel fizyolojik
ve fizyopatolojik mekanizmaların anlaşılması gereklidir. Bölümün en sonunda
intrakranyal hipotansiyon yani kafa içi basınç azalmasına da ayrıca değinilecektir.
TEMEL
FİZYOLOJİK VE FİZYOPATOLOJİK MEKANİZMALAR
Normal
İntrakranyal Basınç
İKB,
intrakranyal olarak doğrudan beyin parenkiminden, epidural veya subdural
mesafeden ya da en sık yapıldığı şekliyle lateral ventriküldeki beyin omurilik
sıvısından (BOS) ölçülen basınçtır. Normal koşullarda yan yatan ve başı lomber
bölgeyle aynı hizada bulunan bir insanda lomber ponksiyonla (LP) lomber subaraknoid
mesafeden ölçülen basınç, intrakranyal mesafeden ölçülen basınca eşittir.
Ölçülen basınç mmHg, mmH20 veya kPa birimleriyle ifade edilir.
10 mmHg, 136 mmH2O ‘ya ve 1.3 kPa’ ya eşittir. Ortalama BOS basıncı
150 mmH2O’dur ve normal kişilerde 70-200 mmH2O arasındadır.
Normalin üst sınırı 250 mmH2O olarak da alınmaktadır. Erişkinlerde
normal İKB 0-15 mmHg, kafatası sütürleri henüz kapanmamış bebeklerde ise
0-5 mmHg olarak da kabul edilebilir.
Kranyum
intrakranyal boşluğu sert bir kabuk olarak çevreler. Bu rijid yapıyı başlıca
beyin parenkimi, BOS ve kan doldurur. Falks ve tentoryum kranyum içinde yarı
rijid bir yapı oluşturur. Foramen magnum başta olmak üzere diğer küçük foraminalar
aracılığıyla kranyum içi ve dışı arasında bağlantı olmakla beraber, intrakranyal
hacim-basınç ilişkilerini anlamak açısından kranyal boşluk kapalı bir alan
olarak kabul edilebilir.
Monro-Kellie
Doktrini
1783
yılında anatomist Alexander Monro* tarafından ortaya atılan ve sonrasında
1825 yılında patolog George Kellie tarafından geliştirilen doktrine göre
beyin, BOS ve kan hacimlerinin toplamı kranyum içinde sabit bir toplam hacmi
oluşturur. Bunlardan birindeki artış, diğerlerindeki eşit azalma ile dengelenmelidir.
V hacim olarak ele alındığında aşağıdaki eşitlik Monro-Kellie doktrinini
tanımlar.
VBeyin +
VBOS + VKan = Sabit
Bu
eşitlikte beyin yaklaşık 1400 cc’lik bir hacimle toplam hacmin %80’ini oluştururken,
BOS ve kan yaklaşık 150 ml ile kalan %20’lik hacmi eşit olarak paylaşırlar.
Bu eşitliğe intrakranyal boşlukta gelişen bir kitleyi (örneğin hematom ya
da tümör) eklediğimizde Monro-Kellie doktrini aşağıdaki gibi ifade edilir.
VBeyin +
VBOS + VKan + VKitle = Sabit
Sıvıların
hacim-basınç ilişkilerini belirleyen fizik yasalarına göre bu rijid boşlukta
bulunan hacimlerden birinde artış olduğunda önce BOS ve kan hacminde kompensatuvar
bir azalma olur. BOS intrakranyal kompartmandan tekal saka doğru, kan ise
intrakranyal alandan ekstrakranyal alana doğru çıkmaya çalışır. Ancak hacim
artışı sürdüğünde ve daha fazla uzaklaştırılabilecek kan ya da BOS hacmi kalmadığında
İKB da eksponensiyal bir artış olur (Şekil 1 ve 2).
*Alexander
Monro (Secundus)
(1733-1817). Yüz yirmi altı yıl boyunca Endiburgh Üniversitesi anatomi kürsüsünün
başkanı olan üç Monro’nun ikincisidir. Edinburgh Felsefe Cemiyeti toplantısında
sunduğu makalesinde (1764) ve daha sonra ‘Sinir Sisteminin Yapısı ve İşlevleri
Üzerine Gözlemler’ isimli kitabında (1783) lateral ventriküller arasındaki
ilişkiyi tarif etmiş ve günümüzde her tıp öğrencisinin bildiği Monro forameni
onun adını almıştır.

Henry Raeburn’un
resiminde James Heath’in
oymabaskısı, Kaynak:
https://www.wikizero.com/en/Alexander_Monro_(secundus)
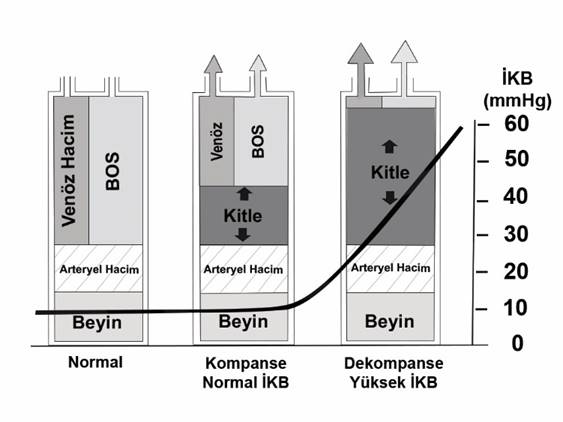
Şekil 1. İntrakranyal
boşluğun %80'ini beyin, kalanını da eşit olarak kan ve BOS doldurur. İntrakranyal
yer kaplayıcı bir kitle geliştiğinde önce ventrikül ve sisternalardaki BOS
spinal boşluğa doğru yer değiştirir, ardından kanın başlıca venöz komponenti
kranyum dışına itilir. Bu durum gelişen kitleye yer kazandırır ve intrakranyal
basınç (İKB) artmaz. Kitle büyümeye devam ettiğinde kompensatuvar olarak
yer değiştirebilecek hacim kalmaz ve İKB artar.

Şekil 2. İntrakranyal
hacim-basınç ilişkisini gösteren eğri. İntrakranyal boşlukta hacim artışı
olduğunda, belli bir noktaya kadar, BOS ve kanın kranyum dışına kaçmasıyla
İKB artışı tamponlanır. Ancak bu noktadan sonra küçük hacim artışları (dV),
giderek artan oranlarda (dP) basınç artışına neden olur
Beyin
Elastansı ve Kompliyansı
Beyin
elastansı intrakranyal hacimdeki birim yükselmeye bağlı, intrakranyal basınçtaki
birim yükselmeyi ifade eder ve dP/dV olarak gösterilir. Kompliyans ise bunun
tersidir ve dV/dP olarak gösterilir. Kompliyans beynin artmakta olan bir
hacmi tolere edebilme kapasitesini gösterir. Sıkışık bir beyinde kompliyans
düşüktür. İKB artışını düşüren mekanizmalar kompliyansı arttırır. Buna karşılık
yüksek elastanstan söz edildiğinde küçük bir hacim eklenmesiyle basınçta
ciddi bir artış olacağı anlaşılır. Kavrama kolaylığı olması açısından kompliyans
beynin toleransı gibi düşünülebilir.
Basınç-Hacim
İndeksi - (BHİ)
(Pressure-Volume Index – PVI)
İntraventriküler
olarak yerleştirilmiş bir kateterden ventriküle, saniyede 1 ml serum fizyolojik
eklendiğinde basınçta olan artış miktarına hacim-basınç cevabı (volume-pressure
response – VPR) adı verilir. Normal koşullarda 0-2 mmHg/ml’dir. Dört mmHg/ml
ve daha yüksek değerler düşük beyin kompliyansını gösterir. BHİ kranyospinal
aksa eklendiğinde basınçta 10 kat artışa neden olacak hacmi ifade eder. BHİ=V/(logP1/P2)
formülü yardımıyla hesaplanır. Burada P1 ilk basıncı, P2 ise belirli bir
hacim (V) enjekte edildikten sonra ulaşılan basıncı ifade eder. BHİ’nin
normal değeri 26 ml’dir. 13 ml’den daha düşük değerler kompliyansın ciddi
olarak azaldığını gösterir.
Beyin
Perfüzyon Basıncı (Cerebral Perfusion Pressure – CPP)
Herhangi
bir dokunun perfüzyon basıncı, o dokuda bulunan vasküler yataktaki sistemik
arteryel basınçtan, venöz boşaltım basıncının çıkartılmasıyla bulunur. Dural
sinüslerde intrakranyal venöz boşaltım basıncı İKB ile hemen hemen eşittir.
Bu nedenle pratikte beyin perfüzyon basıncı (BPB) aşağıdaki formülle bulunur.
BPB
= Ortalama Arter Basıncı – İKB (Ortalama arter basıncı= 2/3 Diastolik
Basınç + 1/3 Sistolik Basınç)
İskemik
bir beyin bölgesi BPB’nin düşmesiyle daha fazla hasar görür, yükseltilmesiyle
de iskeminin etkilerinden korunur. Optimal BPB kesin olarak bilinmemekle
birlikte, pek çok klinik çalışmada 70-80 mmHg kritik değer olarak kabul edilmiştir.
Merkezi sinir sisteminin çeşitli hastalıklarında, bu değerlerin altında mortalite
ve morbiditede artış olduğu bildirilmiştir. Hastaların takibinde ve tedavinin
planlanmasında İKB yerine BPB’nin kullanılmasının daha doğru olacağını belirten
çalışmalar da mevcuttur.
Beyin
Kan Hacmi (Cerebral Blood Volume) ve Otoregülasyon
Otoregülasyon
ortalama arter basıncının 70-150 mmHg arasındaki değişikliklerine karşın,
arteryollerin genişlemesi ve daralmasıyla beyin kan akımının sabit tutulmasıdır.
Bu değerler alt ya da üst sınırlarının dışına çıktığında beyin kan
akımı pasif olarak sistemik kan basıncındaki değişiklikleri izler. Diğer
bir deyişle otoregülasyon bozulur. Beyin kan akımının (BKA-“Cerebral Blood
Flow”) normal değeri dakikada 100 gr beyin dokusu için 50 ml’dir.
İKB
yükseldiğinde otoregülasyon mekanizması sağlamsa BKA sabit tutulur. BKA karotis
arter basıncından (KAB), juguler ven basıncının (JVB) çıkartılıp, sonucun
serebrovasküler dirence (SVD) bölünmesiyle elde edilir.
BKA=
KAB – JVB / SVD
Beynin
venöz basıncı İKB’ye eşit olduğundan, normal koşullarda JVB yerine İKB’yi
koyabiliriz. Bu durumda formül aşağıdaki gibi de okunabilir.
BKA=
KAB – İKB / SVD
KAB-İKB
da BPB’ye eşit olduğundan BKA= BPB / SVD olarak kabul edilebilir.
İKB
yükseldiğinde, BPB düşer. BKA’nın sabit tutulabilmesi için otoregülasyon
sınırlarında SVD azalır ve vazodilatasyon meydana gelir.
BOS
Dolanımının Fizyolojisi
BOS’un
başlıca üretim yeri lateral, III. ve IV. ventriküllerdeki koroid pleksustur
(%70-80). Üretim iki aşamada gerçekleşir: 1-Endotelyal kapiller duvardan
filtrasyon, 2- Koroidal epitelden sodyum ve bikarbonatın aktif sekresyonu.
BOS sekresyon miktarını otonomik sinir sistemi, koroidal kan akımı ve asetazolamid
gibi bazı enzim inhibitörleri etkiler. BOS üretiminin koroid pleksus dışı
bölümü de beyin parenkiminden olur. Bu muhtemelen interstisyel sıvının beyin
parenkiminden transepandimal olarak ventriküllere ya da transpial olarak
kranyal veya spinal subaraknoid mesafeye geçmesi şeklinde gerçekleşir. Son
on yılda akuaporinlerin (beynin su kanalları) BOS üretimi ve homeostazında
önemli role sahip olduğu üzerinde durulmaktadır.
BOS
üretimi yaklaşık olarak 0,35 ml/dak veya toplam 500ml/gündür ve tüm BOS hacmi
her 6-8 saatte tümüyle yenilenmektedir. Anlık olarak bir insanda ortalama
toplam 150 ml BOS bulunur. Bu toplam 150 ml BOS hacminin yaklaşık %20’si
yani 25-30 ml’si ventriküler sistemde bulunur. BOS’un diğer %80’lik kısmı
beynin ventriküller dışındaki subaraknoid bölgesinde ve spinal kanaldaki
tekal sakda bulunur. BOS ventriküler sistemde aşağı doğru hareket eder. Bu
hareketinde epandim silialarının, solunum ve arter pulsasyonlarının ve sinüslerle,
ventriküller ve subaraknoid mesafe arasındaki basınç gradyanının rolü vardır.
BOS IV. ventrikül çıkış deliklerinden (her iki yanda foramina Luschka ve
ortada foramen Magendie) bazal sisternalara boşalır. Buradan bir kısmı spinal
subaraknoid mesafeye geçerken, bir kısmı da diğer bazal sisternalara, oradan
da kortikal subaraknoid mesafeye doğru yol alır ve venöz sinüslerin içine
girmiş olan araknoid villi (granülasyonlar) tarafından emilir. Emilimin çok
az bir bölümü de omurilikte sinir kökü düzeyinde Pacchioni granülasyonları
tarafından olur (Şekil 3). Venöz basınç, BOS emiliminde çok önemli
bir rol oynar, değişiklikleri normal basınç gradyanını ve BOS’un intrakranyal
alandan düzenli çıkışını etkiler.
BOS
üretimi ve emilimi arasındaki denge Dawson eşitliğiyle ifade edilir. Bu eşitliğe
göre İKB sabit tutulduğunda (İKB = Fr Rboşaltım + Pss) şeklindedir.
Burada Fr BOS üretim oranını, Rboşalım BOS boşaltımına
olan direnci ve Pss de sagittal sinüs basıncını verir. İnsanlar
en büyük BOS üretim ve boşaltım kapasitesiyle, en düşük boşaltım
direncine sahip canlılardır. Ciddi İKB yükselmelerinde boşaltım direncinin
değişmesiyle yüksek miktarda BOS’un vasküler sisteme akıtılması, beynin yükselen
İKB’ye karşı ana korunma mekanizmalarından biridir. BOS üretiminde de yaklaşık
% 20-30 civarında bir azalma meydana gelebilir.

Şekil 3. Beyin
omurilik sıvısının üretim, dolanım ve boşaltımı
İKB
Ölçümü ve İKB Dalgaları
İKB
doğrudan beyin parenkiminden, epidural, subdural, subaraknoid aralıklardan
ya da en sık yapıldığı şekliyle lateral ventriküllerden ölçülebilir. İlk
kez 1951 yılında Guillaume and Janny insanlarda ventrikül basıncının sürekli
kaydını yaptılar. Daha sonraları Lundberg çeşitli intrakranyal patolojik
durumlarda yaptığı uzun süreli kayıtlar sonucunda İKB yükselmelerini ve İKB
dalgalarını sınıfladı. İKB’nin 40 mmHg’nin üzerinde seyretmesini ciddi yükselme,
20-40 mmHg arasını orta derecede yükselme, 10-20 mmHg arasını ise hafif yükselme
olarak tanımladı. Lundberg kayıtlarında değişik büyüklükte, frekansta ve
paternde beliren, üç tipte BOS basınç dalgası ortaya çıktığını belirledi.
A
dalgaları (ya da plato dalgası) düzensiz aralıklarla ortaya çıkan, 5-20 dakika
arasında süren ve aniden normal düzeye dönen İKB yükselmeleridir (Şekil
4). Bu esnada basınç 50-100 mmHg düzeyine kadar yükselebilir. Klinikte
bu durum başağrısı, bulantı-kusma, bilinç bozulması, ekstansör tonusun artması
şeklinde görülür. A dalgası; serebral kompliyansın düşük olduğu bir durumda
serebral vazodilatasyon ve kan hacminde bir artış sonucunda ortaya çıkar.
Bu durumu tetikleyen mekanizmalar sıklıkla sistemik kan basıncında düşme
ya da İKB’de hafif bir yükselme sonucunda BPB’deki azalmadır. B dalgaları
0,5-2 dakika arasında ortaya çıkan, solunumla ilintili ritmik değişikliklerdir.
C dalgaları ise diğer ikisine göre daha yüksek frekansta görülen kan basıncındaki
fazik değişikliklere uyan dalgalanmalardır. B ve C dalgalarının klinik önemi
tartışmalıdır. B dalgaları bazı hastalarda Cheyne-Stokes tipi solunumla ilişkili
bulunmuştur.
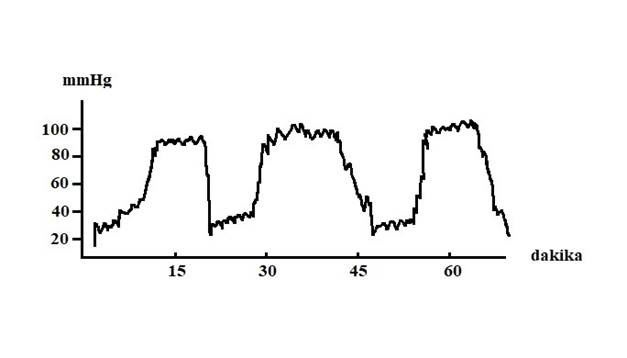
Şekil 4. Lundberg’in
A dalgası (plato dalgası). Beyin kompliyansının düşük olduğuna ve ciddi intrakranyal
basınç yüksekliğinin gelişebileceğine işaret eder
BEYİN
ÖDEMİ
Beyin
ödemi beynin su miktarındaki artışa bağlı olarak beyin hacminde meydana gelen
artış olarak tanımlanabilir. Beynin gri maddesinin %80’i, ak maddesinin %68’i
sudur. Değişik beyin ödemi tipleri tanımlanmıştır. Ancak her beyin ödemi
tipi için ortak olan nokta vasküler yataktan beyne artan oranlarda sıvı geçişidir.
Starling yasası göz önünde bulundurulduğunda:(Kapiller hidrostatik basınç
+ Doku kolloid osmotik basıncı = Doku hidrostatik basıncı + Plazma kolloid
osmotik basıncı) beyne sıvı geçişinde bu dengeyi bozacak faktörler arasında
artmış intravasküler hidrostatik basınç, vasküler endotel hasarı ve plazma
kolloid onkotik basıncında azalma sayılabilir.
İlk
kez 1967 yılında Klatzo vazojenik ve sitotoksik olmak üzere iki farklı beyin
ödemi tipi tanımladı. İlerleyen yıllarda Schutta, Langfitt, Fishman ve Miller’in
katkılarıyla altı değişik tipte beyin ödemi tanımlandı. (Tablo 1)
Tablo
1. Beyin
ödemi tipleri, nedenleri, örnekleri ve tedavi seçenekleri
|
ÖDEM
TİPİ |
NEDEN |
ÖRNEK |
TEDAVİ |
|
Vazojenik |
Kan
beyin bariyeri yıkımı |
Tümör,
apse |
Kortikosteroid |
|
Sitotoksik |
Hücre
zarı hasarı |
İskemi,
toksinler |
Ca
kanal blokerleri, NMDA antagonistleri, serbest radikal temizleyiciler,
barbitüratlar |
|
Hidrostatik |
Artmış
vasküler transmural basınç |
Normal
perfüzyon basıncına dönüş (AVM op. sonrası) |
Antihipertansif
tedavi, evreli
operasyon |
|
Hipoosmotik |
Hiponatremi |
Uygunsuz
ADH sendromu, serebral tuz kaybı sendromu |
Su
kısıtlaması, fludrokortizon |
|
İnterstisyel |
Obstrüktif
hidrosefali |
Serebellar
kitle, subaraknoid kanama |
Nedenin
giderilmesi, BOS
drenajı, şant ameliyatı |
|
Beyin
şişmesi |
Artmış
kan hacmi |
Arteryel
dilatasyon, venöz konjesyon |
Hiperventilasyon, diüretikler,
BOS drenajı |
ADH:
Antidiüretik hormon, AVM: Arteriyo-venöz malformasyon, BOS: Beyin-Omurilik
Sıvısı, Ca: Kalsiyum,
N-Metil-D-Aspartat,
op: Operasyon
Vazojenik
Ödem: Kan-beyin
bariyeri yıkımı sonucu meydana gelir. Su, sodyum ve proteinden oluşan ödem
sıvısı ekstraselüler mesafeye sızar. Ödem çoğunlukla gri maddede başlar ancak
daha gevşek yapıda olduğundan parmak şeklinde uzanımlarla ak maddede birikir.
İntravasküler basıncı artıran ya da vazodilatasyona neden olan süreçler vazojenik
ödemi arttırır. Bunlar arasında kan basıncının yükselmesi, hiperkarbi (arteryel
parsiyel CO2 basıncı artması) ve ateş sayılabilir. Ödem sıvısı
ak madde lifleri arasından epandime ve onu da geçerek ventriküler sisteme
ulaşarak temizlenir. Bu süreçte Starling yasası etkindir. Klinikte vazojenik
ödem en sık menengiom, metastaz, yüksek evreli glial tümör gibi tümörlerin,
serebral apselerin ve beyin kontüzyonlarının çevresinde gelişir. Kortikosteroidler,
vasküler geçirgenliği değiştirerek vazojenik beyin ödeminin tedavisinde etkili
olur.
Sitotoksik
Ödem: Selüler
ödem olarak da adlandırılır. Hücre zarında meydana gelen fizyopatolojik ve
mekanik hasar sonucu gelişir. Başlıca nedeni serebral iskemidir. Serebral
iskemi sonucu hücre zarında transportu sağlayan Na-K ATPaz enzimi, enerji
azalması ya da kaybı sonucu işlev göremez. Hücre içinde sodyum birikmeye
başlar. Yine iskemiyle birlikte hücre zarında bulunan eksitatör aminoasit
reseptörleri (başlıca NMDA) normal sinaptik iletiyi sağlayan glutamatın sinaptik
aralıkta birikmesi sonucu aşırı uyarılırlar. Böylece önce Na, ardından da
Ca yüksek miktarlarda hücre içine akar, hücre şişer. Kalsiyumun hücre içinde
inaktif olarak bulunan fosfolipazları tetiklemesiyle hücre membranı kırılır.
Membranı oluşturan yağ asitlerinin (başlıca araşidonik asit) metabolize olmasıyla
ortaya çıkan serbest radikaller ve lipid peroksitleri kısır bir döngüye yol
açarak zincirleme reaksiyonlarla membran hasarını arttırır. Reperfüzyon gerçekleşmezse
geri dönüşümsüz hasar oluşur. Serebral infarktlarda (inmede) oluşan ödem
bu tiptedir.
Deneysel
olarak beyne uygulanan trimetil kalay ve heksaklorofen gibi toksinler de
miyelin kılıfını harap ederek selüler ödeme neden olurlar. Klinikte fulminan
hepatik hasar, ilerleyici ensefalopati ve artmış İKB ile seyreden Reye sendromunda
da tipik olarak bu tarz ödem gelişir. Sitotoksik ödemin tedavisinde serbest
radikal temizleyiciler, eksitatör aminoasit reseptör antagonistleri, kalsiyum
kanal blokerleri yararlı bulunmuştur.
Vazojenik
ödemin tersine, iskemik inme veya kanamaya bağlı gelişen sitotoksik ödem
tedavisinde kortikostreoidlerin yeri yoktur, hatta sistemik yan etkileri
nedeniyle hastanın genel durumunu kötüleştirebilirler.
Hidrostatik
Ödem: Kranyum
içinde artmış intravasküler basıncın kapiller yatağa yansıması ve prekapiller
segmentte, koruyucu olarak serebrovasküler direnci arttıran otoregülasyon
mekanizmalarının bozuk olması sonucu gelişir. Bu tip ödemde vazojenik ödemden
farklı olarak ekstraselüler alana sızan ödem sıvısı proteinden zengin değildir.
Starling eşitliğindeki intravasküler hidrostatik basınç artışı bu tip ödemin
başlıca nedenidir. Arteriyovenöz malformasyon (AVM) ameliyatlarından sonra
görülebilen normal perfüzyon basıncının geri dönmesi tablosu bu ödem tipine
örnektir. Çalma fenomeni nedeniyle AVM çevresindeki dokuda bulunan otoregülasyon
özelliğini yitirmiş vasküler yatağa AVM çıkarıldıktan sonra normal basınçta
gelen kan, artmış intravasküler hidrostatik basınca ve ödeme neden olur.
Büyük bir intrakranyal kitlenin ani dekompresyonu sonrasında da bu tipte
ödem görülebilir.
Hipoozmotik
Ödem: Deneysel
olarak peritoneal kaviteye distile su enjeksiyonuyla plazma ozmolalitesinin
düşürülmesinin İKB’de ve beyin su oranında artışa neden olduğu gösterilmiştir.
Klinikte bu duruma benzer bir tablo hiponatremiye neden olan süreçler sonucu
gelişebilir. Merkezi sinir sisteminin hastalıklarında ortaya çıkabilen uygunsuz
ADH sendromu ve serebral tuz kaybı sendromu, hiponatremiye ve yaygın beyin
ödemine yol açabilir. İlkinde dilüsyonel ve hipervolemik bir hiponatremi
söz konusudur. İkincisinde ise sodyumla birlikte su kaybı da gelişir ve hipovolemik
hiponatremi oluşur. Tedavide uygunsuz ADH sendromunda hipertonik tuz solüsyonlarının
infüzyonuyla beraber su kısıtlaması yapılırken, serebral tuz kaybı sendromunda
bir mineralokortikoid olan fludrokortizon verilir. Hipoozmotik ödem hipovolemiyi
düzeltmek amacıyla %5 dekstroz solüsyonunun infüzyonu sonucu da iyatrojenik
olarak gelişebilir.
İnterstisyel
Ödem: Obstrüktif
hidrosefalisi olan hastaların bilgisayarlı tomografi ya da manyetik rezonans
görüntüleme (MRG) T1 ağırlıklı kesitlerinde lateral ventrikül kesitlerinin
etrafında görülen hipodens-hipointens alan bu tip ödemin göstergesidir. Artmış
intraventriküler basınç sonucu transepandimal geçiş periventriküler ak maddede
ödeme yol açar. Tedavide hidrosefaliye neden olan kitle çıkartılır ya da
BOS'un drenaj ya da şant ameliyatıyla ventriküllerden uzaklaştırılması sağlanır.
Beyin
Şişmesi: Miller
tarafından beyin ödemi tipleri arasında yer verilen beyin şişmesi, arteryel
dilatasyon, hipertansiyon ve venöz konjesyon sonucu serebral kan hacminin
artması nedeniyle gelişir.
ETYOLOJİ
KİBAS
etyolojisini beş grupta ele almak mümkündür. Bunlar; beyin hacminin artması,
beyin kan hacminin artması, BOS hacminin artması, kranyosinostoz ve psödotümör
serebri ya da diğer adıyla idyopatik intrakranyal hipertansiyondur. Her ne
kadar etyopatolojiyi anlamak açısından böyle yapay bir ayrım yapılsa da gerçekte
KİBAS dinamik bir süreçtir ve gelişiminde birden fazla etyolojik faktör rol
oynayabilir. Bu faktörler birbirini etkileyerek kısır bir döngünün gelişmesine
ve geri dönüşümsüz İKB yükselmelerine yol açabilirler.
Beyin
Hacminin Artması
Bu
durum da yer kaplayıcı kitleler ve beyin ödemi şeklinde ikiye
ayrılabilir. İntra- (beyin parenkimi içinden çıkan) ve ekstra-aksiyel (beyin
zarları veya kranyum kaynaklı) tümörler; apse, ampiyem gibi infeksiyöz lezyonlar;
akut infarkt, anevrizma (dev anevrizmalarda olduğu gibi doğrudan ya da subaraknoid
kanama ile KİBAS’a neden olabilirler) gibi vasküler lezyonlar bu grubun örneklerindendir.
Bu lezyonlara kitabın ilgili bölümlerinde ayrıntılı olarak değinilmiştir.
Beyin ödemi ise yukarıda geniş olarak ele alınmıştır.
Beyin
Kan Hacminin Artması
Beyin
kan hacminin artması da yine intravasküler ve ekstravasküler olarak
iki alt grupta ele alınabilir. İntravasküler kaynaklı beyin kan hacmi artışına
örnek olarak otoregülasyon sınırlarını aşan ciddi, akut hipertansiyon krizi,
artmış venöz basınç (örneğin venöz sinüs trombozu) ve düşük pH veya artmış
parsiyel CO2 basıncı sonucu gelişen vazodilatasyon sayılabilir.
Ekstravasküler kaynaklı artışlara ise intrakranyal kanamalar; epidural, subdural
ve intraserebral hematomlar örnektir.
BOS
Hacminin Artması
BOS'un
artmış üretimi (koroid pleksus papillomu), azalmış emilimi (infeksiyon, subaraknoid
kanama, venöz sinüs trombozu) veya BOS dolanım yollarında bir tıkanma nedeniyle
(yer kaplayıcı lezyon) BOS hacmi artar, yani hidrosefali gelişir. Bu da KİBAS
tablosuna yol açar.
Kranyosinostoz
Doğumdan
sonra kafatasının büyümesi büyük ölçüde beynin büyümesi ile belirlenir. Erişkin
baş hacminin %90’ı bir yaşına, %95’i altı yaşına kadar kazanılır. İkinci
yaş sonunda kemik sütürler birbirine kilitlenir ve daha fazla büyüme osteoklastik
ve osteoblastik aktivite ile olur. Kranyosinostozda bir ya da birden çok
sütürde zamanından erken kapanma söz konusudur. Birden çok sütürde sinostoz
olduğunda beynin gelişimi dirençli kafatası tarafından engellenebilir (tek
sütür sinostozlarında da %10 olguda görülebilir). Bu durumda ciddi İKB yükselmeleriyle
KİBAS görülür. KİBAS’ın önlenmesi için bebek ilk altı ayda ameliyat
edilmelidir.
Psödotümör
Serebri
Günümüzde
idyopatik intrakranyal hipertansiyon (İİH) olarak isimlendirilen bu özgün
tabloya aşağıda ayrıntılı olarak değinilecektir.
KİBASTA
GENEL KLİNİK ÖZELLİKLER
Günümüzde
görüntüleme yöntemlerinde sağlanan büyük teknolojik gelişmeye rağmen KİBAS’ta
klinik tanı, ilerleyici İKB artışının engellenmesi ve hastanın hayatının
kurtarılması açısından hala büyük önem taşımaktadır. KİBAS sonucu ortaya
çıkan bulgu ve belirtiler, mevcut lezyonun yerleşimine ve patolojik özelliklerine
bağlı gelişebilecek olanlardan ayırt edilmelidir.
KİBAS’ta
bulgu ve belirtiler ikiye ayrılabilir. Ana bulgu ve belirtiler başağrısı,
bulantı/kusma, papilödem ve bilinç değişiklikleridir. Yardımcı bulgu ve belirtiler
ise beyinsapı tutulumunu gösteren bulgular; Cushing triadı (hipertansiyon-bradikardi-solunum
düzensizliği), VI. kranyal sinir parezisi, mental ve endokrinolojik değişikliklerdir.
Başağrısı: KİBAS’ta
en sık görülen belirtidir. Klasik olarak KİBAS’a bağlı başağrısının sıklıkla
geceleri uykuda kanda CO2 miktarının yükselişi nedeniyle artan
kan akımına bağlı kötüleştiği, hatta sabah erken saatlerde hastayı uykudan
uyandırdığı belirtilse de bu durum ancak küçük bir hasta grubunda gözlenir.
Ağrı çoğunlukla frontal ve temporal bölgelere lokalize ve iki yanlıdır. Ağrı,
şiddetinin artmasıyla tüm başa yayılır ve kafa derisi dokunmaya hassas hale
gelir. Ani postür değişikliklerinde ve venöz basıncın yükselmesine neden
olan ıkınma, öksürme gibi durumlarda ağrı artışı önemli bir bulgudur.
Kusma: KİBAS’ta
genellikle daha geç dönemlerde ortaya çıkar. Çocuklarda erişkinlerden daha
sık görülür. İKB’nin hızla yükselmesine neden olan hematom, apse ve arka
çukur tümörleri gibi lezyonlarda görülme sıklığı daha fazladır. IV. ventrikül
tabanında yer alan lezyonlar, kusma merkezinin (area postrema) doğrudan uyarılması
kusmaya neden olur. KİBAS’ta görülen kusma tipik olarak ani ve öncesinde
bulantı olmadan fışkırır tarzda olur. Fakat hastalarda bulantı da izole olarak
veya kusma öncesi sık rastlanabilen bir bulgudur.
Papilödem: Artmış
BOS basıncının araknoid kılıf içindeki optik sinire yansımasıyla gelişir.
Başlıca iki neden öne sürülmüştür. İlki, artan BOS basıncının santral retinal
vende staza yol açması; ikincisi ise optik sinirde aksoplazmik akımın artmış
basınç nedeniyle bloke olmasıdır. Yapılan deneysel çalışmalar papilödemin
bu iki nedenin bir kombinasyonu olarak geliştiğini göstermiştir. Papilödemin
bulunmaması KİBAS olmadığının kesin bir kanıtı değildir, ancak bu durum çok
nadirdir. Papilödem akut İKB yükselmelerinde nadiren görülür, sıklıkla uzun
süreli KİBAS durumlarında ortaya çıkar. Fundoskopik muayenede venöz pulsasyon
saptanması KİBAS’ın aleyhine ciddi bir bulgudur. Pek çok hastalığın seyrinde
de (optik nörit, pulmoner hipertansiyon, endokrin hastalıklar, vitamin A
eksikliği ya da fazlalığı, orbita tümörleri, kurşun ensefalopatisi v.d.) papilödem
görülebilmesi nedeniyle ayırıcı tanıda dikkatli olmak gerekir. KİBAS tedavi
edilmezse papilödem ilerler ve sekonder optik atrofi sonucu körlük (amaroz)
gelişebilir. Sekonder optik atrofi optik sinirin doğrudan basısı sonucu gelişen
primer optik atrofiden ayırt edilmelidir.
Bilinç
bozukluğu KİBAS’ın
son dönemlerinde ortaya çıkar. Bilincin yakın takibi ve değişikliklerin anında
fark edilmesi hayati önem taşır. Başlangıçta hasta apatik ve çevresindekilere
karşı ilgisizdir. Giderek uyuklaması artar ve önce sözel, ardından ağrılı
uyarana yanıtı bozulur. Bilinç durumu izlenirken stupor, semi-koma gibi tanımlardan
kaçınılmalı, hasta objektif olarak Glasgow Koma Skalasına göre izlenmeli
ve gerekli tetkikler ve müdahaleler anında yapılmalıdır (Bakınız: Bilinç Bozuklukları ve Koma; Komalı Hastanın Muayenesi).
İKB
artışı sonucu beyin/beyinsapı basısındaki dinamik artış ve bunun klinik tabloda
yarattığı değişiklikler geçtiğimiz yüzyılın başından beri bilinmektedir.
1901 yılında Kocher klinik tabloyu birbirini izleyen dört evrede tanımlamıştır.
Cerrahi girişimlerde sistemik arter basıncının ve nabız seyrinin düzenli
olarak kaydedilmesi ilk kez modern nöroşirürjinin kurucusu olan Cushing*
tarafından gerçekleştirilmiştir. Cushing hayvanlarda yaptığı deneysel çalışmalara
ve gözlemlerine dayanarak İKB yükselmesi sonucu beyinsapının etkilenmesiyle
ortaya çıkan ve Cushing Yanıtı veya Cushing Triadı olarak
bilinen bulguları tanımlamıştır. Bunlar İKB'nin artmasıyla gelişen sistemik
arter basıncının artması, bradikardi ve solunum düzensizliğidir.
Altıncı
sinir kafa içinde en uzun seyri olan bir kranyal sinirdir. KİBAS’ta etkilenir
ve disfonksiyonu görülebilir. Hasta diplopiden yakınır. Nörolojik
muayenede dışa bakış kısıtlılığı saptanır. Genellikle KİBAS etkeni ortadan
kalktıktan bir süre sonra düzelir.
KİBAS’ta mental ve endokrinolojik
değişiklikler de bildirilmiştir. Mental değişiklikler daha çok kognitif
fonksiyonlarda gerileme şeklinde olur. Endokrin değişikliklerde ise diabetes
insipidus, serebral tuz kaybı, uygunsuz ADH gibi su-tuz dengesiyle ilgili
bozukluklar ön plandadır.

*Harvey
Williams Cushing
(1869-1939): Amerikalı beyin ve sinir cerrahı ayrıca modern beyin cerrahisinin
öncüsüdür. Bununla birlikte Cushing sendromunu tanımlayarak ismini vermiştir.
Otoriteler tarafından modern nöroşirürjinin babası olarak kabul edilmektedir.
Beyin
Fıtıklanması (Herniyasyonu) Sendromları
KİBAS’ın
en önemli klinik etkilerinden biri de serebral fıtıklanmalardır (herniyasyonlar).
Fıtıklanma sonucu hem İKB daha da artar hem de önemli nöral doku, beyin damarı
ve kranyal sinir basıları gelişir. Rijid dura kıvrımları kranyumu kompartmanlara
bölmüştür. Aynı zamanda beyni destekleyerek kranyum içinde fazla hareket etmesine
de engel olurlar. En önemli iki kıvrım falks serebri ve tentoryum serebellidir.
Falks serebri orta hatta yer alır ve her iki serebral hemisferi ayırır. Tentoryum
serebelli ise çadır şeklindedir ve oksipital lobları, arka çukur oluşumlarından
ayırır. Tentoryum açıklığı üst beyinsapını çevreler. İntrakranyal lezyonun
yerleşimine göre, beynin belli bölgeleri itilerek dura kıvrımlarının yanından
ya da foramen magnumdan dışarı doğru fıtıklanırlar (Şekil 5).

Şekil 5. Beyin
fıtıklanması sendromları. 1.Singüler (veya subfalsiyan) fıtıklanma, 2. Unkal
fıtıklanma, 3.Santral transtentoryal fıtıklanma, 4.Tonsiller fıtıklanma,
5. Yukarı fıtıklanma (Rengachary ve Wilkins’den değiştirilerek)
Singüler
Fıtıklanma: Supratentoryal
kompartmanda serebral hemisferlerin frontal veya parietal konveksiteye yakın
bölgelerinde yerleşen fokal bir kitle, falks serebrinin serbest kenarı komşuluğunda
yer alan singüler girusu iter. Singüler girus falksın altından, korpus kallozumun
üstünden karşı tarafa doğru fıtıklanır. Anterior serebral arter falksın serbest
kenarıyla beyin arasında sıkışabilir. Singüler fıtıklanmaya özgü tipik bir
klinik tablo söz konusu değildir. Ancak mezial motor korteks etkilenirse
ya da anterior serebral arter iskemisi olursa bacakta parezi görülebilir.
Lateral
Transtentoryal (Unkal) Fıtıklanma: Unkal
fıtıklanma herniyasyon sendromları arasında en sık görüleni ve tonsiller
fıtıklanmayla beraber en önemlisidir. Klinik olarak tanısı son derece önemli
ve hayat kurtarıcıdır. En sık orta fossada yer alan akut epidural hematom,
temporal lob kontüzyon ve tümörleri gibi lezyonların varlığında görülmekle
birlikte, tüm supratentoryal yer kaplayıcı lezyonlar ve KİBAS bu tip fıtıklanmaya
yol açabilir. Unkus temporal lobun inferomedial kısmında yer alır ve tentoryumun
serbest kenarı ve üst beyinsapı arasından fıtıklanır. İlk etkilenen anatomik
oluşum bu bölgede posterior serebral arter ve süperior serebellar arter arasında
seyretmekte olan III. kranyal sinirdir (okülomotor sinir). III. sinirin bası
altında kalması sonucu ipsilateral gözde midriazis gelişir. Midriazis
III. sinirin Edinger-Westphal çekirdeğinden kaynaklanan parasempatik pupilla
konstriktör liflerinin disfonksiyonu sonucunda olur. Nörolojik muayenede pupillalarda
anizokori saptanır, midriatik tarafta ışığa yanıt azalmıştır. Unkusun mezensefalonun
pedunkulus kısmına bastırması sonucu, kortikospinal traktus tutulur ve lezyonun
karşı tarafında piramidal iritasyon bulguları ve hemiparezi gelişir.
Olayın ilerlemesi sonucu retiküler aktive edici sistem etkilenir ve bilinç
bozukluğu gelişir. Basının devam etmesi beyinsapında venüllerin ve arteriollerin
yırtılmasına neden olur (Duret kanamaları). Bu aşama geri dönüşsüzdür.
Hastaların %15’inde unkus beyinsapını iter ve beyinsapı karşı tentoryum kenarınca
sıkıştırılır. Bu durumda lezyonla aynı tarafta hemiparezi görülür (Kernohan
bulgusu). Bazı hastalarda unkal fıtıklanma sonucu posterior serebral
arter basılabilir ve oksipital infarkt gelişebilir.
Santral
Transtentoryal Fıtıklanma: Santral
fıtıklanma tentoryum açıklığından uzakta, serebral hemisferlerin üst kısmında
yer alan lezyonlarda görülür. İki yanlı yerleşmiş kronik subdural hematom
gibi lezyonlarda da bu tip fıtıklanma ortaya çıkabilir. Diensefalon ve mezensefalonun
tentoryum açıklığından aşağıya doğru santral fıtıklanması şeklinde gerçekleşir.
Klinik olarak tanınması güçtür. İki yanlı küçük pupillalar, yukarı bakış kısıtlılığı
ve Cheyne-Stokes solunumu klinik özelliklerdir.
Tonsiller
Fıtıklanma: Arka
çukur kitlelerinde, özellikle de hızlı büyüyen lezyonlarda görülür. Serebellar
tonsiller, foramen magnumdan spinal kanala doğru fıtıklanır ve medulla oblongataya
basar. İlk dönemlerinde hastada ense sertliği ve tortikolis görülebilir.
Basının ilerlemesiyle solunum düzensizliği ve “kardiyorespiratuvar
arrest” gelişir. Bu aşamadan sonra hasta resüsite edilse bile,
sıklıkla hipoksik ensefalopati sonucu beyin ölümü meydana gelir.
Yukarı
Fıtıklanma (Upward Herniation): Arka
çukurda yerleşmiş bir kitlenin etkisiyle ya da bu kitlenin varlığında gelişmiş
obstrüktif hidrosefaliye yönelik ventrikülostomi yapıldığında serebellar
vermisin culmen ve santral lobulusu tentoryum açıklığından yukarı doğru fıtıklanabilirler.
Bu durumda başlangıçta serebellar nöbet olarak da adlandırılan ekstansör
rijidite atakları olur. Dorsal mezensefalona basının artmasıyla yukarı bakış
kısıtlılığı ve bilinç bozukluğu gelişir. Superior serebellar arterlerin sıkışması
iki yanlı pontomezensefalik infarktla sonuçlanır bu da hastayı ölüme götürür.
Arka çukur kitlesi varlığında ventrikülostomi yapıldığında ani ve çok
miktarda BOS drenajı yapılmamalıdır.
KİBAS
TEDAVİSİ
KİBAS’ta
tedavi semptomatolojiye yönelik, etyolojiye yönelik ve destek tedavisi şeklindedir.
Semptomatik tedavi hastanın şikayetlerini hafifletmeye yönelik tedavidir.
Başağrısı olan hastaya analjezik verilmesi buna örnektir. Etyolojik tedavide
ise KİBAS’a yol açan neden giderilir. İntrakranyal bir tümörün çıkartılması,
bir hematomun boşaltılması ya da hidrosefaliye yönelik olarak yapılacak şant
ameliyatı doğrudan nedenin ortadan kaldırılmasıyla artmış İKB’yi düşürür. Çok
önemli bir nokta KİBAS tablosu hatta şüphesi taşıyan bir olgu ile karşılaşıldığında,
yer kaplayıcı bir lezyona bağlı herniyasyon riski nedeniyle LP öncesi mutlaka
BT veya MRG ile inceleme gerektiğinin unutulmamasıdır. Buna özen gösterilmediği
durumda LP hayati tehlikeye sebep olacaktır.
Destek
tedavisi İKB’yi kontrol etmeye yönelik olarak uygulanan tedavidir. Amaç İKB’nin
20 mmHg'nin altında, BPB’nin 60 mmHg'nin üzerinde tutulmasıdır. Destek tedavisi
genel ve özel olarak ikiye ayrılır. Genel tedavi ilkeleri arasında hastanın
hava yolunun açık tutulması, yeterli oksijenizasyon sağlanıp hiperkapniden
korunma, venöz obstrüksiyonun, öksürme ve eforun engellenmesi ve başın yatak
düzeyinden 300 yükseğe kaldırılması sayılabilir. Bu amaçla hasta
sedatize edilmeli, yeterli analjezi sağlanmalı ve Glasgow Koma Skoru 8’in
altında olan hastalar entübe edilmelidir.
Özel
tedavi yöntemleri belli bir sırayla uygulanarak İKB düşürülmeye çalışılır.
Entübe olan hastalarda ilk yapılması gereken hiperventilasyonla pCO2 basıncının
30-35 mmHg arasında tutulmasıdır. Böylece intrakranyal arteryel vazokonstriksiyonla
serebral kan hacminin azalması sağlanacaktır; pCO2 basıncı daha
fazla düşerse vazospazmla iskemi gelişebileceğinden bu durum engellenmelidir.
Bir sonraki basamak medikal tedavidir. Tedavide hiperosmolar solüsyonlar kullanılır.
Mannitol uzun zamandır yaygın olarak kullanılan ve etkisi kanıtlanmış
bir ajandır. Mannitol (0,5-2g/kg dozunda, %20’lik solüsyonları vardır;
yani 100cc de 20 gr etkin madde vardır) önce bolus olarak, ardından altı
saatte bir eşit dozlarda verilir. Mannitolün “rebound” etkisi unutulmamalı
ve tedavi izleyen günlerde azaltılarak kesilmelidir. Mannitol tedavisi sırasında
kan osmolalitesi 300-310 mosmol/L düzeyinde tutulmalıdır. İkinci bir seçenek
olarak furosemid de kullanılabilir, ancak ilk tercih mannitol olmalıdır.
Son on yılda mannitolün yanında hipertonik tuz çözeltileri de kullanılmaya
başlanmıştır. Özellikle % 3'lük NaCl çözeltisinin mannitolden daha etkili
ve uzun süreli şekilde İKB'yi düşürdüğü bazı çalışmalarda gösterilmiştir.
Mannitolde olduğu gibi hipertonik tuz çözeltilerinde kesin bir doz belirlenmemiştir.
Burada % 3'lükten farklı olarak % 10'luk ve % 20'lik tuz çözeltileri kullananlar
da vardır. Genel kabul gören doz; hacim bazında % 20'lik mannitol ile aynı
dozda yani 5 ml/kg'a % 3'lük NaCl kullanılmasıdır. % 20'lik mannitol ve
% 3'lük NaCl eş hacimde eş osmolariteye sahiptir. Bu tedavi sırasında hastanın
hipovolemiye girmesi önlenmeli, mümkünse santral venöz basınç takibiyle normovolemi
sürdürülmelidir. Özellikle kardiyak açıdan riskli hasta grubunda normovoleminin
takibi için santral venöz basınç ve sıvı dengesi gibi statik hemodinamik
parametreler yetersiz kalmaktadır. Bu tip riskli hasta grubunda, sıvı hacim
takibinin daha doğru yapılması açısından, termodilüsyon yöntemi (picco) gibi
dinamik hemodinamik parametrelerin kullanılması önerilir. Tedavide steroidler
ancak tümör gibi lezyonların etrafında oluşan vazojenik ödemi gidermek için
kullanılabilir. Bu amaçla deksametazon uygulanmalı, 16 mg bolus olarak başlanıp
günde ikiye ya da dörde bölünmüş olarak 16 mg ile devam edilmelidir. Steroid
ile birlikte mide koruyucu tedavi verilmesi unutulmamalıdır. Eğer hastada
ventriküler kateter varsa ya da ventrikül boyutları ventrikül kateteri yerleştirmeye
uygunsa bu işlem gerçekleştirilip BOS drenajı yapılabilir. Bu İKB’nin düşürülmesinde
en etkin yöntemdir. İKB tüm tedavi yöntemlerine karşın 20 mmHg’nın üzerinde
seyrederse hafif hipotermi ve/veya barbitürat koması uygulanır. Her ikisinde
de amaç serebral metabolizmayı düşürüp İKB yüksekliği sonucu gelişecek serebral
iskemiyi önlemektir. Hipotermide hasta 32-340 vücut ısısında tutulur.
Travmatik beyin hasarında hipertermi ile artmış İKB birlikteliğinin kötü prognoz
göstergesi olduğunu gösteren çalışmalar vardır. Barbitürat koması için pentotal
5-10 mg/kg yükleme dozuyla başlanıp 1mg/kg/saat dozundan titre edilerek verilir.
Eğer hastaya EEG monitörizasyonu yapılabilirse pentotalin ideal dozu EEG
deki “burst suppression” paternine göre saptanır. Bu durumda EEG yaklaşık
5-10 saniye izoelektrik hat ve sonrasında 5-10 saniye patlama şeklinde aktivite
gösteren bir trase göstermelidir. Medikal tedaviye rağmen İKB yüksek olarak
seyretmeye devam ederse unkal herniyasyonu önlemek amacıyla iki yanlı subtemporal
kranyektomi, temporal polektomi ve tentoryumun kesilmesi gibi cerrahi girişimlerin
yapılmasını öneren yazarlar mevcut olmakla birlikte yararlı sonuçlar elde
edildiğine dair bilimsel veriler yetersizdir.
Son
yıllarda ayrıca BOS üretimi ve homeostazında önemli role sahip akuaporin
1 ve 4'e karşı üretilen antikorların intraventriküler veya sistemik yolla
uygulanmasının BOS üretimini azaltıcı etkileri üzerine çalışılmaktadır. Bu
sayede KİBAS tedavisinde kullanılabilecek yeni alternatif yöntemler araştırılmaktadır.
İDYOPATİK
İNTRAKRANYAL HİPERTANSİYON (PSÖDOTÜMÖR SEREBRİ)
İİH
beyinde yapısal bir lezyon ve BOS’ta anormal bir bulgu olmaksızın KİBAS belirti
ve bulguları saptanan, psödotümör serebri olarak da isimlendirilen
bir tablodur. ‘Tümör2 olarak isimlendirilmesinin hastalarda endişe yarattığı
düşüncesiyle geçtiğimiz dönemde önerilmeyen ama klinisyenlerce terk edilmeyen
bu isimlendirme de son yıllarda tekrar sık olarak kullanılmaya başlamıştır.
Bunun nedeni olarak, İİH’nin altında bazen ilişkili durumların bulunabilmesi,
bu durumun da bir oksimoron olması savunulmaktadır. Yüzyıl kadar önce tanımlanmakla
birlikte halen nedeni bilinmeyen, yaşam kalitesini olumsuz etkileyen bu tablonun
en önemli riski olguların %10’unda kalıcı görme kaybı gelişebilmesidir. Bu
nedenle eskiden taşıdığı selim gibi sıfatlar artık kullanılmamaktadır. Yıllık
insidens 100.000 de 0,9-1,7 olarak bildirilmiştir. Bu rakam 15-44 yaş arasında
100.000’de 3,5 iken genç, obez kadınlarda 100.000’de 19,3 olarak belirlenmiştir.
İİH olguları içinde obezlerin oranı çeşitli serilerde %71-94 gibi çok yüksek
oranlarda bildirilmiştir. Kadınlarda erkeklerden 4 ile 15 kat daha fazla görülmektedir;
neden obezlerde ve kadınlarda sık olduğuna ilişkin net bir bilgi halen yoktur.
Ergenlik öncesi çocuklarda nadir olduğu, bu dönemde cinsiyet farkı olmadığı
ve klinik özelliklerin erkeklerde ve çocuklarda farklı seyrettiği bildirilmiştir.
Obezitenin global olarak artışı ile bu hastalığın sıklığının tüm dünyada
artması beklenmektedir.
Tanı
İİH
bir anlamda KİBAS’a yol açabilecek diğer tüm olasılıkların dışlanması ile
konan bir tanıdır. Bu tablo için ilk tanı kriterleri 1937 yılında Dandy tarafından
tanımlanmıştır. Güncellenen kriterler ise 2013’de tekrar Friedman
ve arkadaşları tarafından modifiye edilmiştir. (Tablo 2) Özet olarak
kriterler artmış kafa içi basıncına ait klinik belirtilerin varlığı, (başağrısı,
papilödem veya VI. kranyal sinir felci gibi) hastanın uyanık olması, lokalizan
bir bulgu olmaması, venöz tromboza ve hidrosefaliye ait bir kanıt bulunmayan
normal MRG bulguları, LP açılış basıncının 250 mmH2O’dan büyük
olması ve normal BOS biyokimyası ve sitolojisi ile artmış kafa içi basıncının
başka bir açıklaması olmamasını gerektirmektedir. LP sonrası başağrısının
azalması veya geçmesi destekleyici olmakla birlikte tanı için şart değildir.
Tablo
2.
Erişkin ve çocuklarda psödotümör serebri sendromu için revize tanısal kriterler
|
1.
Psödotümör serebri sendromu tanısı için gerekli olanlar |
|
A. Papilödem |
|
B. Kranyal sinir anormallikleri hariç normal nörolojik muayene |
|
C. Nöro-görüntüleme: -Tipik hastalar için (kadın ve obez) kontrastsız ve
gadolinyumlu MRG’de hidrosefali, kitle, yapısal lezyon ve anormal meningeal
kontrastlanma için kanıtın olmadığı normal beyin parenkimi; -Diğer
hastalar için normal MRG ve MR venografi; -MRG
yapılamıyorsa (ulaşımı mümkün değil ya da kontrendike) kontrastlı BT kullanılabilir. |
|
D. Normal BOS biyokimyası |
|
E. Artmış BOS açılış basıncı: Uygun şekilde yapılmış bir lomber ponksiyonda
erişkinlerde 250mmH2O, çocuklarda 280 mmH2O (eğer
çocuk sedatize değil ve obez değil ise 250 mmH2O yeterlidir) |
|
2.
Papilödemsiz psödotümör serebri sendromu tanısı için gerekli olanlar |
|
Papilödem yokluğunda tanı için yukarıdaki kriterlerden B-E arasındaki
kriterler sağlanmış olmalı ve ek olarak tek veya iki taraflı abdusens sinir
felci olmalı |
|
Papilödem veya VI.kranyal sinir felci yokluğunda, tanının düşünülebilmesi
için (bu durumda kesin tanı konamaz) yukarıdakilerden B-E arasındaki
kriterler sağlanmış olmalı, ayrıca aşağıdaki nöro-görüntüleme kriterlerinden
en az 3 tanesi pozitif olmalı: i. Boş
sella ii. Glob posteriorunda düzleşme
iii.
Perioptik subaraknoid boşlukta şişme (optik sinir kıvrımlanması
ile beraber veya değil) iv. Transvers
venöz sinüs stenozu |
a)
Kesin
tanı için A-E arası tüm kriterlerin sağlanması gerekir, A-D arası kriterler
sağlanıp ölçülen BOS basıncı yukarda belirtilenden düşük bulunursa “olası”
psödotümör serebri tanısı olarak kabul edilir.
İİH
tablosunda başlıca yakınmalar başağrısı, geçici görme kayıpları, binoküler
horizontal diplopi, nabız ile senkron tinnitus, başlıca bulgular ise papilödem,
görme kaybı, görme alanı defekti ve abdusens paralizisidir. Başta fasial
olmak üzere diğer kranyal sinirler de seyrek olarak tutulabilir.
Başağrısı en
tutarlı semptomdur ve hastaların %68–98’inde görülmektedir, genelde hastayı
hekime getiren ana yakınmadır. Dalgalanabilir, progresif veya devamlı olabilir.
Çocuklarda başağrısı görece daha nadirdir. Başağrısının özellikleri migren
veya gerilim tipi başağrısını düşündürebileceği gibi bazen KİBAS düşündüren,
öksürük ve Valsalva manevraları ile şiddetlenme şeklinde de olabilir. Saplanıcı
tipte, seyrek ataklarla seyreden, allodini eşlik eden formlar da bildirilmiştir.
Fotofobi,
bulantı, tinnitus, ense ve boyun ağrısı da sıklıkla yakınmalara eşlik edebilmektedir.
Başağrısına ve eşlik eden bulgulara ağrıya duyarlı olan venöz yapıların,
meninkslerin, trigeminus, glossofarengeus, vagus ve üst servikal sinirlerin
intrakranyal parçalarının ve damarların artmış basınca bağlı olarak gerilmesinin
veya itilmesinin yol açtığı düşünülmektedir. Ancak hiç başağrısı olmayan
olguların ve LP açılış basınç derecesi ile başağrısı şiddetinin korele olmamasının
nedeni tam olarak belli değildir. Ani BOS basınç değişikliklerinin klinikte
daha etkili olduğu savunulmaktadır.
Papilödem %
95 olguda bilateral, % 5 kadarında ise unilateraldir (Bakınız: Kranyal Sinirler). Papilödem
ya da artmış kafa içi basıncı nedeniyle optik disk şişmesi; diskin elevasyonu,
sınırların silinmesi, peripapiller halo, sinir lifi tabakasının disk kenarını
geçen damarlarca bulanıklaşması, venöz distansiyon, peripapiller kanamalar,
eksüda ve pamuksu görünüm ile karakterizedir. Son yıllarda papilödem olmadığı
halde BOS basıncının artmış olabildiği kronik günlük başağrılı olgular giderek
artan sayılarda bildirilmiştir. Gözdibindeki spontan venöz pulsasyon, BOS
basıncı 250 mmH2O üzerine çıktığında genelde kaybolur. Çok hafif papilödem
bazen oftalmoskopla görülemeyebilir ve yarık lamba (slit-lamp) muayenesi gerekebilir. Öte yandan gerçek papilödemi
optik sinir druseni veya tilte optik disk sonucu oluşan yalancı papilödemden
ayırt etmek de çok önemlidir. Stereoskopik görünüm ve deneyimli bir nörooftalmolog
tarafından muayene bu ayırımı sağlar. Son yıllarda optik koherans tomografi
(OCT) bu ayrımda oldukça önem kazanmıştır.
Optik
disk druseni geçici görme bozuklukları da yapabildiği için papilödem ile
karıştırılabilir önemli bir psödopapilödem nedenidir. Başağrısı bile olmayan
BOS basıncı normal birçok olgunun İİH tanısı ile hatalı şekilde izlenmesine
ve gereksiz tedavilere neden olabilir. Nadiren de bu iki tablo bir arada
bulunabilir. Bu durumda optik sinir ultrasonu veya optik koherans tomografisi
tanıda yardımcıdır. Drusen tomografide kalsifiye görünür, ultrasonografide
ise optik sinir başında yüksek ekoik alanlar olarak tanınır. Fundus florosein
anjiyografisinde drusende otofloresans, papilödemde ise venöz sızdırma olması
yani retinal damarlardan boyanın sızması tanıya yardımcı olabilir. Diğer
alternatif optik disk şişmesi etyolojileri optik nörit, anterior iskemik
optik nöropati ve nöroretinittir, klinik ayrım yapılmalıdır.
Son
yıllarda popüler olan bir durum papilödemsiz İİH olarak tanımlanmaktadır.
Kronik günlük başağrısı olan bu olgularda LP açılış basıncı genel olarak
normalden yüksek bulunsa da grup olarak bakıldığında tipik İİH olgularından
düşüktür, diğer KİBAS bulguları da bulunmaz. Farklı bir altgrup oluşturduğu
düşünülen bu olguların sonradan da papilödem veya görme kaybı geliştirmediği
ve çok sıkı nörooftalmolojik takip gerekmediği iddia edilmektedir. Yine de
kronik başağrılı ve papilödemsiz olguların LP ile mutlaka araştırılması ve
BOS basıncına bakılması gerekliliğini vurgulaması açısından bu grup önem
taşımaktadır.
Görme
alanının konfrontasyonla muayenesi genelde net bir anormallik göstermeyebilir.
Perimetri testi zorunlu muayenelerden biridir. Hastaların nerdeyse tamamında
(%87-92) görme alanı defektleri ve kör nokta genişlemesi saptanmaktadır.
Görme alanı defektlerinin derecesi ile papilödem ağırlığının korele olmadığı
bilinmektedir. Daha nadiren görme keskinliği de azalmaktadır. Kontrast duyarlılığı
ve renkli görme değerlendirmesi de yapılmalıdır. Eğer
varsa görme alanı defekti başlangıçta büyük kör nokta, kronik ödemde alt
nazal defektler şeklindedir.
Geçici
görme bozuklukları,
genelde gölge, karanlık yama veya siyah noktalar tarzında tek veya iki yanlı
saniyeler veya dakikalar süren yakınmalardır ve olguların %57–72
kadarında görülürler. Bazen flaş gibi ışıklı görüntüler de olabilir. Bu
durum postür değişiklikleriyle artabilir. Giderek görme alanında konsantrik
daralma, halka şeklinde skotomlar ve son olarak da santral görme kaybı gelişir. Hastalığın
çok ilerlediği dönemlere dek santral görme genelde korunur. Görme kaybı hastaların
yarısında görülür; kalıcı olabilir, yavaş veya aniden, basamaklı şekilde
ya da progresif gelişebilir.
Erkeklerde görme kaybı riski daha fazla olarak bildirilmektedir.
Nadir
bulgular arasında aferent pupil defekti, VII. sinir tutulumu, hemifasial
spazm, radiküler ağrılar da görülebilir. Kafa içinde sesler, gürlemeler duyulması
da sıkça (60%) bir yakınmadır. BOS otore ve rinoresine çok nadiren rastlanır.
Atipik
demografik özellikler, VI. sinir dışında diğer kranyal sinir felçleri, bilinç
bulanıklığı, fokal nörolojik bulgu, BOS anormalliği, hızlı görme kaybı ve
progresyonu varsa hastanın tanısı dikkatle yeniden gözden geçirilmeli ve
bir başka nedenin olup olmadığı tekrar aranmalıdır. Olfaktör sinir sıkışmasına
bağlı koku alma sorunlarının görülebildiği son yıllarda dikkati çekmektedir.
İncelemeler
İİH
düşünülen bir hastada öncelikli olarak kranyal MRG yapılmalı, kitle veya
meningeal tutulum ayırt edilmelidir. Günümüzde kranyal MRG’nin yanında sinüs
trombozunu araştırmak için MR venografi standart olarak yapılması gereken
incelemelerden biri durumuna gelmiştir. BT
venografi de yararlı olabilir. Oral
kontraseptif kullanımı, gebelik sonrası ya da koagülopati gibi tromboz riskini
arttıracak bir faktör varsa MR venografi çok daha büyük önem kazanır.
Son
yıllarda Tablo 2’de listelenmiş olan İİH’nin destekleyici nörogörüntüleme
bulguları giderek dikkati çekmektedir. BT döneminde bile dikkat çekmiş olan
ama nonspesifik olduğu bilinen “empty” boş sella görülebilir. Posterior skleral
düzleşme, optik sinirlerin prelaminar boyanması, orbital optik sinirlerde
vertikal kıvrımlı görünüm ve perioptik subaraknoid aralığın şişmesi retrospektif
MRG serilerinde saptanan bulgulardır ve artmış intrakranyal basınç için duyarlı
ve özgün kabul edilmektedirler (Şekil 6). Ventriküllerin küçülmesi
ise tartışmalı bulgudur, ventriküller dar veya normal olabilir. Ayrıca İİH’de
transvers sinüs stenozu tek yanlı ve iki yanlı olarak yüksek oranda görülmektedir
(Şekil 6). Birçok insanda sağ transvers sinüs dominanttır ve bu nedenle
asimetrinin patolojik anlamı yoktur. Yüksek rezolüsyonlu MRG veya BT venografi
önerilmektedir. Tonsiller ektopi (Chiari I malformasyonu) sık görüldüğü bildirilse
de spesifik değildir.

Şekil
6.
İdyopatik intrakranyal
hipertansiyonlu olgularda izlenebilen çeşitli MRG ve MR-Venografi bulguları.
A) Boş sella görünümü B) Glob posteriorlarında düzleşme C) İki yanlı optik
sinir kıvrımlanması D) Perioptik subaraknoid aralığın genişlemesi E-F) İki
yanlı transvers sinüs stenozu (gösterilmemiş olan normal T1A kesitte ilgili
bölgede akım değişikliğine ait sinyal değişikliği yokken koronal ve sagital
MR-Venografi görüntülerinde iki yanlı transvers sinüs stenozu izlenmektedir.
Özellikle
LP yapılmadan önce intrakranyal yer kaplayıcı lezyonu atlamamak için nörogörüntüleme
mutlaka yapılmalıdır. Nörogörüntüleme sonrası kesin tanı LP ile konur. Ponksiyon,
hasta lateral dekübitus pozisyonundayken ve sakin şekilde yapılmalıdır. 250
mmH2O’nun üstü İİH tanısını koydurur. Bazı araştırmacılara göre
200-250 mmH2O arası değerler gri bölge kabul edilebilir, tekrar
LP yapılmasını gerektirir. Teorik
olarak bir tek LP’de normal basınç elde edilmesi olasıdır, bu nedenle şüpheli
olgularda basınç ölçümü tekrarlanmalıdır. Vücut
kitle indeksi ile BOS basıncı arasında ilişki konusunda son dönemde yapılan
geniş bir çalışmada lineer bağlantı olduğu bildirilmiştir.
Etyolojiye
yönelik rutin tetkikler olarak hemogram, sedimentasyon, biyokimya testleri
yapılmalı, anemi varsa demir, demir bağlama kapasitesi bakılmalıdır. Venöz
tromboz düşünülen vakalarda tromboza yatkınlık yönünden, antifosfolipid ve
antikardiyolipin antikorları, ANA, anti-DNA, diğer vaskülit belirteçleri,
trombotik eğilim yaratan faktörler (protein S, protein C, homosistein, antitrombin
3, faktör V Leiden mutasyonu gibi) araştırılmalı, atipik vakalarda Lyme tarama
testi yapılmalıdır. Son dönemde İİH olgularında BOS’da oligoklonal bandların
bulunabildiği dikkati çekmiş ve inflamatuar faktörlerin en azından bazı olgularda
patogeneze katkısını desteklediği yönünde yorumlanmıştır. Bu bilgi ayrıca
oligoklonal band pozitifliğinin İİH tanısını dışlamayacağının bilinmesi açısından
da önemlidir.
İİH
birçok klinik durum veya ilaç kullanımı ile ilişkilendirilmiştir. Eğer altta
yatan bir hastalık veya ilaçla zamansal ve nedensel olarak kanıtlanmış net
ilişki varsa idyopatik İH yerine sekonder terimi kullanılması
daha doğrudur. İntrakranyal hipertansiyon ile ilişkili olduğu bildirilmiş
İİH tanısı koyarken dışlanması ve araştırılması gereken sekonder durumlar Tablo
3 ve ilaçlar Tablo 4’ de gösterilmiştir. Bunların çoğu için ilişki
kesinleşmiş değildir. Gebelikle
ve oral kontraseptif kullanımı ile İİH’nin ilişkisi olduğu çok sık ileri sürülmüş
olmakla birlikte, son yıllarda yapılan çalışmalarla, eskiden
inanılanın aksine bunların
anlamlı bağımsız ilişkileri olmadığı gösterilmiştir. Bununla birlikte menstrüel
düzensizliklerin İİH’li olgularda normallerden yüksek olduğu bildirilmiştir
ve geniş çalışmalarda da risk faktörü olarak belirmektedir. Menarş, oligomenore
veya amenore gibi durumların İİH başlangıcının hemen öncesinde yer aldığı
çok sayıda olgu sunumu vardır, ancak bu ilişkinin hangi nedenle oluştuğu
henüz bilinmemektedir.
Tablo
3. İntrakranyal
hipertansiyon için araştırılması gereken durumlar
Venöz
hipertansiyon
Serebral
venöz tromboz ve diğer anomaliler
Superior
vena cava sendromu
Kor
pulmonale, artmış sağ kalp basıncı
Bilateral
juguler ven trombozu ve cerrahisi
Posterior
fossa dural arteryovenöz malformasyonu
Orta
kulak veya mastoid infeksiyonu
Arteryo-venöz
fistüller
Geçirilmiş
kafaiçi infeksiyon veya subaraknoid kanamaya bağlı azalmış BOS emilimi
Metabolik
sorunlar
Renal
yetmezlik
Diabetes mellitus
Derin
demir eksikliği anemisi
Pernisiyöz
anemi
Hiperkapni
Galaktozemi
Akçaağaç
şurubu idrar hastalığı
Endokrinopatiler
Akromegali
Pituiter
adenom
Cushing
hastalığı
Polikistik
over sendromu
Addison
hastalığı
Gebelik,
menstrüel düzensizlik ve oral kontraseptifler
Hiper
ve hipotirodizm
Hipoparatirodizm
ve psödohipoparatirodizm
Kafa
travması
Parainfeksiyöz
veya immünolojik durumlar
Guillain-Barré
sendromu
Poliomiyelit
HIV
Lyme
hastalığı
Coxsackie
virüs infeksiyonu
Behçet
hastalığı
Sistemik
lupus eritematozus
Sarkoidoz
Ülseratif
kolit
Kronik
menenjitler
Meningeal
karsinomatoz
Gliomatozis
serebri
Spinal
tümörler
Obstrüktif
uyku apnesi
Hiperkapni
Hiperkoagülabilite ile giden süreçler
Turner
sendromu
Down
sendromu
Pickwick
sendromu
Tablo
4. İntrakranyal
hipertansiyon ile ilişkili ilaçlar
Endokrin
(Hormonlar)
Kortikosteroid
geri çekilmesi
Levonorgestrel
Danazol
Tamoksifen
Büyüme
hormonu
Anabolik
steroidler; danazol, stanozolol,
testosteron
Oksitosin
Tiroksin
(çocuklarda)
Leuprorelin
asetat
Antibiyotikler
Tetrasiklin
ve benzerleri (minosiklin ve doksisiklin gibi)
Nalidiksik
asit
Nitrofurantoin
Sulfonamidler
Nonsteroid
Anti-inflamatuvar İlaçlar
İndometazin
Rofekoksib
Vitamin
A
Retinol
Retinoidler
İsoretinoin
Promiyelositik
lösemi için all-trans retinoik asid
Aşırı
karaciğer diyeti
Lityum
Simetidin
Amiodaron
Chlordecone
Bitki
ve böcek zehirleri
Yurdumuzda
görece sık olan Behçet hastalığı venöz trombozdan bağımsız olarak
da İİH tablosu ile ilişkili bulunabilmektedir. Bu nedenle İİH’li hastalarda
Behçet hastalığının oral aftlar ve deri paterji testi başta olmak üzere ayrıntılı
şekilde araştırılması ve şüpheli tüm olgularda MR venografi eklenmesi gereklidir.
Optik
koherans tomografi incelemesi son yıllarda giderek daha artan oranda İİH
olgularında tanı, ayırıcı tanı ve takipte kullanılmaktadır; ülkemizde pratiğe
henüz yoğun olarak yansımamış olsa da yararlı ve pratik bir yöntem olduğu
yönünde veriler artmaktadır.
OKT
noninvazif ve yüksek çözünürlükte bir görüntüleme tekniğidir, ışık dalgalarının
geriye yansıyanlarını ölçerek kesitsel resimlere dönüştürür. BOS basıncı değişiklikleri
ve papilödem derecesine duyarlı olduğu gösterilmiştir, ancak retinal ganglion
hücrelerinin akson hasarı da azalmış optik sinir başı hacmine yol açacağından
ayrım sorun olabilir ve artefaktlara karşı dikkatli olunmalıdır. Koroidal
kıvrımların varlığı psödopapilödemi ayırt etmede yararlıdır, drusen ayrımında
da yararlı olabilir.
İİH’de
takip ve tedavi yaklaşımları
Pratikte
yaklaşım, görme
kaybı yakınması olmayan hastaların düzenli takibi,
başağrısı kontrolü ve diyet uygulaması şeklindedir. Sıklıkla günlük ve dirençli
başağrısına sahip olan İİH hastalarında tedavi yaklaşımı öncelikle asetozolamidle
başlayan ilaç tedavisini içerir. Yakınmaların
izlenmesi göz dibi muayenesi, perimetri ile görme alanı ve görme keskinliği
takibi ile yapılır. Remisyona giren hastalarda bile seyirde ciddi dalgalanmalar
olabileceği bilinmeli ve muayeneler gereğinde sık tekrarlanmalıdır. İİH’nın
yıllar boyu kontrol altında kalıp nüks etmesi de olasıdır. Tedavinin ne kadar
sürdürülmesi gerektiği de net olmayan bir durumdur. Nüksü etkileyen faktörler
tam olarak bilinmediğinden takiplerin ömür boyu en azından fertil dönemin
sonuna dek olacağı kabul edilmelidir. Nüks eskiden çok iyi bilinmeyen ama
sık bir durumdur. Burada tekrarlayan papilödem izlenir, eğer yoksa artmış
BOS basıncı ile kanıtlanmalıdır.
Tablo
5 de
İİH için bilinen yaklaşımların özellikleri karşılaştırmalı olarak verilmiştir.
Optik sinir kılıfı fenestrasyonu (OSKF) bugün için ciddi ya da ilerleyici
vizyon kaybı olan İİH hastalarının tedavisinde ön planda kullanılmaktadır,
ancak kronikleşebilen başağrısının ya da papilödemsiz İİH’nin tedavisinde
rolü yoktur. BOS diversiyon girişimleri papilödeme bağlı vizyon kaybında
hızlı progresyon olan hastalarda gerekli olabilir, ancak papilödemsiz hastaların
başağrılarının uzun dönem iyileşmelerinde etkisiz olduğu düşünülmektedir.
Tablo
5.
İdyopatik intrakranyal hipertansiyonda yaklaşımlar
|
Yöntem |
Kanıt
düzeyi |
Maliyet |
Riskler
|
Avantajları |
|
Kilo
verme |
Prospektif
olgu serisi |
Düşük |
Vitamin
eksiklikleri, kilo alımı ile nüks |
En
sık remisyon bu yöntemle |
|
Asetazolamid |
Çift-kör,
plasebo kontrollü |
Düşük |
Sadece
hafif görme kaybında etkili, renal taşlar, parestezi vd yan etkiler |
Başağrısında
da olumlu, diyete yardımı var |
|
OSKF |
Retrospektif
olgu serisi |
+ |
Başağrısında
etkisiz, cerrahi riskler, geç dönemde yetersizlik |
Papilödem
hızla düzelir |
|
VPŞ |
Retrospektif olgu serisi |
+++ |
Akut
başağrısı ve görme kaybında olumlu |
Nörolojik
hasar riski, revizyon gerekliliği, ömür boyu enfeksiyon riski |
|
VSS |
Retrospektif olgu serisi |
+++ |
Papilödem
ve sıklıkla başağrısında etkili |
Perforasyon
ve restenoz riski, girişim komplikasyonları |
|
Bariyatrik
cerrahi |
Retrospektif olgu serisi |
++++ |
Kilo
kaybı hızlı ve olumlu |
Yeniden
kilo alma, operasyon riskleri, vitamin eksiklikleri |
OSKF:
Optik sinir kılıfı fenestrasyonu
VPŞ:
Ventriküloperitoneal şant
VSS:
Venöz sinüs stentleme
Bir
çalışmada, vücut ağrılığının %6’sının kaybı papilödemin düzelmesiyle ilişkili
bulunmuştur. Ayrıca, papilödemin başlangıçta kaybolmasının ardından yeniden
kilo alımının İİH nüksüyle birlikteliği gösterilmiştir. Hastalar için düşük
kalorili, düşük sodyum içerikli diyet ve günlük aerobik egzersiz önerilmektedir.
Her poliklinik kontrolünde hastanın kilosu ve boyu ölçülmelidir. Kendi diyetini
düzenlemeyi başaramayan hastalar için diyetisyen yardımı istemek gerekmektedir.
Orlistat, phentermine ve liraglutid gibi ilaçların İİH için obezite tedavisinde
yararlı olduğuna dair veri yoktur. Morbid obez olan ya da diyet ve egzersiz
ile yeterli kilo vermeyi başaramayan hastalarda bariyatrik cerrahi seçeneği
de, henüz kesin kanıt olmamakla birlikte, iyi seçilmiş olgularda komplikasyonları
da dikkate alınarak düşünülebilir.
Son
yıllarda bu alandaki en önemli gelişme olan çift kör, randomize prospektif
bir çalışmada (IIHTT) İİH’li ve hafif vizyon kaybı olan hastalarda plasebo
ilaç ve diyetle kıyaslandığında asetazolamid ve düşük sodyumlu kilo verdirici
diyet kombinasyonunun görme alanı fonksiyonlarını ılımlı derecede iyileştirdiği
gösterilmiştir. IIHTT çalışmasındaki önemli sonuçlardan biri asetozolamidin
görme alanı ve papilödem üzerine etkisinin doz yükseltildiği ilk ay içinde
olmasıdır. Ayrıca asetozolamid kullanan grup plasebo ve diyet grubuna göre
iki kat fazla kilo kaybetmiştir, ancak görsel olumlu etki kilo kaybından
bağımsızdır. Yüksek dozlar olguların çoğu tarafından tolere edilmiş, yan
etki fazla olmakla birlikte kalıcı morbidite olmamıştır. Bu tedavi grubunda
yaşam kalitesinin olumlu etkilendiği ve bu etkinin görme alanı düzelmesi,
boyun ağrısı, pulsatil tinnitus, baş dönmesinin düzelmesine paralel olduğu
ve iyileşmenin yan etkilere baskın olduğu görülmüştür.
Asetazolamid
koroid pleksusda BOS üretimini inhibe ederek kafa içi basıncı azaltan bir
karbonik anhidraz inhibitörüdür. İlaca verilen bireysel yanıt değişkendir,
ancak kanıt düzeyi ve klinik pratikteki etkinliği bu ilacı medikal tedavi
seçeneklerinin en başına yerleştirmektedir. Hafif vizyon kaybı olan vakalarda,
tedaviye günde 2 veya 3 kez asetazolamid 500 mg ile başlanabilir. Total günlük
doz maksimum 4000 mg olacak şekilde titre edilebilir, ancak yan etkileri
minimize etmek için en düşük terapötik doz tercih edilmelidir. Parestezi,
bulantı, yorgunluk, tat duyusunda değişiklik yaygın gözlenen yan etkilerdir.
Ayrıca renal tübüllerde karbonik anhidrazı inhibe ederek hafif bir metabolik
asidozu indükler ve bu nedenle hastada kalsiyum karbonat içeren böbrek taşı
oluşma riskini artırır, ayrıca nadiren kemik
iliği supresyonu, elektrolit dengesizlikleri de olabilir. Papilödem gerilediğinde
ve hasta kilo verdiğinde, başağrısı semptomlarının kötüleşmesi ve optik disk
şişmesinin tekrarlaması açısından yakın şekilde izlenerek aylar içinde asetazolamid
azaltılır.
Asetazolamid
tolere edilemiyor ya da etkisiz ise, BOS üretimini azaltan ikinci bir ajan
olan furosemid (40-160 mg/gün) kullanılabilir. Furosemid asetazolamide göre
daha az güçlü bir karbonik anhidraz aktivitesine sahiptir, ancak aynı zamanda
koroid pleksus epitel hücreleri tarafından iyon transportunun engellenmesine
neden olan BOS üretimini kısıtlayıcı bir etkisi de mevcuttur. Diüretikler
ile kombine edilirse ciddi hipokalemi görülebilir, bu yüzden de potasyum
düzeylerinin yakın takibi gerekmektedir.
Bir
antiepileptik ilaç olan ve zayıf karbonik anhidraz aktivitesine sahip olan
topiramat da İİH ile ilişkili başağrısının tedavisinde sıklıkla kullanılmaktadır
ve migren gibi diğer başağrısı tiplerinin tedavisinde de etkili olduğu bilinmektedir.
Topiramat ayrıca iştah azalması yaparak kilo vermeye de yardımcı olabilmektedir.
Topiramat ile İİH’de bazı çalışmalar yapılmıştır ve sonuçlar olumludur. Ana
yan etkileri paresteziler ve kognitif yavaşlama iken karbonik anhidraz aktivitesinden
dolayı nefrolitiyazis riski de vardır. Akut miyopi ve kapalı açılı glokom
nadir erken dönem yan etkileri olarak bildirilmiştir, ayrıca teratojen olduğu
bilinmelidir. Topiramat papilödem ve vizyon kaybıyla giden İİH’de ikinci
basamak tedavi olarak tercih edilmektedir. Papilödemsiz İİH hastalarında
veya papilödem geriledikten sonra da başağrısı devam eden, eş zamanlı migreni
olan hastalarda daha faydalı olabilir.
Steroidler
akut dönemde kısa süre kullanılsa bile uzun vadede yan etkileri nedeniyle
önerilmemektedir. Başağrısı kontrolünde güçlük yaşanırsa ek analjezik ve
profilaktik ilaçlar kullanılabilir, ancak ilaç aşırı kullanım başağrısı ve
bazı profilaktik ilaçların iştah açıcı etkisi yönünden dikkatli olunmalıdır.
BOS
çok kısa sürede yeniden yapıldığından, eskiden kullanılmış olan boşaltıcı
LP lerin tedaviye katkısı yoktur ve hasta için rahatsız edici bir işlem
olduğundan artık önerilmemektedir. Ancak, görme kaybı akut bir şekilde yerleşen
kötü seyirli nadir olgularda boşaltıcı LP geçici bir rahatlama sağlayabilmekte
ve gebe hastalarda da tercih edilmektedir.
Yakın
geçmişte çok hızlı ve belirgin kilo artışı, papilödemin ileri derecede olması,
atrofik tipte papilödem, subretinal hemoraji, daha ilk başvuru sırasında
görme alanı kaybının varlığı ve sistemik hipertansiyon, görme kaybı için
bildirilen risk faktörleridir. İntrakranyal basıncın uzun süre artmış olarak
kaldığı durumlarda kronik atrofik papilödem, koryoretinal kıvrımlar, maküla
ödemi ve eksüdalar, optik disk infarktı, subretinal peripapiler hemoraji
ve subretinal peripapiler neovasküler membran gelişimi görme kaybına neden
olacağı düşünülen durumlardır. Medikal tedaviye yanıt vermeyen
olgularda veya görme alanı kaybı ya da hızlı vizyon kötüleşmesi saptanırsa cerrahi
tedavi uygulanmalıdır. Bazı
araştırmacılar operasyon kararının tamamen kantitatif görme alanı durumuna
göre verilmesi gerektiğini savunurlar, ama sıkı takip uygulanamıyorsa ve
başağrısı durdurulamıyorsa da düşünülebileceğini savunanlar vardır. İdyopatik
vakalarda hastalığın prognozu genelde iyidir ve medikal tedaviyle birkaç
ayda düzelme beklenir. Malign İİH adı verilen bir grup hastada ise hızlı
ve progresif görme kaybı gelişebilir ve hatta cerrahi yöntemlerden de yararlanmayabilir.
Cerrahi
seçenekler
Cerrahi
tedavide amaç optik sinir başı ve lamina kribrozada basıncı azaltmaktır.
Görme keskinliği ve alan kaybı olan hastalarda tercih edilen cerrahi yöntem
optik sinir kılıf fenestrasyonu ve dekompresyonudur. Medial ya da
lateral yaklaşımla orbita içinde optik sinire ulaşıldıktan sonra kılıf açılır.
Son zamanlarda optik sinir dekompresyonunun endoskopik yaklaşımla yapılması
tercih edilmektedir. Bu cerrahi girişimin hangi mekanizmayla yararlı olduğu
açık değildir, yalnızca göz siniri etrafındaki basınç değil, kafa içi basıncında
da düşme sağlanmaktadır. OSKF papilödemden dolayı ilerleyici veya ciddi vizyon
kaybı olan hastalarda optik siniri dekomprese etmek amacıyla optik sinir
kılıfına bir pencere açmak ya da insizyon yapmak yoluyla gerçekleştirilmektedir.
OSKF kontralateral gözde de muhtemelen orbitadaki sürekli BOS sızıntısına
bağlı olarak papilödemi iyileştirici sekonder bir etkiye sahiptir, ancak
genellikle etki tek taraflıdır. Bundan dolayı, yalnızca başağrısının tedavisinde
OSKF’nin yeri yoktur. İşlem sırasında az da olsa optik sinirin hasarlanma
riski olduğundan ehil ellerde yapılması önerilmektedir. Bu girişimin bildirilen
komplikasyonları; ekstraoküler kaslarda ve pupillada fonksiyon bozukluğu,
vasküler oklüzyon, yeni görme alanı defekti, orbital hemoraji, geçici körlük
ve globun perforasyonudur. Yabancı bir cisim olmaması nedeniyle şanttan daha
az komplikasyonu vardır, ancak ciddi görme hasarları olabileceği ve etkisiz
olabileceği de bilinmektedir.
Sürekli
ve rahatsız edici başağrısı olan hastalarda lumboperitoneal şant (LPŞ)
uygulanması tercih edilebilir, ancak fazla drenaj nedeniyle tonsiller
herniasyon ve intrakranyal hipotansiyon, yetersiz filtrasyon nedeniyle infeksiyon
veya tıkanma, şant ucunun yer değiştirmesi, BOS kaçağı ve kist oluşumu gibi
komplikasyonları nedeniyle giderek daha az kullanılan bir tedavi yöntemidir.
Ventriküllerin küçük olması nedeniyle ventriküloperitoneal şant (VPŞ) uygulamasının
zor olması uzun yıllar bu tedaviyi devre dışı bırakmış, fakat LPŞ komplikasyonlarının
fazla olması ve ventrikül boyutlarının önceden düşünüldüğü kadar küçük olmaması
nedeniyle tekrar gündeme girmiştir. Şantların problemi ciddi oranda yetersiz
kalıp revizyon gerektirmeleri ve yüksek komplikasyon oranlarıdır. Nadiren
subdural kanama, radikülopati, tonsiller herniasyon ve sirengomiyeli bildirilmiştir.
Ancak, deneyimli bir beyin cerrahı tarafından yapıldığında sorunsuz bir şekilde
hastanın görmesini kurtarmaktadır. Ancak takip verileri başağrısının uzun
dönem tedavisinde şant prosedürlerinin etkili olmadığını göstermiştir. Papilödemsiz
grupta şant girişimine yetersiz yanıtın bir nedeni de diğer başağrısı tiplerine
yanlış şekilde papilödemsiz İİH tanısı konması olarak düşünülebilir. Birçok
başağrısı alt tipi İİH ile birliktelik gösterebilir ve bu hastalar BOS diversiyonu
ile tedaviye yanıt vermeyebilirler, ömür boyu şanta bağımlı kalabilirler.
Bu nedenlerle papilödemsiz İİH hastalarında BOS diversiyonu önerilmemekte,
kilo verdirme ve topiramat ya da diğer başağrısı tiplerinin uygun tedavisi
tercih edilmektedir.
İİH
hastalarının bazılarında bilateral transvers sinüs stenozu olduğu bilinmektedir,
ancak bunun bir sebep mi yoksa sonuç mu olduğu konusu halen tam netlik kazanmamıştır.
Son zamanlarda bazı çalışmalarda daralmış transvers sinüse stent uygulaması
intrakranyal hipertansiyonun tedavisi için önerilmektedir. Ancak bu tedavi
yönteminin etkinliğinin netleştirilmesi için daha geniş kapsamlı çalışmalara
ihtiyaç vardır. Subdural hematom, epidural hematom ve ölüm gibi işlemle ilgili
ciddi komplikasyonlar bildirilmiştir. Venöz
stentlemenin 143 olguda derlendiği bir çalışmada başağrısının ve papilödemin
gerilediği bildirilmiştir. Tek taraflı stentleme de etkili olabilmektedir.
Bazı araştırmalar ise stentin üzerinde yeni darlıklar geliştiğini ve restenoz
olduğunu iddia etmiştir. Ayrıca medikal tedavi sonrası stenozların düzeldiği
öte yandan basınç normale dönse de devam eden stenozlar da rapor edilmiştir.
Stenoz saptanan insan oranı %30 olup çoğunda normal basınç bulunduğu da bilinmektedir.
Sonuç olarak şu anda bilateral transvers sinüs stenozu sık görülse de nedensel
ilişki tek başına yoktur ve medikal tedaviye dirençli olgularda kanıtlar
artarsa bir seçenek olabilir. Bu durumun kadın sıklığını açıklamadığına ve
görme kaybı ile stenoz derecesi arasında bağlantı bulunmadığına dikkat çekilmektedir.
Stenozun artmış basınca ve çıkış tıkanıklığına sekonder olduğu görüşünü destekleyen
veriler de ortaya atılmıştır.
İİH’nin
cerrahi tedavi seçeneklerini inceleyen bir metaanalize göre, seçilmiş olgu
serilerini içeren çalışmalarda görme keskinliği VPS, LPS, OSKF ve stent girişimleri
sonrası %49 ile 85 gibi oranlarda düzelme göstermiştir. Şant revizyonu LPS
de VPS ye göre daha fazla oranda gerekmiştir. Araştırmacılar sonuç olarak
bu yöntemler arasında biri veya diğerini üstün veya sorunlu bulmaya yetecek
veri olmadığını bildirmişlerdir.
İİH’de
fizyopatoloji
İİH’na
yol açan fizyopatolojik mekanizmalar halen açıklığa kavuşmamıştır. Eskiden
üzerinde durulan hipotezlerden biri; serotonin, norepinefrin metabolizmasında
bir anormallik sonucu veya başka bilinmeyen nedenlerle BOS üretiminin arttığı
ve bunun da BOS basıncının artmasına neden olduğudur. Ancak, hastalar ve
kontroller arasında BOS üretiminde fark olmadığının gösterilmesi ve BOS üretim
artışına neden olduğu bilinen tek hastalık olan koroid pleksusu papillomlarında
da İİH’ya benzer bir tablo olmaması nedeniyle bu hipotezden vazgeçilmiştir.
Diğer hipotez ise BOS emilimindeki bir bozukluğun intrakranyal basınç artışına
neden olduğu yönündedir. Eskiden ileri sürülmüş olan İİH’de intersellüler
ve interstisyel difüz beyin ödemi için de kanıt yoktur.
Araknoid
villiden emilimi bozan veya araknoid granüller ile sağ kalp arasındaki akımı
engelleyen tüm durumlar intrakranyal basıncı arttırır. Artmış intrakranyal
venöz basınç, artmış BOS basıncına ve emilim bozukluğuna neden olmaktadır.
Radyolojik olarak gösterilemeyen mikrotrombüslerin varlığı da ileri sürülmüştür.
Ailevi olgular çok enderdir. Faktör V Leiden mutasyonunun bu hastalarda normal
popülasyona göre daha fazla olduğu bildirilmiştir.
Çeşitli
farklı araştırma teknikleriyle BOS dolaşımında ve emiliminde bir direnç artışı
olduğu ileri sürülmüş, ancak tam yeri ve mekanizması anlaşılamamıştır. Artmış
BOS basıncının primer bir problem mi yoksa anatomik darlıklara veya artmış
genel serebral venöz basınç artışına sekonder bir durum mu olduğu da tartışılmaktadır.
Venografi ile serebral venöz sinüslerde trombüs olmaksızın bir daralma olduğu
ve bunun fonksiyonel bir çıkış darlığına yol açtığı gösterilmiştir Bu durum
anatomik bir farklılığa işaret etmektedir. Superior sagittal sinüs ve transvers
sinüslerde de artmış basınç gösterilmiştir. Ancak bu bulguların yüksek BOS
basıncının nedeni mi, sonucu mu olduğu tartışılmaktadır. Görünen venöz stenozların
damar duvarlarının baskı altında olması veya lümenin genişlemiş araknoid
granülasyonları ile daralmış olmasına sekonder olduğu ileri sürülmektedir.
Bir
diğer hipotez de normal venöz sinüs anatomisi olan ve sağ atrium basınç artışı
bulunan hastalar bildirilerek genel venöz basınç artışının intrakranyal hipertansiyona
neden olarak ileri sürülmesidir. Venöz hipertansiyonu savunan görüşlerin
alternatif önerileri ise intra-abdominal basınç artışı, diafram elevasyonu,
artmış plöral basınç, engellenmiş venöz dönüş gibi mekanizmalardır. Bu hipotez
santral obezite ile de ilişkilendirilmektedir. BOS emilimini bozan, dural
damarların duvarında gösterilemeyen, tam tıkanıklığa yol açamayan bir trombüs
olasılığı da ileri sürülmüştür. Protrombotik durumlarla İİH ilişkisi birkaç
çalışmada ileri sürülmüşse de prospektif bir çalışma ile bu açıdan bir kanıt
saptanmamıştır.
Endokrin
bozukluklarla ilişkili çalışmalar genelde az sayıda olguda yapılmıştır ve
kesin sonuçlara götürmekten uzaktır. Seks hormonları ile ilgili hiçbir anlamlı
sonuç yoktur. Polikistik over sıklığının normal popülasyondan çok fazla olduğu
iddia edilmiş ancak bu bağlantıya ilişkin de kesin bir sonuç elde edilememiştir.
Hipofiz
hormonları ve hedef bezlerin salgıları normallerden farklı bulunmamıştır.
Sadece büyüme hormonunun hipoglisemiye cevabında hafif bir azalma saptanmıştır.
Vazopressin ile BOS düzeyinde bazı değişiklikler bildirilmişse de anlamı
net değildir.
Son
yıllarda bazı inflamatuar faktörler, natriüretik peptidler ve akuaporinlerin
patogeneze katkısına ilişkin araştırmalar dikkati çekmektedir. Tek bir teori
şu an için tablonun bütününü açıklamaktan uzaktır. Kafa içi basıncın regülasyonunun
natriüretik peptidlere bağlı mekanizmalarla bozulduğuna ilişkin küçük ölçekli
doğrulanmamış çalışmalar bulunmaktadır. MSS’de eksprese edilen bu nöropeptid
ailesi renin–angiotensin–aldosteron sistemini antagonize etmektedir. Atrial
natriüretik peptid en tanınanıdır, koroid pleksusa lokalize B ve C peptidleri
de vardır, artmış damar basıncı ile natriürez ve diürez sağlamaktadır. C
tipi olan endotel dahil çeşitli dokularda bulunur ve vasküler tonusun parakrin
bir relaksanıdır. Bu peptidlerin SAK gibi sekonder basınç artışına yol açan
durumlarda BOS’da yükseldiği bildirilmiştir. İntraventriküler verilen ANP
kemirgenlerde kafa içi basıncı düşürmektedir. ProCNP düzeyleri İİH de düşük
bulunmuştur. Daha da ilginci bu peptidlerin vücut kitle indeksi ile ters korelasyonu
olmasıdır.
Su
transportunda ve beyin su dengesinde önemli rol oynayan, dolayısıyla da hipotetik
olarak patogenezde önemli olabilecek akuaporinlerle ilişkili çalışmalar az
sayıdadır ve sonuçları tutarlı değildir. Akuaporin 1 koroid pleksusda lokalizedir,
İİH de kullanılan ilaçlarla azalırken, retinoid ve steroidlerle indüklenmektedir,
hayvan modellerinde kilo alımı ile ilişkisi saptanmıştır. Akuaporin 4 de
araştırılan diğer bir moleküldür ve astrositlerin kan beyin bariyeri ve beyin
BOS bağlantılarında bulunmaktadır. Sitotoksik ve vazojenik ödemle ilişkilidir.
A
vitamini ile ilişki de çok önem taşıdığından bu madde ile patogeneze ilişkin
hipotezler vardır, BOS’ta retinol düzeyleri yüksek bulunmuştur. Adipöz doku
kökenli retinol bağlayıcı protein de insülin duyarlılığı ile ilişkili bir
modülatördür ve İİH olgularında araştırılmıştır.
Obezite
ile ilişki belirgin olduğundan ve obezitenin kronik inflamasyonla ilişkisi
göz önüne alındığında bir protrombotik duruma yol açtığı ileri sürülmüştür.
Çalışmalar adipokin ve leptin, bazı interlökinler (IL-17 and IL-2), makrofaj
kemotaktik protein-1 ve plazminojen aktivatör inhibitor-1 (PAI1) gibi maddelerde
değişiklikler bildirmiştir. Leptin düzeylerinin dalgalanma gösterdiğine dikkat
çekilmiştir.
İnflamatuar
mekanizmalara ilişikin çalışmalarda bazı olgularda nöronal antikorların varlığına
da dikkat çekilmiştir.
İNTRAKRANYAL
HİPOTANSİYON
Başağrısı,
gerek artmış gerekse azalmış kafa içi basıncının sık görülen bir klinik belirtisidir.
İntrakranyal hipotansiyonun en sık ve iyi bilinen nedeni lomber ponksiyon
uygulamasıdır. Quincke’nin 1891’de lomber ponksiyonu klinikte uygulamaya
sokmasını izleyerek, 1898’de Bier ilk olarak lomber ponksiyon sonrası başağrısını
bildirmiştir. Lomber ponksiyon yapılan hastaların yaklaşık %15-30’unda başağrısı
görülebilir ve bir hafta içinde genelde kendiliğinden geriler. Kafa veya
sırt travması, kranyotomi, şantlara bağlı aşırı BOS drenajı, spinal anestezi
ve cerrahi girişimler de dural yırtık veya bir sinir kökünde avulsiyona yol
açarak BOS sızıntısına neden olabilirler ve sekonder olarak intrakranyal
hipotansiyon ortaya çıkarabilirler. Ağır dehidratasyon gibi hipovolemiye
yol açan sorunlar, hiperpne, meningoensefalit, üremi, ağır sistemik infeksiyon
veya hipertonik solüsyon infüzyonu gibi durumlar da intrakranyal hipotansiyona
neden olabilir.
Spontan
İntrakranyal Hipotansiyon
BOS
basıncının düşmesine neden olan bilinen diğer durumlar dışlandıktan sonra
görülen tablo spontan intrakranyal hipotansiyon (SİH) olarak adlandırılır.
Bu önemi son yıllarda çok daha iyi anlaşılan bir durumdur ve sıklığı 5/100.000
olarak tahmin edilmektedir. Halen yeterince iyi tanınmadığından sıklığının
daha da yüksek olduğu düşünülmektedir.
1938’de
Schaltenbrand “aliquorrhea” terimiyle bugün SİH dediğimiz tabloyu klinik
olarak tarif etmiştir. MRG ile de tanınabilir duruma gelmesi sayesinde daha
kolay ve sık tanınmaktadır (Şekil 7).
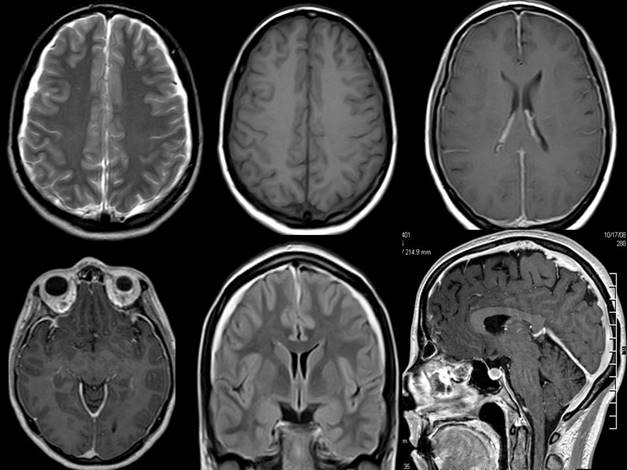
Şekil 7. Spontan
intrakranyal hipotansiyona ait tipik klinik bulguları olan bir olguda MRG
incelemesinde dural kalınlaşma, dural IV gadolinyumlu kontrast madde tutulumu
ve subdural sıvı birikimi dikkati çekmektedir. Serebellar tonsiller anatomik
sınıra dek inmiş ve sisternalar daralmış olarak görülmektedir.
Tipik
bir olguda en sık bulgu olan başağrısı; ayaktayken ortaya çıkan, yatınca
geçen, bazen zonklayıcı olabilen, frontal, frontooksipital, oksipital, veya
tüm kafaya yerleşen, Valsalva tipi manevralarla veya egzersizle kötüleşebilen,
genelde bilateral fakat bazen unilateral de olabilen bir şekildedir. Yatınca
geçmesi/hafiflemesi ve ayakta dakikalar içinde artması tanı için çok önemli
bir ipucudur ve bu duruma “ortostatik başağrısı” denir. Ense ve omuzda
basınç hissiyle birlikte olabilir. Aylar sonra, başağrısının ortostatik özelliği
azalıp kronik ve günlük karaktere dönüşebilir, yani hasta artık yatınca bile
ağrılıdır. Bu nedenle SİH tablosu kronik günlük başağrılarının ayırıcı tanısında
mutlaka akla gelmelidir. SİH tanılı hastalarda görülebilen diğer yakınmalar Tablo
6’da listelenmiştir. Bu yakınmaların bir veya birkaç tanesi başağrısı
ile birlikte görülür ancak bazen izole de olabilir. Literatürde giderek artan
sayıda olgu ve yanı sıra atipik klinik tablolar bildirilmektedir. Seyrek olarak,
başağrısı ortostatik karakterli olmadan önce “gökgürültüsü” baş ağrısı şeklinde,
hatta cinsel ilişki sırasında başlayabilir ve subaraknoid kanamayı taklit
edebilir. Nadiren, paradoksik postüral baş ağrısı olabilir, yani başağrısı
yatarken vardır oysa ayağa kalkınca geçer. Yavaş akımlı BOS yırtığı olan
bazı hastalarda ağrı sabahtan itibaren değil, günün ikinci yarısında daha
belirgin olabilir ve hastanın ayakta durma süresi uzadıkça başağrısında şiddetlenme
dikkati çeker. MRG’de yaygın ince subdural hematom görüldüğünde bu tablo,
bilinen bir neden yoksa akla gelmesi gereken ayrıcı tanılar arasına girmiştir.
Bu tablonun tanınmaması gereksiz girişimlere neden olabilir.
Tablo
6. Spontan
intrakranyal hipotansiyonda rastlanabilen yakınmalar
·
Başağrısı
·
Boyunda
ağrı ve sertlik hissi (bazen ortostatik özellikte )
·
Skapulalar
arası ağrı ve daha nadir olarak bel ağrısı
·
Bulantı/kusma
(sıklıkla ortostatik)
·
Diplopi
(unilateral veya bilateral 6. 3 veya 4. sinir felcine bağlı)
·
İşitmede
değişiklik (yankılı sesler, uzaktan gelmesi, gürültülü... gibi)
·
Görmenin
bulanması
·
Fotofobi
·
Üst
ekstremite zaafı, parestezi ve ağrı
·
Yüzde
uyuşukluk veya zaaf
·
Ensefalopati,
stupor, koma
·
Frontotemporal
demans
·
Parkinsonizm,
ataksi, bulber belirtiler
·
Galaktore
·
Ménière
hastalığına benzer yakınmalar
·
Yürüyüş
bozukluğu
·
İdrar
ve gaita kontrol sorunları
Beynin
aşağı doğru çökmesi sonucunda klinik olarak, ağrıya duyarlı askıdaki yapılarının
traksiyonu ortostatik başağrılarını; kranyal sinirlerin veya servikal sinir
köklerinin traksiyonu veya distorsiyonu çeşitli kranyal sinir felçleri ve
üst ekstremite radiküler semptomlarını; beyin veya diensefalik yapılarda
ilgili alanlardaki basınç değişmesi kognitif değişiklikler, stupor ve koma
gibi çeşitli nadir durumları; hipofiz sapının distorsiyonu prolaktin artışı
ve galaktoreyi; endolenfatik sıvı basıncının azalması veya VIII. sinirin
traksiyonu kokleovestibüler belirtileri ortaya çıkabilmektedir. İkincil kompansatuvar
venöz dilatasyon da başağrısına katkıda bulunabilir.
Tanı
Sekonder
başağrılarının önemli bir nedeni olan bu durum için tek bir tanı testi yoktur;
tanıda BOS kaybedilen bölgenin ya da yırtığın gösterilmesi en direkt olan
yoldur. BT incelemesinin değerli olmadığı bilinmektedir. Önerilen radyoizotop
sisternografi gibi inceleme yöntemleri ise pratik değildir. Klasik üçlü bulgular
olan ortostatik başağrısı, düşük BOS basıncı ve MRG’de pakimeningeal boyanmanın
tümünün birlikte bulunmasının şart olmadığı artık kesin olarak görülmüştür.
Asefaljik formda kulakta basınç hissi, boğuk şekilde duyma, çınlama gibi
işitsel semptomlara sık rastlanır ve SİH tanısı açısından uyarıcı olarak
ele alınmalıdır. Kontrastlı beyin MRG bulguları yüksek oranda spesifiktir
ancak normal bulunması tek başına SİH tanısını dışlamaya yeterli değildir.
Uluslararası
Başağrısı Topluluğunun (ICHD-3) tanı kriterlerinde bu tanı için düşük BOS
basıncı ile zaman ilişkisi içinde gelişen herhangi tipte bir başağrısına
görüntüleme ile BOS kaçağı kanıtı ve/veya düşük BOS basıncı (< 60 mm H20)
ölçülmesi gerektiği belirtilmiştir. Bu başağrısının ortostatik olmasının
şart olmadığı da belirtilmiştir. Yine MRG bulguları tipik olan bir hastada
BOS basıncının ölçülmesinin şart olmadığına da dikkat çekilmektedir.
Ortostatik
başağrısı SİH için en önemli klinik belirti olsa da, bu durumun postüral
ortostatik taşikardi sendromu (bu tabloda genelde presenkop, çarpıntı, baş
dönmesi gibi diğer ortostatik duyarlılık belirtileri başağrısına eşlik eder),
servikojenik başağrısı ve kranyoservikal instabilite gibi nadir bazı durumlarda
da görülebildiği ayırıcı tanı açısından bilinmelidir.
Bu
tanı için BOS hipovolemisi ve spontan BOS kaçakları gibi
alternatif isimler de ileri sürülmüştür. Görüldüğü gibi SİH tanısı için kranyal
ve spinal MRG ve BOS incelemeleri yapılmalı ve uyumlu bulgular iyi tanınmalıdır.
BOS kaçağının yüksek oranda spinal düzeyde olduğu gösterilmektedir ve hipotansiyonun
ana mekanizması bu BOS kaçağıdır. Çoğunlukla torasik veya üst lomber bölgede
yer alan meningeal divertiküller, osteofitlere veya disk protrüzyonlarına
bağlı ventral dural yırtıklar ve yakın zamanda tanınmaya başlayan BOS-venöz
fistüller (BOS ve paraspinal venler arası) BOS kaçaklarının nedenleri arasındadır.
Hastalarda çok seyrek oranda bağ dokusu hastalığı belirtilerine rastlanmaktadır.
Sakral veya alt lomber yerleşimli Tarlov kistleri ise genelde BOS kaçağı
nedenleri arasında yer almaz.
SİH’de
görülen tipik MRG bulguları Tablo 7’de listelenmiştir (Şekil 7).
Bu MRG anormallikleri sıklıkla başağrısının düzelmesi ile geriler, ancak
düzelme çok hızlı değildir ve haftaları bulabilir. Beyin MRG’de diffüz ve
düzgün şekilde dural boyanmanın oldukça spesifik olduğu kanıtlanmıştır. Ayırıcı
tanıya girebilen infeksiyonlar sarkoidoz, Wegener granülomatozu (polianjiitli
granülomatoz), metastatik hastalık, idyopatik hipertrofik pakimenenjit gibi
tabloların çoğu plak, nodül veya kitle şeklinde düzensiz boyanma ile ya da
tek yanlı veya lokalize görünümle karakterizedir. SİH’e bağlı yaygın uniform
ve düzgün yüzeyli dural boyanma görünümünün ayırımı genelde kolaydır klinik
bulgular da farklı olduğundan sorun yaşanmaz. SİH tablosunun nöro-görüntülemesi
ve kliniği konusunda bilgi eksikliği gereksiz dural biyopsi ve tedaviyi geciktiren
diğer yoğun incelemelere neden olmaktadır. Konjenital Chiari tip I malformasyonu
ile SİH görünümünün karıştırılması da hatalı tedavilere yol açabileceğinden
önemlidir. Burada sagittal kesitlerde serebellar tonsiller ektopi izlendiğinde
üçüncü ventrikül tabanı ve mamillo-pontin uzaklığın yanı sıra diğer beyin
sarkması belirtileri dikkatle irdelenmelidir.
Tablo
7.
Spontan intrakranyal hipotansiyonda görülebilen MRG Bulguları
KRANYAL
BULGULAR
- Dural
kalınlaşma
- Dural
kontrast tutulumu
- Subdural
sıvı birikimi (genelde higroma, nadiren hematom)
- Tonsiller
herniasyon (Chiari malformasyon tip 1 ile karıştırılabilir)
- Beynin
aşağı inmesi
- Optik
kiazmanın düzleşmesi
- Dural
venöz sinüslerde genişleme
- Hipofiz
yüksekliğinde artış, şişme (tümör sanılabilir)
- Prepontin
veya perikiazmatik sisternaların daralması
- Ventriküllerin
küçülmesi
- Beyinsapı
anteroposterior çapının artması
SPİNAL
BULGULAR
- Epidural
sıvı koleksiyonu (genelde uzun seviyeler boyunca)
- Meningeal
divertiküller
- Epidural
venöz genişleme
- Psödomeningosel
görünümü
- Kaçak
seviyesi ve nadiren yeri saptanabilir
- Spinal
pakimeningeal boyanma
BT
miyelografi veya son zamanlarda intratekal
kontrastlı MRG ile ekstra-araknoid
bölgede toplanan sıvı kaçağı gösterebilirse çok değerlidir. Hızlı ve yavaş
kaçak tipleri olduğu bilinmektedir, yavaş akımlı tipin lokalize edilmesi
daha kolaydır, miyelografinin 3-4 saat sonra tekrarlanması yararlı olabilir.
Hızlı akımlı tipler için dinamik BT miyelografi denen kısa zamanda birçok
kesit alınan yöntem önerilmektedir. İnce kesitler, incelemeyi yapanın deneyimli
olması, uygun pozisyonlama ve intratekal kontrastın hemen sonrasında inceleme
kaçağın saptanma oranını arttırmaktadır.
BOS
incelemesi
BOS
basıncı genellikle 0 ile 65 mm H2O düzeylerindedir, bazen ölçülemez,
hatta negatif bile olabilir. Buna karşın birçok seride BOS basıncının normal
sınırlar içinde olduğu olgular bildirilmiştir, dolayısıyla ilk tanımlamaların
tersine günümüzde normal BOS basıncının bu tanıyı dışlamadığı netleşmiştir.
BOS içeriği genellikle normaldir, ancak hafif bir protein artışı veya birkaç
eritrosit görülebilir. 50 hücre/mm3 lökosit görülebildiği bildirilmiştir. Sitoloji
ve mikrobiyoloji daima negatiftir ve glikoz düşük bulunmaz.
İntrakranyal
basınç azalmasının bazen basit görünen travmalarla oluşabileceği ve dural
yırtık, spondilotik çıkıntı veya disk hernisine bağlı olabileceği bilinmelidir.
Spinal anestezinin en sık komplikasyonu olarak %50’ye kadar bildirilmiştir.
Spinal girişimde basınç düşme olasılığını azaltmak için ince iğne önerilmektedir.
Tekrarlanan dura delikleri riski arttırmaktadır.
Olguların
takipleri sonucunda SİH tablosunun alt tipleri olduğu görülmüştür:
- Tip
1 (Klasik): Başağrısı var,
kranyal MRG anormal ve BOS basıncı düşük
- Tip
2 (Normal Basınç): Başağrısı var,
kranyal MRG anormal ve BOS basıncı normal
- Tip
3 (Normal meninksler): Başağrısı var,
BOS basıncı düşük ve kranyal MRG’de meninksler normal
- Tip
4 (Asefaljik): BOS basıncı
düşük, kranyal MRG anormal fakat başağrısı yok
SİH’li
hastaların bazılarında dural kesede endojen bir zaaf olduğu gösterilmiştir.
Marfan sendromlu hastalarda da dural kese zayıflığı, ektazisi, meningeal
divertikül ve BOS kaçakları bildirilmiştir. Bu da elastin ve fibrillin bozukluğunu
desteklemektedir. Buna karşın bağ dokusu hastalıkları SİH olgularının çok
az bir bölümünü oluşturmaktadır. Büyük olasılıkla hafif bir travma, yatkınlığı
olan hastada bu tabloyu oluşturmaktadır. Öte yandan Ehlers Danlos tanılı
bazı olgularda kranyoservikal instabilitenin ortostatik başağrılarına yol
açmakla birlikte BOS basıncı ve hacminin normal bulunabildiği de gösterilmiştir.
Geniş
serilerde BOS basıncının normal bulunduğu yarıya yakın hatta aşan oranlarda
olguların varlığı dikkati çeken bir konudur ve SİH tablosunun ilk başta tarif
edilen en ağır ve akut dönemde incelenen olgulardan farklı olarak daha heterojen
ve geniş spektrumlu olduğunu göstermektedir. Hatta halen aktif yırtığı olan
hastalarda bile normal BOS basıncı bulunabilmektedir. Semptom süresi ve tanısal
testin zamanlaması burada önemlidir, süre uzadıkça normal basınç bulunan
olgu oranı artmaktadır.
Artan
veriler BOS basıncından çok düşük BOS hacminin patofizyolojide önem
taşıdığını düşündürmüştür. BOS basıncı ve hacmi arasındaki ilişki fizyolojik
kavram olarak kompliyans ile ilişkilidir. Kompliyans sabit olmayıp postürle,
BOS alınması gibi faktörlerle değişkenlik gösterir; tekal kesenin çevresindeki
spinal epidural venöz pleksus ile de ilişkili olabilir. Bu yapılar bazı SIH
olgularında genişlemiş olarak izlenmektedir. BOS kaçağının hızı da belirleyicidir
ve hacim kaybı açısından önem taşıyan bu faktörün SİH olgularında değişkenlik
gösterdiği bulunmuştur. Bu kişisel değişkenliklerin olgular arasındaki klinik
farklara neden olduğu düşünülmektedir.
Tedavi
Tedavide
yatak istirahati ve bol sıvı alımı ilk basamaklardır. Yatak istirahati hastanın
fırsat buldukça yatması anlamına gelmez, tüm gün boyunca, başını da yükseltmeden,
tercihen yastıksız ya da çok ince bir yastıkla, kısa tuvalet araları dışında
tam olarak ve kıpırdamadan yatması demektir. Bu durum hastanın ciddi sosyal
ve ekonomik kayıplara uğramasına neden olmaktadır. Kafein ve teofilin alımının,
kesin kanıt olmamakla birlikte, olumlu olduğu bildirildiğinden bolca tüketilmelidir.
Karın, bel korsesi bazı hastalarda rahatlama sağlamaktadır. Kortikosteroidler
ve nonsteroid antiinflamatuvar ilaçlar, kullanılan hastalarda ağrı şiddetinde
azalma sağlayabilmektedir. İlaç aşırı kullanımına gidiş ve yan etkiler nedeniyle
kullanım süreleri sınırlandırılmalıdır.
Yatak
istirahati ve ek önlemlerle 3-4 hafta uygun şekilde izlenen hastada iyileşme
olmazsa bizim tercihimiz algoloji uzmanı tarafından uygun girişimle epidural
kan yaması (blood patch) yapılmasıdır. Ciddi bir riski olmayan bir girişimdir,
hastanın kendi venöz kanı epidural bölgeye verilerek yırtığın kapanması hedeflenmektedir.
Bu girişimin hemen sonrasında düzelme olabilceği gibi, iyileşme zaman alabilir,
ikinci girişim gerekebilir. Dahası nüksler olabilir ve tekrar girişim yapılması
gerekebilir. Bunun dışında sürekli epidural tuz infüzyonu, epidural dekstran
infüzyonu, epidural fibrin injeksiyonu, intratekal sıvı infüzyonu gibi benzer
yöntemler de yeterli kanıt düzeyi olmamakla birlikte önerilmektedir.
Bu
yöntemlerle başarı sağlanamazsa ve kaçağın yeri saptanabilmişse kaçağın cerrahi
tamiri yapılabilir. Cerrahi tamir özellikle yüksek akımlı kaçaklarda ve kalsifiye
osteofit veya disk herniasyonuna bağlı kaçaklarda ve BOS-venöz fistüllerde
kalıcı başarı açısından önemlidir. Eğer bilinen başka bir neden varsa (şantın
aşırı drenajı veya ağır hipovolemi gibi) tedavi bu nedene yönelik olarak planlanmalıdır.
Epidural
kan yaması yapıldığı, hatta cerrahi tamir uygulandığı halde yanıt alınamayan
olgular vardır. Bazen de, tedavi sonrası geçici bir süre için adaptasyon
gelişene dek “rebound” intrakranyal hipertansiyon tablosu ile karşılaşılmaktadır.
Az bildirilen ancak sık olan bu durum farklı, ortostatik özellikte olmayan
genelde periorbital bir başağrısı, bulantı ve görme bulanıklığı gelişimi
ile karakterizedir. Genelde kısa sürmekle birlikte bazen haftalar sürebilir
ve bu yönde tedavi gerektirebilir.
Giderek
daha çok tanınan, klinik spektrumu genişleyerek netleşen, görüntüleme ve
tedavisi konusunda bilgi birikimi artan bu tablo ile ilgili olarak gelecekte
yeni bilgilerin ve tedavide kanıta dayalı rehberlerin gelişeceği umulmaktadır.
Kaynaklar
1. Baykan
B, Ekizoğlu E, Altıokka Uzun G. An update on the pathophysiology of idiopathic
intracranial hypertension alias pseudotumor cerebri. Agri. 2015;27:63-72.
2. Beng-Ti
Ang. Intracranial Pressure and Brain Monitoring XV. Acta Neurochirurgica
Supp. 2016; Volume 122, Springer.
3. Carney N, Totten AM, O'Reilly
C, Ullman JS, Hawryluk GW, Bell MJ, ve ark. Guidelines for the management
of severe traumatic brain injury, 4. baskı. Neurosurgery. 2017;80:6-15.
- Friedman
DI, Liu GT, Digre KB. Revised diagnostic criteria for the pseudotumor
cerebri syndrome in adults and children. Neurology 2013;81:1159-1165.
5. Koenig M. Cerebral Herniation Syndromes and
Intracranial Hypertension, Updates in Neurocritical Care, 2016, ISN 9780813579313,
Rutgers University Press.
- Kranz
PG, Gray L, Amrhein TJ. Spontaneous intracranial hypotension: 10 myths
and misperceptions. Headache 2018; doi 10.111/head.13328.
7. Mokri
B. Low–cerebrospinal fluid volume headaches: İçinde: Goadsby PJ, Silberstein
SD, Dodick D. (editörler). Chronic Daily Headache for Clinicians; 2005, London,
BC Decker Inc : 155-166.
- Santiago
ME, Corbett JJ. Raised cerebrospinal fluid pressure headache. İçinde:
Goadsby PJ, Silberstein SD, Dodick D. (editörler). Chronic Daily Headache
for Clinicians; 2005, London, BC Decker Inc : 167-182.
- Sussman
JD, Sarkies N, Pickard JD. Benign Intracranial Hypertension, Advances
and Technical Standarts in Neurosurgery Vol 24, 1998.
10. Wall M. Update
on Idiopathic Intracranial Hypertension. Neurol Clin. 2017; 35:45-57.
- Wilson
MH; Monro-Kellie 2.0: The dynamic vascular and venous pathophysiological
components of intracranial pressure, Journal of Cerebral Blood Flow
& Metabolism, 2016; 36, 1338-1350.